Εισαγωγή- Ορισμός
Η πρόπτωση του ορθού (procidentia) αποτελεί, αναντίρρητα, μια νοσολογική οντότητα με αναπηρική επίδραση στην ποιότητα ζωής του/της άτυχου ασθενούς. Η παρουσία της έχει δυσμενείς συνέπειες στις λειτουργίες της αφόδευσης και της εγκράτειας των κοπράνων. Το γεγονός ότι 100 περίπου χειρουργικές επεμβάσεις έχουν περιγραφεί για τη χειρουργική αποκατάσταση της πάθησης αυτής αναδεικνύει την αδυναμία πολλών από αυτές να οδηγήσουν σε απόλυτα ικανοποιητικά ανατομικά και λειτουργικά αποτελέσματα. Με τον όρο πρόπτωση του ορθού, περιγράφεται η κυκλοτερής, ολικού πάχους, προβολή του τοιχώματος του ορθού διά του πρωκτικού αυλού.
Ιστορικά δεδομένα
Η πρώτη κλινική περίπτωση πρόπτωσης του ορθού αναγνωρίστηκε σε μια αρσενική μούμια, που βρέθηκε στην Αντινόη της Αιγύπτου και φαίνεται να χρονολογείται από περίπου 500 χρόνια π.Χ. Ο Ιπποκράτης αναγνώρισε την πρόπτωση ως κλινική οντότητα και περιέγραψε αρκετές ειδικές θεραπείες. Για την ανάταξη των δύσκολων περιστατικών συνέστησε την ανάρτηση του ασθενούς από τους αστραγάλους του, ενώ για την επίτευξη μόνιμης ανάταξης συμβούλευε την εφαρμογή καυστικής ποτάσας επί του βλεννογόνου του ορθού.
Κατά τους Αναγεννησιακούς χρόνους, ο Vesalius (1514-1564), στα κειμενά του (De Humani Corpus, 1543), δίνει, για πρώτη φορά, λεπτομερή περιγραφή της ανατομίας του παχέος εντέρου, καθώς και του πρωκτού και του σφιγκτηριακού μηχανισμού του. Βασισμένοι σε αυτές τις περιγραφές, οι χειρουργοί του 16 ου αιώνα (Μercurialis, Riolannus, Fabricius, Pare) απέδωσαν την πρόπτωση σε δυσλειτουργία των ανελκτήρων και σε πάρεση των σφιγκτήρων μυών του πρωκτού. Ο John Hunter (1728-1793) την περιέγραψε ως εκστροφή του εντέρου εκτός του σώματος.
Στις αρχές του 20ου αιώνα, ο Moschovitz, στην επέμβαση που επινόησε, καταργούσε το βαθύ χώρο του Douglas, προκειμένου να εμποδίσει τις αυξημένες ενδοκοιλιακές πιέσεις να προωθήσουν το πρόσθιο τοίχωμα του ορθού μέσα από ένα χάσμα της πυελικής περιτονίας. Πολλές επεμβάσεις περιγράφησαν κατά τη διάρκεία των χρόνων που ακολούθησαν και ονόματα χειρουργών όπως των Ripstein, Delorme, Altemeier και άλλων συνδέθηκαν με χειρουργικές μεθόδους αποκατάστασης της πρόπτωσης του ορθού. Τέλος, η τεχνολογική πρόοδος των τελευταίων δεκαετιών έδωσε ώθηση στην ανάπτυξη και εξέλιξη των λαπαροσκοπικών επεμβάσεων, οι οποίες και αποτελούν τις μεθόδους αναφοράς στη χειρουργική θεραπεία πολλών ενδοπεριτοναϊκών νόσων. Το 1992, εκτελέστηκε η πρώτη λαπαροσκοπική ορθοσιγμοειδεκτομή για διόρθωση πρόπτωσης του ορθού από τον G.H. Ballantyne στη Βαλτιμόρη των Η.Π.Α.
Αιτιοπαθογένεια
Ο Moschovitz πρότεινε το 1912 τη θεωρία της κήλης κατ’ επολίσθηση μέσω ενός χάσματος της πυελικής περιτονίας. Η θεωρία βασίστηκε στην παρατήρηση ότι ο βαθύς χώρος του Douglas αποτελεί ανατομικό στοιχείο που χαρακτηρίζει την πλειοψηφία των περιπτώσεων ολικής πρόπτωσης του ορθού. Η δεύτερη θεωρία, η οποία προτάθηκε από τους Broden και Snellman (1968) υποστηρίζει ότι η πρόπτωση του ορθού είναι το τελικό αποτέλεσμα ενός φάσματος διαταραχών που αρχίζει με την εμφάνιση εγκολεασμού όλης της περιφέρειας του τοιχώματος ορθού και καταλήγει στην ολικού πάχους πρόπτωση του διά του πρωκτικού σωλήνα. Οι υποστηρικτές της άποψης αυτής, έτσι, αμφισβήτησαν την κήλη του χώρου του Douglas προς τον αυλό του ορθού σαν την πρωτοπαθή διαταραχή που οδηγεί στη πρόπτωση του ορθού. Στην πραγματικότητα όμως οι δύο παραπάνω παθογενετικές διαδικασίες είναι οι ίδιες. Έτσι, ο εγκολεασμός του πρόσθιου τοιχώματος του ορθού που περιγράφεται ως κήλη κατ’επολίσθηση μπορεί να περιγραφεί και ως εγκολεασμός που δεν έχει ακόμη αναπτυχθεί περιμετρικά σε ολόκληρη την περιφέρεια του τοιχώματος του ορθού.
Ταξινόμηση
Δεν υπάρχουν γενικώς αποδεκτά σχήματα ταξινόμησης για την πρόπτωση του ορθού. Σύμφωνα με την ταξινόμηση του Altemeier, που βασίζεται σε ανατομικά δεδομένα η πρόπτωση διακρίνεται στους παρακάτω τύπους:
•Τύπος Ι: Προεκβολή του πλεονάζοντος βλεννογόνου ή ψευδο-πρόπτωση ή βλεννογονική πρόπτωση (mucosal prolapse), η οποία σχετίζεται και πρέπει να αντιμετωπίζεται στα πλαίσια του φάσματος της αιμορροϊδικής νόσου.
•Τύπος ΙΙ: Ενδοορθικός εγκολεασμός με συνοδό κήλη του cul-de-sac
•Τύπος ΙΙΙ: Κήλη κατ’ επολίσθηση του cul-de-sac, η οποία ορίζει και την πλειονότητα των περιπτώσεων.
Οι Beahrs, Theuerkauf και Hill πρότειναν ένα κλινικό σχήμα ταξινόμησης βασιζόμενοι στη θεώρηση της πρόπτωσης ως εγκολεασμού. Λαμβάνοντας υπόψη το βαθμό πληρότητας της πρόπτωσης, την κατηγοριοποίησαν ως εξής:
Ι: Ατελή (incomplete) βλεννογονική πρόπτωση (mucosal prolapse)
II: Πλήρη (complete) ολικού πάχους τοιχώματος πρόπτωση ορθού:
•1ου βαθμού, πρώϊμη, υψηλή, συγκαλυμένη (concealed), αφανής (invisible, occult), εσωτερική (internal) πρόπτωση (ενδοορθικός εγκολεασμός),
•2ου βαθμού (εμφανής κατά τη προσπάθεια)
•3ου βαθμού (εξωτερικά εμφανής)
Παρ’ όλα αυτά, τα συστήματα ταξινόμησης παραμένουν ατελή, κυρίως, λόγω του ότι δεν περιλαμβάνουν τις σημαντικές λειτουργικές εκφάνσεις της πρόπτωσης, όπως τον ποσοτικό και ποιοτικό βαθμό της συνοδού, πολλές φορές, ακράτειας.
Ανατομικές- Λειτουργικές ανωμαλίες
Οι ανατομικές ιδιομορφίες και τα ελλείματα που απαντώνται με την πρόπτωση του ορθού περιλαμβάνουν τα εξής: (1) έλλειμα στο πυελικό έδαφος με διάσταση του ανελκτήρα μυ του πρωκτού, (2) ένας ασυνήθιστα βαθύς χώρος του Douglas (oρθοκυστικός χώρος για τους άνδρες, ορθοκολπικός χώρος για τις γυναίκες), (3) πλεονάζον σιγμοειδές (δολιχοσιγμοειδές), (4) χαλαρός πρωκτικός σφιγκτήρας, και (5) απώλεια της οριζόντιας θέσης του ορθού και της οπίσθιας κυρτότητάς του σε σχέση με το ιερό, λόγω της χαλάρωσης των προϊερών προσφύσεών του. Οι υποστηρικτές της θεωρίας του εγκολεασμού θεωρούν ότι οι παραπάνω ανατομικές αλλαγές αποτελούν, ως επί το πλείστον, δευτερογενείς εκδηλώσεις (επιφαινόμενα) υποτροπιαζόντων επεισοδίων της πρόπτωσης.
Ο Spencer μελέτησε μανομετρικά ασθενείς με πρόπτωση του ορθού και παρατήρησε ότι το ορθοπρωκτικό ανασταλτικό αντανακλαστικό (ΟΠΑΑ) (recto-anal inhibitory reflex) δεν εκλυόταν ή παρουσίαζε σημαντική άμβλυνση. Άλλη μανομετρική μελέτη ανέδειξε ελαττωμένες πιέσεις ηρεμίας (resting) και φυσιολογικές πιέσεις προσπαθείας (squeeze), σχετιζόμενες, αντίστοιχα, με δυσλειτουργία του έσω σφιγκτήρα και φυσιολογική λειτουργική κατάσταση του έξω σφιγκτήρα. Στην ομάδα των ασθενών με πρόπτωση και ακράτεια, ωστόσο, ιστολογικές και ηλεκτρομυογραφικές μελέτες έδειξαν απονεύρωση των γραμμωτών μυών του σφιγκτηριακού συμπλέγματος (ηβοορθικού και έξω σφιγκτήρα). Οι Sun και συν, σε μια λεπτομερή συγκριτική μελέτη με υγιείς, κατέληξαν στο ότι τόσο οι πιέσεις ηρεμίας όσο και οι πιέσεις προσπαθείας ήταν μειωμένες στην ομάδα των ασθενών με πρόπτωση. Κατά την αύξηση της ενδοκοιλιακής πίεσης, οι πιέσεις στον πρωκτικό αυλό παρουσίαζαν σημαντική πτώση συγκριτικά με τις ενδοορθικές πιέσεις στους ασθενείς, φαινόμενο που δεν επαληθευόταν στους υγιείς. Με την πλήρωση του ορθού με φουσκωμένο μπαλλόνι, το μεγαλύτερο ποσοστό των ασθενών με πρόπτωση παρουσίαζε επαναλαμβανόμενες συσπάσεις του ορθού, ενώ ο ελάχιστος όγκος του ορθού που προκαλούσε έπειξη για αφόδευση και ο μέγιστος όγκος πλήρωσης που ήταν ανεκτός ήταν σημαντικά μικρότεροι στους ασθενείς. Φαίνεται, λοιπόν, ότι μια εγγενής υπερευαισθησία και υπεραντιδραστικότητα δημιουργούν τις κατάλληλες συνθήκες για την προώθηση και, συνεπώς την πρόπτωση του ανώτερου ορθού έως και τον πρωκτικό αυλό.
Τα περινεϊκά νεύρα (από τα Ι3- Ι4 νευροτόμια) και, ειδικά, οι αιδοιϊκοί κλάδοι τους (pudendal nerves) συμπαρασύρονται και παγιδεύονται από το προπίπτον ορθό, καταλήγοντας σε πάρεση και νευραπραξία (αιδοιϊκή νευροπάθεια, pudendal neuropathy). Σύμφωνα με τους Parks και συν, τα παραπάνω οδηγούν σε νευρογενή μυοπάθεια, χαλάρωση και αδυναμία του πυελικού εδάφους (ανελκτήρας, σφιγκτήρες). Αν ληφθεί, μάλιστα, υπόψιν η έναρξη της διεργασίας της πρόπτωσης αρκετά πιο ψηλά από το πυελικό έδαφος, όπως φαίνεται στον απεικονιστικό έλεγχο με αφοδευσιογραφία, η χαλάρωση των πυελικών μυών αποτελεί μάλλον το αποτέλεσμα και όχι το αίτιο της γένεσης της πρόπτωσης.
Προδιαθεσικοί παράγοντες
Σε μεγάλες σειρές ασθενών, όπως αυτή από το νοσοκομείο St. Mark’s (536 ασθενείς), το ιστορικό έντονης προσπάθειας στην αφόδευση με επιμένουσα δυσκοιλιότητα και οι συχνές διαρροϊκές κενώσεις αναφέρονται σαν βασικοί προδιαθεσικοί παράγοντες. Αν και η εγκυμοσύνη έχει ενοχοποιηθεί, η πρόπτωση εμφανίζεται συχνότερα στις άτοκες γυναίκες. Στην πραγματικότητα, σε αντίθεση με τις πρωτοπαθείς σφιγκτηριακές διαταρραχές της εγκράτειας, η πολυτοκία δεν αποτελεί προδιαθεσικό παράγοντα για την πρόπτωση του ορθού. Η οντότητα αυτή συνυπάρχει με προηγούμενες επεμβάσεις στην πύελο καθώς και με νευρολογικές και ψυχιατρικές πασθήσεις.
Επιδημιολογία
Εξαιτίας της φύσης της διαταραχής και του δισταγμού από πλευράς των ασθενών για αναζήτηση ιατρικής βοήθειας, η πραγματική συχνότητα της πρόπτωσης του ορθού είναι αδύνατο να υπολογισθεί. Οι περισσότεροι ασθενείς είναι γυναίκες, ενώ στους ενήλικες, η σχέση γυναικών προς άνδρες είναι περίπου 6:1. Η μεγαλύτερη συχνότητα παρουσιάζεται στις γυναίκες σε ηλικίες μεγαλύτερες των 50 ετών, ενώ στους άνδρες κατανέμεται ισότιμα στις ηλικιακές ομάδες.
Κλινική εικόνα
Συμπτωματολογία
Το κύριο ενόχλημα των ασθενών είναι η διά του πρωκτού προβάλλουσα μάζα καθαυτή, η οποία και έχει σημαντικά δυσμενή επίδραση στην ψυχολογία τους, ιδιαίτερα, μάλιστα, όταν συνοδεύεται από πραγματική ακράτεια των κοπράνων ή ακόμη και απλή συνεχή εκροή βλεννοαιματηρού υγρού, που λεκιάζει τα εσώρουχά τους. Αρχικά, η πρόπτωση είναι αυτόματα ή με τη βοήθεια χειρισμών από τον ασθενή ανατασσόμενη και εμφανίζεται κατά την προσπάθεια (αφόδευση, πτάρνισμα ή βήχας). Σε προχωρημένα στάδια μπορεί να προβάλλει μόνιμα και να προκαλέσει περίσφιγξη έως ακόμη και στραγγαλισμό και ισχαιμία του προπίπτοντος ορθού. Τα συμπτώματα αποφρακτικής δυσχεσίας, η δυσκοιλιότητα του τύπου της «απόφραξης της εξόδου» (outlet obstruction constipation), το αίσθημα ατελούς κένωσης και του τεινεσμού, που παρουσιάζονται στο 50% των περιπτώσεων πρόπτωσης οφείλονται στην απόφραξη του ορθικού αυλού από το εκολεαζόμενο τμήμα του αλλά και από το συχνά συνυπάρχον πλεονάζον σιγμοειδές που συμπαρασύρεται, συμμετέχοντας στο προπίπτον τμήμα του εντέρου.
Υψηλό ποσοστό ασθενών (50-80%) με πρόπτωση του ορθού βασανίζεται από ακράτεια κοπράνων. Η παθοφυσιολογία της δυσλειτουργίας αυτής έγκειται στα εξής: (1) στη λειτουργική ανεπάρκεια του έσω σφιγκτήρα, λόγω της συνεχούς έκλυσης του ΟΠΑΑ από την επαναλαμβανόμενη πλήρωση της ορθικής λυκήθου από το προπίπτον ορθό, (2) στη δυσλειτουργία του έξω σφιγκτήρα από την πιθανά συνοδεύουσα αιδοιϊκή νευροπάθεια και (3) στην άμβλυνση της ορθοπρωκτικής αισθητικότητας, λόγω του χρόνιου βλεννογονικού τραυματισμού. Η μακροχρόνια παραμονή του ορθού έξω από το πρωκτικό κανάλι συνεπάγεται την εξέλκωση του βλεννογόνου του και την εμφάνιση αιμορραγίας. Ο χρόνιος τραυματισμός της κορυφής του προπίπτοντος ορθού στην εσωτερική πλευρά του πρωκτικού δακτυλίου μπορεί να οδηγήσει στην ανάπτυξη μονήρους έλκους του ορθού (solitary rectal ulcer syndrome, SRUS) ή της πιο εκτεταμένης ιστολογικής παραλλαγής του, της εν τω βάθει κυστικής κολίτιδας (colitis cystica profunda, CCP).
Αντικειμενική εξέταση
Κατά την αρχική εξέταση του ασθενούς, η πρόπτωση είναι συχνά αναταγμένη. Ζητιέται από τον ασθενή να λάβει θέση καθιστή και να καταβάλει προσπάθεια εξώθησης, όπως επί αφόδευσης. Το προπίπτον ορθό εύκολα διακρίνεται με τη βοήθεια ενός αρθρωτού καθρέπτη, που τοποθετείται μερικά εκατοστά κάτω από τον πρωκτό του (έμμεση πρωκτική επισκόπηση). Η δακτυλική εξέταση δεν προκαλεί καθόλου από τη συνήθη δυσανασχέτηση στον ασθενή, ενώ η διαπιστούμενη, ψηλαφητικά, υποτονία των σφιγκτήρων είναι χαρακτηριστική. Η σιγμοειδοσκόπηση με άκαμπτο ή εύκαμπτο όργανο, η οποία, σωστό είναι, να συμπληρώνει την αρχική κλινική εξέταση, αποκαλύπτει, συχνά τον εξέρυθρο βλεννογόνο του προσθίου τοιχώματος του ορθού, που μπορεί να φέρει φλεγμονώδεις ή, ακόμη και κοκκιωματώδεις αλλοιώσεις, αλλά και αποκλείει τη συνύπαρξη ενός εγγύς ευρισκόμενου καρκινώματος ορθοσιγμοειδούς (συχνότητα: 5,7%).
Διαφορική διάγνωση
Η ολική πρόπτωση του ορθού πρέπει να διακρίνεται σαφώς από την ατελή βλεννογονική πρόπτωση. Η τελευταία έχει διαφορετική παθογένεια, ανάλογη της αιμορροϊδικής νόσου, και αντιμετωπίζεται όπως οι αιμορροϊδικοί όζοι με πρόπτωση. Οφείλεται στη χαλάρωση του υποστηρίζοντος συνδετικού ιστού ανάμεσα στην υποβλεννογόνια μυϊκή στιβάδα (muscularis mucosae) και στον καθαυτό μυϊκό χιτώνα (muscularis propria) του ορθού. Έτσι, ενώ στην πλήρη πρόπτωση συμμετέχουν όλες οι στιβάδες του τοιχώματος του ορθού, η βλεννογονική πρόπτωση ορίζεται από την προβολή μόνο του ορθικού βλεννογόνου και του υποβλεννογονίου.
Η αντικειμενική εξέταση βοηθά σημαντικά στο διαχωρισμό των διαφορετικών αυτών οντοτήτων. Οι ομόκεντρες πτυχές του προπίπτοντος ορθού στην ολική πρόπτωση διαφοροδιαγνώσκονται, επισκοπικά, εύκολα από τις ακτινωτές πτυχές της βλεννογονικής πρόπτωσης. Το πρωκτικό άνοιγμα παραμένει στην ανατομική θέση του στην πρώτη, με αποτέλεσμα την ψηλάφηση αύλακας (sulcus) μεταξύ του πρωκτού και του προπίπτοντος εντέρου, στοιχείο που δεν απαντάται στη βλεννογονική πρόπτωση, όπου το πρωκτόδερμα προβάλλει με την πρόπτωση του υπερκείμενου βλεννογόνου. Επιπλέον, πρέπει να γίνεται διάκριση της πρόπτωσης από ευμεγέθη πολύποδα, υποβλεννογόνιο λίπωμα ή κακοήθη νεοπλασία της περιοχής, ιδιαίτερα εάν συνυπάρχει μονήρες έλκος του ορθού.
Παρακλινικός και προεγχειρητικός έλεγχος
Όλοι οι ασθενείς πρέπει να υποβάλλονται σε πλήρη κολοσκοπικό έλεγχο, για τον αποκλεισμό άλλης παθολογίας στο εγγύς παχύ έντερο, ιδιαίτερα δε κάποιας κακοήθειας, η οποία και μπορεί να αποτελεί το οδηγό σημείο του εντερικού εγκολεασμού, που οδηγεί στην πρόπτωση. Ο βαριούχος υποκλυσμός μπορεί να αναδείξει ανατομικές ιδιομορφίες, όπως την παρουσία ενός πλεονάζοντος σιγμοειδούς, το οποίο μπορεί να χρειαστεί να εκταμεί κατά τη χειρουργική διόρθωση που θα ακολουθήσει.
Η αφοδευσιογραφία είναι ιδιαίτερα χρήσιμη στα αρχικά στάδια της πρόπτωσης, οπότε η τελευταία χρειάζεται να διακριθεί από τη βλεννογονικού τύπου πρόπτωση. Η σκιαγράφηση και των δύο όψεων του ορθού, ιδιαίτερα σε πρόσθιο-οπίσθια λήψη, κατά τη φάση της κένωσης του σκιαγραφικού, χαρακτηρίζουν την ολική πρόπτωση του ορθού. Επίσης, η απεικονιστική αυτή μέθοδος αποκλείει την παρουσία άλλων ανατομικών διαταραχών της περιοχής, που μπορεί να απαιτούν σύγχρονη χειρουργική διόρθωση (π.χ. περινεοκήλης, ορθοκήλης) καθώς και λειτουργικών ανωμαλιών, που μπορεί να αποτελούν αιτίες αποφρακτικής δυσκοιλιότητας (π.χ. παράδοξη σύσπαση του ηβοορθικού μυός) του ασθενούς. Στην τελευταία περίπτωση η διόρθωση της πρόπτωσης δεν θα οδηγήσει απαραίτητα και στη βελτίωση ή την εξάλειψη της δυσκοιλιότητας.
Η μέτρηση του χρόνου διάβασης του παχέος εντέρου με τη χρήση ακτινοσκιερών δισκίων (colonic transit study) αποκλείει την ταυτόχρονη με την πρόπτωση γενικευμένη δυσλειτουργία και αδράνεια του παχέος εντέρου (colonic inertia). Στην περίπτωση αυτή, τα ακτινοσκιερά δισκία (τα οποία φυσιολογικά απεκκρίνονται κατά το 80% το πολύ σε 5 ημέρες μετά τη λήψη τους) παραμένουν διάχυτα στα διάφορα τμήματα του παχέος εντέρου. Η ενδεδειγμένη θεραπεία είναι η υφολική κολεκτομή και η ειλεο-ορθική αναστόμωση για την αντιμετώπιση της κολονικής αδράνειας, με την προσθήκη ορθοπηξίας για τη διόρθωση της πρόπτωσης.
Η μανομετρία του πρωκτού και η δοκιμασία μέτρησης της καθυστέρησης (βραδύτητας ανταπόκρισης) μετά από ερεθισμό του αιδοιϊκού νεύρου (pudendal nerve terminal motor latency, PNTML) μπορούν να αποβούν χρήσιμες στις περιπτώσεις βαριάς ακράτειας. Σε σοβαρή σφιγκτηριακή δυσλειτουργία, όπως αυτή μπορεί να ανακύψει από τις δοκιμασίες αυτές, επεμβάσεις εκτεταμένης ορθοσιγμοειδεκτομής, οι οποίες, μάλλον επιδεινώνουν την ακράτεια, πρέπει να αποφεύγονται.
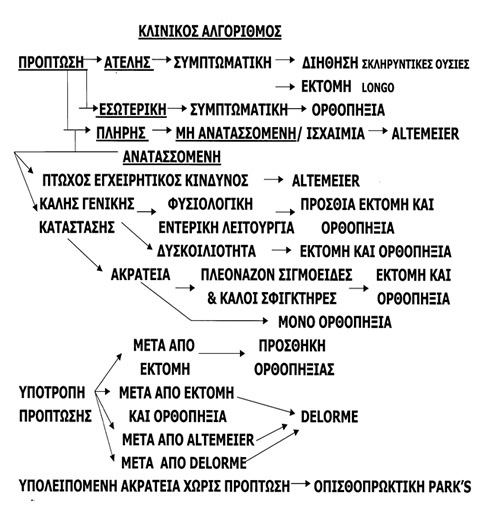
Επιλογή χειρουργικής μεθόδου
Οι κλασσικές χειρουργικές μέθοδοι αντιμετώπισης της πρόπτωσης του ορθού διακρίνονται σε διακοιλιακές επεμβάσεις (επεμβάσεις ορθοπηξίας, εκτομής ή συνδυασμού τους) και περινεϊκές. Τα τελευταία χρόνια, η καλοήθης φύση της νόσου επέτρεψε την εκτεταμένη χρησομοποίηση της λαπαροσκοπικής προσπέλασης στη διενέργεια των διακοιλιακών τεχνικών. Μια ποικιλία παραμέτρων συνεκτιμάται στην επιλογή της καταλληλότερης μεθόδου. Η ηλικία και το φύλο του ασθενούς, οι τυχόν συνυπάρχουσες νόσοι, η λειτουργία του υπολοίπου παχέος εντέρου και ο βαθμός της εγκράτειας πρέπει να λαμβάνονται σοβαρά υπόψιν πριν την τέλεση της χειρουργικής πράξης.
Οι διακοιλιακές επεμβάσεις, οι οποίες ενδείκνυνται απόλυτα σε νέους, υγιείς ασθενείς, με καλή ανοχή στη γενική αναισθησία, έχουν ταυτόχρονα το μειονέκτημα της αυξημένης βαρύτητας και, ως εκ τούτου, δεν γίνονται καλά ανεκτές από ηλικιωμένους, με συμπαρομαρτούντες νόσους, ασθενείς. Παρουσιάζουν, ωστόσο, σαφέστατα υψηλότερα ποσοστά ελέγχου της πρόπτωσης και καλύτερα λειτουργικά αποτελέσματα. Οι επεμβάσεις περινεϊκής προσπέλασης, αν και με υψηλότερα ποσοστά υποτροπής, αποτελούν την καταλληλότερη εναλλακτική για ασθενείς με σχετικά μειωμένο προσδόκιμο επιβίωσης, αφού μπορούν να διεκπαιρεωθούν υπό περιοχική ή επισκληρίδιο αναισθησία. Το κατδιοαναπνευστικό status των ασθενών πρέπει να μελετάται επιμελώς πριν από τη χρήση μιας λαπαροσκοπικής μεθόδου. Ασθενείς με χρόνια αποφρακτικά νοσήματα του πνεύμονα ή με σοβαρές καρδιακές αρρυθμίες πιθανά να έχουν δυσκολία στο να ανταπεξέλθουν τη συστηματική υπερκαπνία, που μπορεί να προκληθεί από ένα παρατεταμένης διάρκειας πνευμοπεριτόναιο με CO2. Eπειδή οι άνδρες με τη νόσο αυτή παρουσιάζονται σε νεότερες ηλικίες από ότι οι γυναίκες, προτοιμάται μια διακοιλιακή μέθοδος. Ο κίνδυνος, ωστόσο, βλάβης του προϊερού νευρικού πλέγματος και το ενδεχόμενο μελλοντικής στυτικής δυσλειτουργίας πρέπει να λαμβάνεται σοβαρά υπόψιν διεγχειρητικά. Για αυτό μερικές χειρουργικές ομάδες προτιμούν την περινεϊκή ορθοσιγμοειδεκτομή (Altemeier) σαν πρώτη επέμβαση στην ομάδα των νέων άρρενων ασθενών και, σε περίπτωση υποτροπής, την προσθήκη, με διακοιλιακή προσπέλαση, μιας ορθοπηξίας με ράμματα.
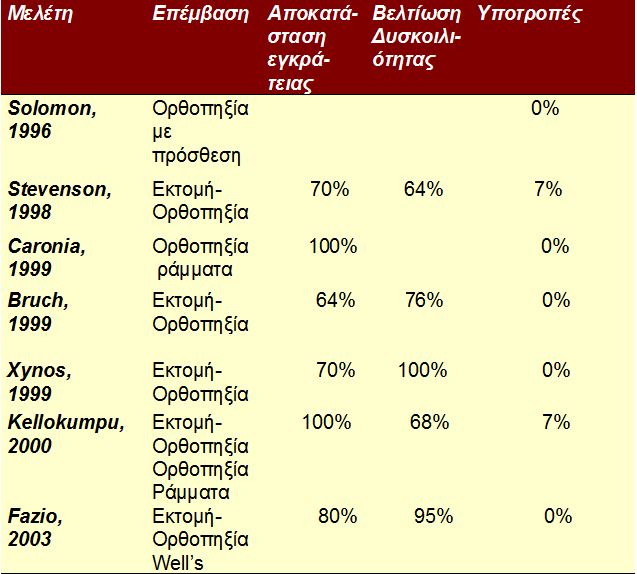
Η ακράτεια γενικά βελτιώνεται σε ποσοστό έως και 50-80% μετά τη χειρουργική διόρθωση της πρόπτωσης. Αν και η μανομετρία και οι λειτουργικές δοκιμασίες αρτιότητας των περινεϊκών νεύρων δεν μπορούν να προβλέψουν εύκολα τη μετεγχειρητική λειτουργική αποκατάσταση του σφιγκτηριακού μηχανισμού συνίσταται η αποφυγή εκτεταμένης εκτομής και η προτίμηση κάποιας από τις μεθόδους ορθοπηξίας στις περιπτώσεις με βαριά ακράτεια, με πολύ χαμηλές πιέσεις στη μανομετρία και με ιδιαίτερα υποτονικό σφιγκτήρα, εκτός κι αν συνυπάρχουν ανατομικές ιδιομορφίες που θα διορθωθούν χειρουργικά με την εκτομή (πλεονάζον σιγμοειδές). Η δυσκοιλιότητα, επίσης, βελτιώνεται, σε γενικές γραμμές, μετά τη χειρουργική επέμβαση. Παρ’ όλα αυτά, η επιμονή αποφρακτικού τύπου δυσκοιλιότητας και η ανάπτυξη, μετεγχειρητικά, μη προϋπάρχουσας δυσκοιλιότητας είναι πιθανές μετά από επεμβάσεις ορθοπηξίας με προσθετικό υλικό. Οι επεμβάσεις ορθοσιγμοειδεκτομής αποτελούν μεθόδους εκλογής σε ασθενείς με πρόπτωση και αποφρακτική δυσχεσία, εφόσον η παρουσία άλλης παθολογίας που να δικαιολογεί τη δυσκοιλιότητα (κολονική αδράνεια ή παράδοξη σύσπαση του ηβοορθικού μυός) έχει αποκλειστεί στον προεγχειρητικό έλεγχο.
Προεγχειρητικά, όλοι οι ασθενείς υποβάλλονται σε προετοιμασία του εντέρου με διαλύματα από το στόμα (π.χ. Fleet Phospha Soda) και με τοπικά δρώντα στον αυλό του εντέρου από του στόματος λαμβανόμενα αντιβιοτικά (ερυθρομυκίνη και νεομυκίνη).
Διακοιλιακές επεμβάσεις
Α. Επεμβάσεις ορθοπηξίας
Έως τις αρχές της δεκαετίας του 1990, η πρόσθια ορθοπηξία με πρόθεση, που αρχικά περιγράφηκε από τους Ripstein και Lanter και έγινε παγκόσμια γνωστή ως μέθοδος Ripstein, ήταν μια από τις πιο δημοφιλείς μεθόδους επισκευής της πρόπτωσης του ορθού. Βασίζεται στην αντίληψη ότι ο αρχικός εγκολεασμός, που οδηγεί και στη δημιουργία της πρόπτωσης οφείλεται στον ανατομικό ευθυασμό του ορθού, το οποίο έχει χάσει τη φυσιολογική καθήλωσή του στο ιερό. Έτσι, η μέθοδος αποσκοπούσε στην αποκατάσταση της οπίσθιας κυρτότητας του ορθού επί του ιερού, με τη βοήθεια υλικού που θα περιέβαλε δακτυλιωδώς το ορθό και θα το συγκρατούσε σταθερά επί της προϊεράς περιτονίας. Το πρώτο υλικό που χρησιμοποιήθηκε ήταν πλατεία περιτονία (fascia lata) από το μηρό. Αντικαταστάθηκε από προσθετικά πλέγματα (Teflon, Marlex, Gore-Tex).
Tεχνική: Περιλαμβάνει: (1) την οπίσθια αμβλεία κινητοποίηση όλου του μήκους του ορθού έως το απώτερο άκρο του κόκκυγα, μετά τη διάνοιξη της οπίσθιας περιτοναϊκής ανάκαμψης και της διαίρεσης του ανώτερου τμήματος των πλαγίων συνδέσμων, (2) την τοποθέτηση πλέγματος πλάτους 5 εκ. γύρω από το ορθό και σε απόσταση 5 εκ. κάτω από την ιερά ακρολοφία (ακρωτήριο των μαιευτήρων), (3) τη συγκράτηση του πλέγματος με μη απορροφήσιμα ράμματα επί του ιερού 1 εκ. από τη μέση γραμμή, με προσοχή να μην τρωθούν τα αγγεία του προϊερού πλέγματος, (4) τη σταθεροποίηση του πλέγματος στο τοίχωμα του ορθού με ράμματα, κατά τρόπο ώστε να είναι δυνατή η δίοδος δύο δακτύλων μεταξύ του ορθού και του ιερού και (5) τη σύγκλειση του ελλείματος του περιτοναίου της πυέλου, προκειμένου τον ενταφιασμό του συνθετικού υλικού εντός της πυέλου και την αποφυγή της επαφής του με τις ενδοπεριτοναϊκά ευρισκόμενες έλικες του λεπτού εντέρου.
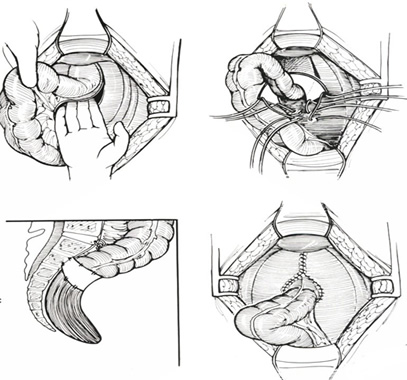
Αποτελέσματα: Λειτουργικά, σε μια σειρά ασθενών από τη Cleveland Clinic, η ακράτεια βελτιώθηκε στους μισούς περίπου από τους ασθενείς, αλλά η δυσκοιλιότητα επέμεινε στο 57% (σε αντίθεση με τις επεμβάσεις ορθοπηξίας που συνοδεύονταν από εκτομή (ορθο-)σιγμοειδούς, όπου το ποσοστό ήταν 17%), ενώ σε ένα ποσοσοστό 17% αναπτύχθηκε δυσκοιλιότητα που δεν υπήρχε προεγχειρητικά (λόγω σύγκαμψης του ορθού κεντρικά της ορθοπηξίας) (Tjandra και συν, 1993). Η επέμβαση έχει σχετικά χαμηλό ποσοστό υποτροπών (μέσος όρος< 5% στις διάφορες βιβλιογραφικές σειρές). Οι τελευταίες οφείλονται σε ανεπαρκή στήριξη του πλέγματος ή ατελή οπίσθια κινητοποίηση του ορθού, που οδηγεί στην παραμονή προπίπτοντος ορθού πέραν του σημείου καθήλωσης του. Υπάρχει ένα υπολογίσιμο ποσοστό επιπλοκών, το οποίο, στα ιδρύματα, όπου η μέθοδος χρησιμοποιήθηκε ευρέως τις δεκαετίες 1970-1980 ανέρχεται σε 26% (Cleveland Clinic) έως και 52% (Lahey Clinic). Μάλιστα σε μια μελέτη που έγινε με τη συμμετοχή πολλών μελών του American Society of Colon & Rectal Surgeons, η οποία συμπεριέλαβε 1111 ασθενείς, επιπλοκές, όπως ενσφήνωση κοπράνων και κοπρόσταση (6,7%), προϊερά αιμορραγία (2,6%), πυελικό απόστημα (2%) και άλλες ανήλθαν σε συνολικό ποσοστό 16,6%. Επανεγχείρηση απαιτήθηκε στο 5% των ασθενών και συνίστατο, εκτός των άλλων, σε πλάγια διατομή του πλέγματος για την απελευθέρωση του στενωμένου ορθού, αφαίρεση του πλέγματος (η οποία, σημειωτέον, αποτελεί εργώδη επέμβαση) με παροχέτευση της πυέλου και τελική κολοστομία, στις περιπτώσεις πυελικών σηπτικών επιπλοκών καθώς και λύση συμφυτικού ειλεού από τη συγκόλληση του λεπτού εντέρου επί του συνθετικού πλέγματος.
Εναλλακτικά προτάθηκε και, μάλιστα χρησιμοποιήθηκε ευρέως στη Μ. Βρεττανία, η οπίσθια ορθοπηξία με πρόθεση (μέθοδος Wells), προκειμένου την αποφυγή της περικύκλωσης του ορθού από το ξένο υλικό. Στην τεχνική αυτή η πρόθεση περιβάλλει το ορθό μερικώς, βοηθώντας σημαντικά στη διατήρηση της ευενδοτότητας του και την αποφυγή των στενωτικών επιπλοκών. Η χρήση του εμβαλώματος από πολυβινυλική αλκοόλη (σπόγγος Ivalon) αντικαταστάθηκε από άλλους χειρουργούς (και από τον ίδιο τον Ripstein, o οποίος τροποποίησε την τεχνική του και τη μετέτρεψε σε οπίσθια μόνο ορθοπηξία- τροποποιημένη τεχνική Ripstein) με άλλα συνθετικά πλέγματα, όπως το Marlex, και, ακόμη και με απορροφήσιμα υλικά, όπως τα Vicryl και Dexon (για την ελαχιστοποίηση των σηπτικών υλικών).
Τεχνική: Μετά την είσοδο στον προϊερό χώρο και την κινητοποίηση του ορθού, με διατήρηση, πάντα, των προϊερών πλεγμάτων, το εμβάλωμα καθηλώνεται στο ιερό και, στη συνέχεια περιβάλλει τα 2/3- ? του ορθού, με τα πλάγια άκρα του να προσδένονται στην πρόσθια όψη του ορθικού τοιχώματος, το οποίο παραμένει ακάλυπτο.
Αποτελέσματα: Η κοπρόσταση και οι στενώσεις του ορθού είναι σημαντικά λιγότερο συχνές από ότι με την Ripstein. H εμφάνιση πυελικών αποστημάτων αποτέλεσε συχνή επιπλοκή σε αρκετές σειρές, όπως σε αυτή του Goligher και συν, στην οποία η επίπτωση τους ανήλθε στο 16%. Η υποτροπή της πρόπτωσης δεν ξεπερνά το 10% και συχνά λαμβάνει τη μορφή βλεννογονικής πρόπτωσης (οι μισές από αυτές ανταποκρίνονται καλά σε υποβλεννογόνιο διήθηση με 5% φαινόλη). Αν και σε περιπτώσεις ακράτειας η λειτουργικότητα αποκαθίσταται σε 50-80% των ασθενών με πρόβλημα, η δυσκοιλιότητα εξακολουθεί να αποτελεί, συχνά, μετεγχειρητικό ενόχλημα. Η συχνότητα της τελευταίας, μάλιστα, σχεδόν διπλασιάζεται (από 24-30% προεγχειρητικά σε 44-50% μετεγχειρητικά).
Πολλές χειρουργικές ομάδες χρησιμοποιούν με επιτυχία την ορθοπηξία χωρίς πρόθεση. Η οπίσθια ανάρτηση του ορθού με μη απορροφήσιμα ράμματα (Prolene) αποτελεί επαρκή θεραπεία για την πρόπτωση, χωρίς δυσμενή επίδραση στα ποσοστά υποτροπών και με καλά λειτουργικά αποτελέσματα (Εικόνα 5), ενώ, ταυτόχρονα, αποφεύγονται τα δυσάρεστα σηπτικά συμβάματα στην πύελο, από την τοποθέτηση των πλεγμάτων. Στην προοπτική τυχαιοποιημένη μελέτη του Νovell και συν (1994) τα ποσοστά υποτροπών και λειτουργικής βελτίωσης ήταν συγκρίσιμα μεταξύ της ορθοπηξίας με Ivalon και ραμμάτων, ενώ οι σηπτικές επιπλοκές ήταν συχνότερες με το πρώτο.
Β. Επεμβάσεις εκτομής- ορθοπηξίας
Η σιγμοειδεκτομή σε συνδυασμό με την ορθοπηξία με ράμματα, που άρχισε να χρησιμοποιείται στο Πανεπιστήμιο της Minessota (1955) και είναι γνωστή ως τεχνική Golgberg- Frykman, αποτέλεσε τη βάση των χειρουργικών αρχών που διέπουν πολλές από τις σύγχρονες αποδεκτές διακοιλιακές και λαπαροσκοπικές χειρουργικές επεμβάσεις για την πρόπτωση.
Τεχνική: Τα στάδια της επέμβασης περιλαμβάνουν: (1) την κινητοποίηση του ορθού οπισθίως έως το πυελικό έδαφος, με διατήρηση των άνω αιμορροϊδικών αγγείων και των πλαγίων συνδέσμων του ορθού (η πρόσθια κινητοποίηση δεν είναι συχνά αναγκαία, λόγω του ιδιαίτερα βαθύ χώρου του Douglas, ο οποίος καθιστά το πρόσθιο τοίχωμα του ορθού αρκετά ευκίνητο, ενώ με τη μη διάνοιξη της πρόσθιας περιτοναϊκής ανάκαμψης διαχωρίζεται μερικώς τουλάχιστον η κολο-ορθική αναστόμωση από την πυελική κοιλότητα), (2) την υψηλή ανάρτηση του ορθού με καθήλωση των πλαγίων συνδέσμων στο περιόστεο του ιερού με μη απορροφήσιμα ράμματα, (3) την πρόσθια σύγκλειση της πρόσθιας ενδοπυελικής περιτονίας- πρόσθιας περιτοναϊκής ανάκαμψης (αν αυτή χρειάστηκε να διανοιγεί) η οποία επιτυγχάνει και την κατάργηση του χώρου του Douglas και (4) την εκτομή του πλεονάζοντος σιγμοειδούς και τη δημιουργία τελικο-τελικής κολο-ορθικής αναστόμωσης.
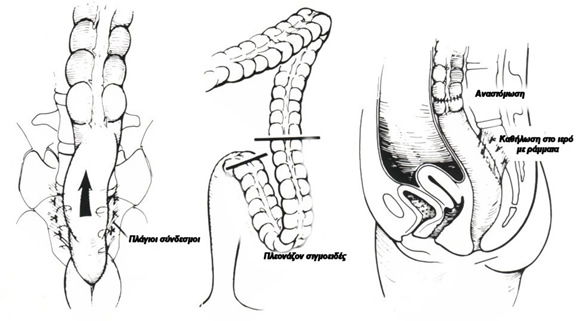
Αποτελέσματα: Η δυσκοιλιότητα και η ακράτεια βελτιώνονται σε ποσοστά περίπου 50- 60% η καθεμιά, ενώ έως και 30% των ασθενών με ακράτεια παρουσιάζουν λειτουργική επιδείνωση μετεγχειρητικά.
Υπάρχει η τάση, σήμερα, επέκτασης της εκτομής προς το ανώτερο ορθό με προσπάθεια διατήρησης της άνω αιμορροϊδικής αρτηρίας (για καλύτερη αιμάτωση της κολο-ορθικής ανστόμωσης) και δημιουργία της αναστόμωσης στο περιβαλλόμενο πρόσθιο-πλάγια από ορογόνο (σπλαγχνικό περιτόναιο) ανώτερο ορθό, με αποτέλεσμα την τέλεση ορθοσιγμοειδεκτομής ή (υψηλής) πρόσθιας εκτομής. Με αυτόν τον τρόπο αφαιρείται το σημείο της έναρξης της πρόπτωσης (που βρίσκεται στο ανώτερο ορθό), αποφεύγεται η σύγκαμψη του ορθού επί του κατώτερου τμήματος του μετεγχειρητικά, εκτέμνεται πρόσθετο έντερο από το ορθό που μπορεί να πλεονάζει και επικουρείται η επαναφορά της ανατομικά σωστής θέσης του ορθού σε οπίσθια επαφή με το ιερό.
Οι περισσότεροι επίσης συμφωνούν ότι η διατομή των πλαγίων συνδέσμων, οι οποίοι φέρουν κλάδους του πυελικού παρασυμπαθητικού πλέγματος, υπεύθυνους για την ευενδοτότητα και τη ρύθμιση της χωρητικότητας του ορθού πρέπει να αποφεύγεται.
Οι υποστηρικτές της αναγκαιότητας της εκτομής στην πλειονότητα των περιπτώσεων πρόπτωσης τονίζουν ως επιπρόσθετο πλεονέκτημα το γεγονός ότι η εκτομή του πλεονάζοντος τμήματος του παχέος εντέρου οδηγεί σε ένα βραχύτερο αριστερό κόλον που συγκρατείται εγγύς σταθερά από το φρενοκολικό σύνδεσμο. Έτσι, ακόμη κι αν οι άλλοι προδιαθεσικοί μηχανικοί παράγοντες επανέλθουν (βαθύς χώρος του Douglas, ρήξη της ορθοπηξίας), το ορθό δεν θα μπορεί να ξανακατέλθει, επειδή θα συγκρατείται από το ευθύ, βραχύ αριστερό κόλον.
Γ. Επεμβάσεις εκτομής
Πολλά από τα πλεονεκτήματα και τις αρχές των επεμβάσεων εκτομής για την πρόπτωση του ορθού αναλύθηκαν παραπάνω. Μια από τις περισσότερο χρησιμοποιημένες επεμβάσεις για τη διόρθωση της πρόπτωσης, η, οικεία σε πολλούς χειρουργούς, χαμηλή πρόσθια εκτομή, ξεκίνησε με τη χειρουργική σχολή της Mayo Clinic και τον Muir (1955). Οι θιασώτες της υποστήριξαν ότι η προσθήκη κάποιας μορφής ορθοπηξίας δεν είναι αναγκαία, διότι η ινώδης αντίδραση που δημιουργείται μετεγχειρητικά στην πύελο, μεταξύ της αναστομωτικής γραμμής και του ιερού, είναι αρκετή να συγκρατεί το έντερο και να αποκλείει την υποτροπή της πρόπτωσης. Μετά από μια σημαντική συγκριτική κλινική μελέτη από τους Schlinkert και συν (1985) που έδειξε τη σημαντικά υψηλότερη συχνότητα επιπλοκών (του τύπου κυρίως των αναστομωτικών διαφυγών) μετά από χαμηλές πρόσθιες εκτομές σε σχέση με τις (υψηλές) πρόσθιες εκτομές (19%), χωρίς να επηρεάζονται τα λειτουργικά αποτελέσματα και η επίπτωση των υποτροπών, οι χαμηλές πρόσθιες εκτομές, ως επί το πλείστον, εγκαταλείφθηκαν και η Mayo Clinic όρισε την πρόσθια εκτομή ως μέθοδο εκλογής.
Περινεϊκές επεμβάσεις
Α. Περινεϊκή ορθοσιγμοειδεκτομή (τεχνική Altemeier)
Η μέθοδος αυτή, αν και περιγράφηκε αρχικά από τον Miculicz (1889) και χρησιμοποιήθηκε ευρέως στη Μ. Βρεττανία από τον Miles (1933), σήμερα συστήνεται στους ηλικιωμένους ασθενείς με περιορισμένη ανοχή στη γενική αναισθησία και, ίσως, σε νεαρούς άνδρες με ιδιαίτερη ανησυχία για το μετεγχειρητικό ενδεχόμενο στυτικής δυσλειτουργίας, μετά από μια διακοιλιακή επέμβαση.
Τεχνική: Υπό περιοχική αναισθησία, ο ασθενής τοποθετείται σε γυναικολογική ή σε πρηνή θέση «σουγιά», και σε ήπια κλίση Trendelenburg, για την ελάττωση της διεγχειρητικής αιμορραγίας και για την απώθηση του λεπτού εντέρου μακρυά από την πύελο. Μια κυκλοτερής τομή λαμβάνει χώρα διά όλων των χιτώνων του προπίπτοντος ορθού, 1,5 εκ. ή 2,5 εκ. πάνω από την οδοντωτή γραμμή, ανάλογα με το αν η αναστόμωση γίνει με το χέρι ή με τη χρήση κυκλικού αναστομωτήρα, αντίστοιχα. Ο προβάλλων περιτοναϊκός σάκκος διανοίγεται και τα σιγμοειδικά αγγεία απολινώνονται και διατέμνονται. Μετά τη διάνοιξη του εγγύς εντερικού αυλού και την τοποθέτηση οδηγών ραμμάτων, το πλεονάζον ορθοσιγμοειδές εκτέμνεται προοδευτικά με ταυτόχρονη τοποθέτηση ολικού πάχους απορροφήσιμων ραμμάτων μεταξύ του εντέρου και του πρωκτικού αυλού. Η κολο-πρωκτική αναστόμωση μπορεί να εκτελεστεί και μηχανικά με τη χρήση κυκλικού αναστομωτήρα, μετά την τοποθέτηση purse-string ραμμάτων στο έντερο και στον πρωκτικό βλεννογόνο για την υποδοχή της κεφαλής και του στυλεού του αναστομωτήρα. Για την επίτευξη καλύτερων αποτελεσμάτων, όσον αφορά την ακράτεια, πολλοί συνιστούν την ταυτόχρονη διενέργεια σφιγκτηροπλαστικής ανελκτήρα, με τη συρραφή και σύσφιγξη του ανελκτήρα προσθίως της ορθοπρωκτικής γωνίας και του ηβοορθικού και του έξω σφιγκτήρα οπισθίως.
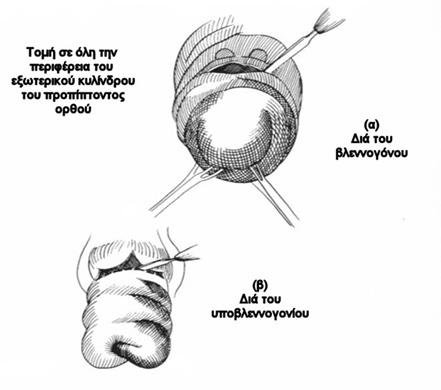
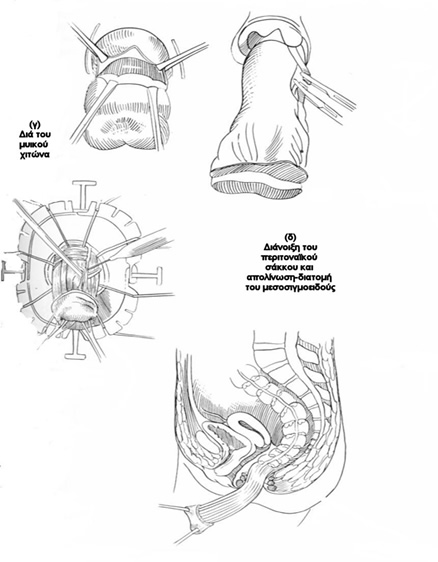
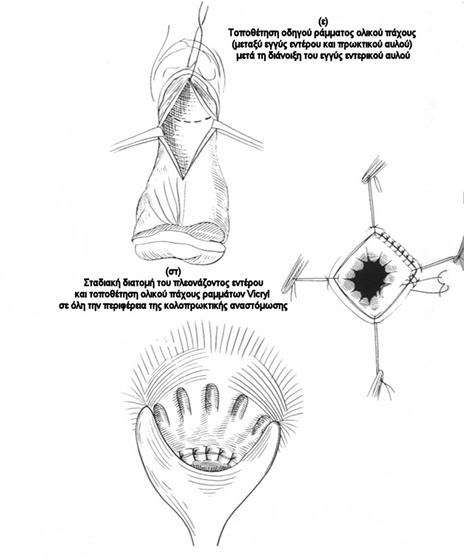
Αποτελέσματα: Οι περισσότερες επιπλοκές (περίπου 10%), που αφορούν κυρίως αναστομωτικές διαφυγές, μετεγχειρητική αιμορραγία και αναστομωτική στένωση αντιμετωπίζονται συνήθως με τοπικά μέτρα (τοπική παροχέτευση, διαστολές).
Β. Βλεννογονική εκτομή και πτύχωση του μυϊκού χιτώνα του ορθού (τεχνική Delorme)
Συνίσταται σε: (1) υποβλεννογόνια διήθηση με διάλυμα επινεφρίνης, (2) διαχωρισμό του βλεννογόνου από την υποκείμενη μυϊκή στιβάδα, (3) κυκλοτερή εκτομή του βλεννογόνου, (4) αναδίπλωση του μυϊκού στρώματος του ορθού με απορροφήσιμα ράμματα, δίκην ακορντεόν και (5) τη δημιουργία ορθοβλεννογονο-πρωκτικής αναστόμωσης.
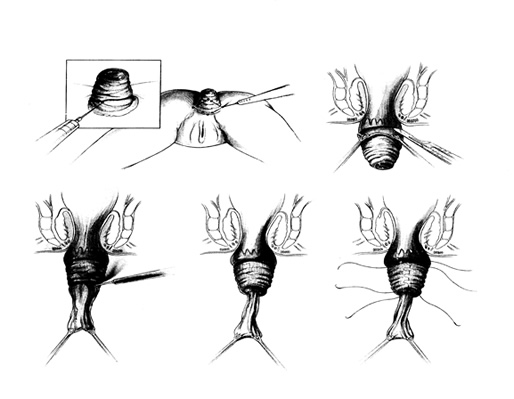
Αποτελέσματα: Αν και τα λειτουργικά αποτελέσματα είναι από ικανοποιητικά έως και άριστα στο μεγαλύτερο ποσοστό των ασθενών, τα ποσοστά υποτροπής κυμαίνονται από 10- 25%.
Γ. Περιβρογχισμός του πρωκτού (τεχνική Thiersch)
Αυτή η πολύ σπάνια χρησιμοποιούμενη τεχνική σήμερα, μπορεί να έχει θέση σε ιδιαίτερα καταβεβλημένους ασθενείς με ελάχιστο προσδόκιμο επιβίωσης και συνίσταται σε περιβρογχισμό του πρωκτού με κάποιο συνθετικό υλικό. Το ποσοστό υποτροπών (40%) και των διαφόρων επιπλοκών, όπως κοπρόσταση (25%), λοιμώξεις (6- 33%), διαβρώσεις, διασπάσεις (7- 33%), ορθοκολπικά συρίγγια, γάγγραινα περινέου, κ.ά. είναι υψηλά.
Λαπαροσκοπική τεχνική
Όπως συνέβη με τις καλοήθεις παθήσεις του παχέος εντέρου και, πρόσφατα, ακόμη και με τις κακοήθειες του, η λαπαροσκοπική προσπέλαση κέρδισε έδαφος, τα τελευταία χρόνια, στην αντιμετώπιση της πρόπτωσης του ορθού. Το μικρότερο χειρουργικό τραύμα, η ελάττωση του μετεγχειρητικού άλγους, η επίσπευση της ανάρρωσης και το άριστο κοσμητικό αποτέλεσμα αποτελούν προφανή πλεονεκτήματα της τεχνικής. Η πλέον χρησιμοποιούμενη λαπαροσκοπική μέθοδος είναι η ορθοσιγμοειδεκτομή, συνήθως με την προσθήκη οπίσθιας ορθοπηξίας με ράμματα, ενώ για τις περιπτώσεις βαριάς ακράτειας και, ιδιαίτερα, όταν ο κίνδυνος μιας αναστομωτικής διαφυγής υπερβαίνει τον πιθανό κίνδυνο από την τοποθέτηση συνθετικού υλικού, οι υποστηρικτές του πλέγματος χρησιμοποιούν τη λαπαροσκοπική τροποποιημένη Ripstein οπίσθια ορθοπηξία με Marlex.
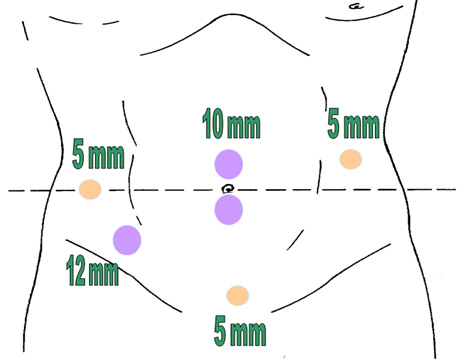
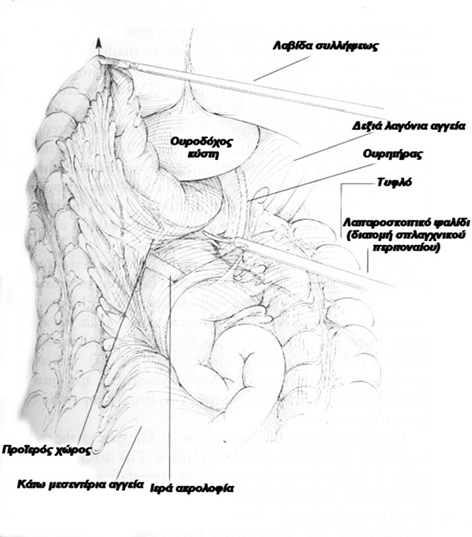
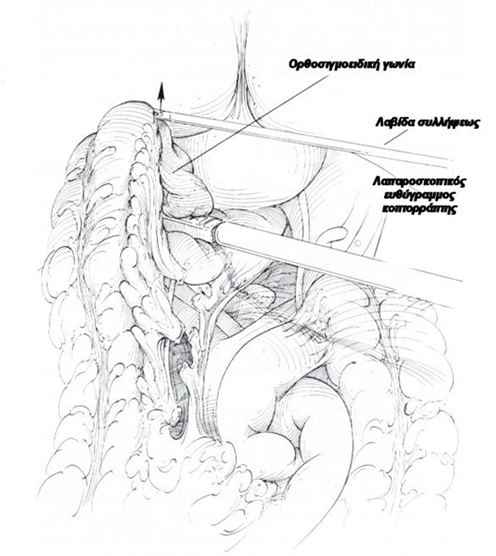
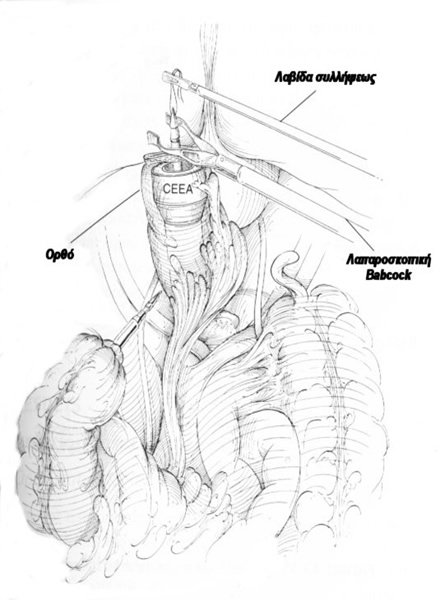
Tεχνική: Ο ασθενής τοποθετείται σε τροποποιημένη γυναικολογική θέση Lloyd- Davis 30?, με τους μηρούς και τα γόνατα ελαφρά κεκαμμένα και το δεξιό άνω άκρο σε επαφή κατά μήκος του κορμού. Το λαπαροσκόπιο πλαγίας οράσεως (30? ή 45?) εισάγεται από ένα 10 mm υπερ- ή υπο-ομφάλιο κανάλι εργασίας (ανάλογα με το σωματότυπο του ασθενούς). Τα trocars της δεξιάς κοιλιακής χώρας είναι τα κανάλια εργασίας και το 12 mm του δεξιού λαγονίου βόθρου χρησιμοποιείται για τη δίοδο του λαπαροσκοπικού ευθύγραμμου κοπτορράπτη. Το κανάλι της αριστερής μεσοκλειδικής γραμμής χρησιμοποιείται από τον 2ο χειρουργό για την έλξη του ορθοσιγμοειδούς. Ο χειρουργός και ο 1ος βοηθός- χειριστής λαπαροσκοπίου στέκονται στην αριστερή πλευρά του ασθενούς. Μετά την εγκατάσταση πνευμοπεριτοναίου με CO2 (έως 15 mmHg), οι έλικες του λεπτού εντέρου απομακρύνονται προς το δεξιό υποχόνδριο και το ορθοσιγμοειδές έλκεται προς τη μέση γραμμή. Αυτό παρασκευάζεται και κινητοποιείται πλήρως με διατομή του πλαγίου τοιχωματικού περιτοναίου της αριστερής παρακολικής αύλακας και με τη διάνοιξη της οπίσθιας περιτοναίκής ανάκαμψης. Τα σιγμοειδικά αγγεία απολινώνονται, η άνω αιμορροϊδική αρτηρία διατηρείται και το μεσοορθό παρασκευάζεται οπισθίως μέχρι και τη διάνοιξη της προϊεράς περιτονίας Waldeyer για την αποκάλυψη της πυελικής επιφάνειας των ανελκτήρων. Το ανώτερο ορθό διατέμνεται με τη βοήθεια του λαπαροσκοπικού ευθύγραμμου κοπτορράπτη, το ορθοσιγμοειδές εξωτερικεύεται μέσα από την υπερηβική τομή, που έχει διευρυνθεί, εκτέμνεται έξω από την κοιλιά, εισάγεται η κεφαλή του κυκλικού αναστομωτήρα εντός του κεντρικού κολοβώματος, το τελευταίο επανεισάγεται στην περιτοναϊκή κοιλότητα, το πνευμοπεριτόναιο επανεγκαθίσταται και, υπό λαπαροσκοπική όραση, εκτελείται η τελικο-τελική κολο-ορθική αναστόμωση μετά τη διαπρωκτική τοποθέτηση του στυλεού του κυκλικού αναστομωτήρα. Η οπίσθια ορθοπηξία με ράμματα συμπληρώνει την επέμβαση με την καθήλωση του ορθού με μη απορροφήσιμα ράμματα από τους πλάγιους παραορθικούς ιστούς- πλαγίους συνδέσμους άπω της αναστόμωσης επί της προϊεράς περιτονίας κάτω από το ακρωτήριο των μαιευτήρων.
Αποτελέσματα: Είναι απόλυτα ικανοποιητικά μετά από λαπαροσκοπικές επεμβάσεις. Η ασφάλεια και αποτελεσματικότητα των λαπαροσκοπικών τεχνικών σε σχέση με τις ανοικτές για την αντιμετώπιση της πρόπτωσης έχουν επαληθευθεί σε πολλαπλές συγκριτικές μελέτες.
Αντιμετώπιση μετεγχειρητικής ακράτειας- υποτροπών πρόπτωσης του ορθού
Αν και η λειτουργική κατάσταση των σφιγκτήρων βελτιώνεται τόσο μανομετρικά όσο και κλινικά μετά τη χειρουργική επισκευή της πρόπτωσης, η ακράτεια μπορεί βασανίζει 20- 40% των ασθενών μετεγχειρητικά. Χρονικό διάστημα υπομονής 6-12 μηνών συστήνεται πριν τη λήψη επεμβατικών μέτρων, διότι η νευραπραξία των περινεϊκών νεύρων υφίεται σε ένα ποσοστό κατά το διάστημα αυτό. Οι διαιτητικοί χειρισμοί, η χορήγηση αντιδιαρροϊκών, του τύπου της λοπεραμίδης, και η βιοανατροφοδότηση (biofeedback) για την επανεκμάθηση της ορθοπρωκτικής λειτουργίας, μπορεί να αποβούν χρήσιμα στην ανάληψη ικανοποιητικής εγκράτειας. Αν τα μέτρα αυτά αποτύχουν, ενδείκνυται η διενέργεια οπίσθιας σφιγκτηροπλαστικής κατά Parks.
Εάν η πρόπτωση υποτροπιάσει μετά από διακοιλιακή επέμβαση εκτομής απαιτείται η προσθήκη ορθοπηξίας με ράμματα. Μετά από εκτομή και ορθοπηξία η υποτροπή αντιμετώπιζεται καλύτερα με μια περινεϊκή επέμβαση, κατά προτίμηση τη Delorme (η περινεϊκή ορθοσιγμοειδεκτομή μπορεί να αποβεί παρακινδυνευμένη, αφού η επανεκτομή που απαιτείται μπορεί να είναι τεχνικά δύσκολη λόγω της ίνωσης της πυέλου από την προηγούμενη εκτομή και η νέα αναστόμωση που θα απαιτηθεί μπορεί να έχει ελαττωμένη αιμάτωση). Μετά από μια περινεϊκή επέμβαση, η εκτέλεση της Delorme για την υποτροπή είναι επίσης η ενδεικνυόμενη.
Αντιμετώπισης της περίσφιγξης της πρόπτωσης
Στην επείγουσα περίσταση μιας μη ανατασσόμενης, αυτόματα, πρόπτωσης πρέπει να γίνονται οι απαραίτητοι χειρισμοί για την επαναφορά της εντός του ορθού. Η περιπρωκτική διήθηση με τοπικό αναισθητικό, η τοποθέτηση ζάχαρης επί του ορθικού βλεννογόνου για την ελάττωση του οιδήματος, η εφαρμογή πάγου ή κρύων επιθεμάτων και η διήθηση με υαλουρονιδάση μπορεί να αποβούν επιβοηθητικά. Εάν όμως υπάρχουσες αλλοιώσεις του βλεννογόνου εγείρουν έντονα την υποψία εγκατάστασης ήδη ισχαιμίας, η εκτέλεση επείγουσας περινεϊκής ορθοσιγμοειδεκτομής έχει απόλυτη ένδειξη.
Βιβλιογραφία
1.Broden B, Snellman B. Procidentia of the rectum studied with cineradiography. A contribution to the discussion of causative mechanism. Dis Colon Rectum. 1968 Sep-Oct;11(5):330-47.
2.Spencer RJ. Manometric studies in rectal prolapse. Dis Colon Rectum. 1984 Aug;27(8):523-5.
3.Altemeier WA, Culbertson WR, Schowengerdt C, Hunt J. Nineteen years' experience with the one-stage perineal repair of rectal prolapse. Ann Surg. 1971 Jun;173(6):993-1006.
4.Kupfer CA, Goligher JC. One hundred consecutive cases of complete prolapse of the rectum treated by operation. Br J Surg. 1970 Jul;57(7):482-7.
5.McMahan JD, Ripstein CB. Rectal prolapse. An update on the rectal sling procedure. Am Surg. 1987 Jan;53(1):37-40.
6.Ripstein CB. Procidentia: definitive corrective surgery. Dis Colon Rectum. 1972 Sep-Oct;15(5):334-6.
7.Roberts PL, Schoetz DJ Jr, Coller JA, Veidenheimer MC. Ripstein procedure. Lahey Clinic experience: 1963-1985. Arch Surg. 1988 May;123(5):554-7.
8.Tjandra JJ, Fazio VW, Church JM, Milsom JW, Oakley JR, Lavery IC. Ripstein procedure is an effective treatment for rectal prolapse without constipation. Dis Colon Rectum. 1993 May;36(5):501-7.
9.Allen-Mersh TG, Turner MJ, Mann CV. Effect of abdominal Ivalon rectopexy on bowel habit and rectal wall. Dis Colon Rectum. 1990 Jul;33(7):550-3.
10.Yoshioka K, Heyen F, Keighley MR. Functional results after posterior abdominal rectopexy for rectal prolapse. Dis Colon Rectum. 1989 Oct;32(10):835-8.
11.Madoff RD, Williams JG, Wong WD, Rothenberger DA, Goldberg SM. Long-term functional results of colon resection and rectopexy for overt rectal prolapse. Am J Gastroenterol. 1992 Jan;87(1):101-4.
12.Schlinkert RT, Beart RW Jr, Wolff BG, Pemberton JH. Anterior resection for complete rectal prolapse. Dis Colon Rectum. 1985 Jun;28(6):409-12.
13.Baker R, Senagore AJ, Luchtefeld MA. Laparoscopic-assisted vs. open resection. Rectopexy offers excellent results. Dis Colon Rectum. 1995 Feb;38(2):199-201.
14.Kairaluoma MV, Viljakka MT, Kellokumpu IH. Open vs. laparoscopic surgery for rectal prolapse: a case-controlled study assessing short-term outcome. Dis Colon Rectum. 2003 Mar;46(3):353-60.