Α. Πρωκτικού αυλού
Επιδερμοειδές
1-2% όλων των νεοπλασμάτων του παχέος εντέρου
Κύριοι ιστολογικοί τύποι: ακανθοκυτταρικό, μεταβατικού επιθηλίου (κλοακογενές)
Κλινική εικόνα: Αιμορραγία, πόνος, παρουσία μάζας, κνησμός, εκροή υγρού (30% διαγιγνώσκονται λανθασμένα ως καλοήθειες)
40-50% έχουν λεμφαδενικές μεταστάσεις τη στιγμή της διάγνωσης
Μέση 5ετής επιβίωση: 50%
Θεραπεία εκλογής: χημειοθεραπεία με μιτομυκίνη-C και 5-FU σε συνδυασμό με ακτινοθεραπεία (πρωτόκολλο Nigro). Σε υποτροπή της νόσου η σε παρουσία υπολειπόμενης νόσου: κοιλιοπερινεϊκή εκτομή.
Μελάνωμα
Ο πρωκτικός αυλός είναι η τρίτη θέση μετά από το δέρμα και τον οφθαλμό.
Ιδαίτερα επιθετικό νεόπλασμα, αντιμετωπίζεται με κοιλιοπερινεϊκή εκτομή σε επιλεγμένους ασθενείς.
Μέση 5ετής επιβίωση: <15%.
Β. Πρωκτικού ορίου
Εμφανίζονται στο όριο πρωκτού-περιπρωκτικού δέρματος και προσομοιάζουν τους κοινούς τύπους του καρκίνου του δέρματος αλλού.
Ιστολογικοί τύποι: ακανθοκυτταρικά, βασικοκυτταρικά, νόσος Paget, νόσος Bowen.
Κύριος τρόπος αντιμετώπισης: Ευρεία χειρουργική εκτομή
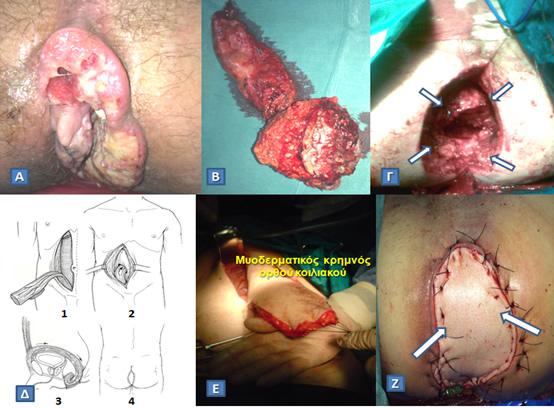
Α. Ακανθοκυτταρικό καρκίνωμα πρωκτού που δεν ανταποκρίθηκε στην ακτινοβολία.
Β. Παρασκεύασμα μετά από ευρεία εξωανελκτηριακή κοιλιοπερινεϊκή εκτομή.
Γ. Περινεϊκό έλλειμμα που απέμεινε (βέλη), το οποίο δεν μπορεί να συγκλειστεί κατά πρώτο σκοπό.
Δ. Δημιουργία κάθετου μυοδερματικού κρημνού ορθού κοιλιακού (Vertical Rectum Abdominis Muscle, VRAM flap) για την κάλυψη του περινεϊκού ελλείμματος (1. Αποκόλληση του μυοδερματικού κρημνού του ορθού κοιλιακού από την οπίσθια περιτονία. 2. Διεκβολή του κρημνού διά της οπίσθιας θήκης και του περιτοναίου εντός της πυέλου. 3. Καθήλωση του μυοδερματικού κρημνού στο περίνεο. 4. Τελικό αποτέλεσμα).
Ε. Διεγχειρητική άποψη κινητοποιημένου μυοδερματικού κρημνού ορθού κοιλιακού.
Ζ. Πλήρωση και κάλυψη του περινεϊκού ελλείμματος με τον κρημνό (βέλη).
(Από το προσωπικό αρχείο του Γ. Θεοδωρόπουλου)
