Γ.Θεοδωρόπουλος
- Κυριακή, 12 Φεβρουαρίου 2017
- Ενημερωτικό υλικό
Καρκίνος παχέος εντέρου - Τι πρέπει να γνωρίζετε;
- Κυριακή, 12 Φεβρουαρίου 2017
- Ενημερωτικό υλικό
Περιπρωκτικό απόστημα και συρίγγιο
Οι ενημερωτικές πληροφορίες που παρατίθενται είναι αντίστοιχες με εκείνες που η Αμερικάνικη Εταιρεία Χειρουργών Παχέος Εντέρου και Πρωκτού (American Society of Colon and Rectal Surgeons, ASCRS) έχει επιλέξει να βρίσκονται στη διάθεση των ασθενών. Σκοπό έχουν να ενημερώσουν το ευρύ κοινό για τις πιο κοινές παθολογίες (καλοήθεις και κακοήθεις) που αφορούν στο παχύ έντερο, το ορθό και τον πρωκτό. Αυτό δεν σημαίνει ότι ο εκάστοτε ασθενής που θα ανατρέξει σε αυτές και, ενδεχομένως, θα αναγνωρίσει κάποια από τα δικά του συμπτώματα, αυτομάτως είναι και σε θέση με μόνη την ανάγνωσή τους να προβεί σε αυτοδιάγνωση, ή ίσως, και αυτοθεραπεία. Σε καμία περίπτωση δεν ακυρώνεται η επιτακτική ανάγκη και υποχρέωση του ασθενούς να προστρέξει σε έναν εξειδικευμένο χειρουργό, αμέσως μόλις παρατηρήσει το παραμικρό σύμπτωμα.
ΤΙ ΕΙΝΑΙ ΤΟ ΠΕΡΙΠΡΩΚΤΙΚΟ ΠΡΩΚΤΙΚΟ ΑΠΟΣΤΗΜΑ ΚΑΙ ΤΟ ΣΥΡΙΓΓΙΟ;
Το περιπρωκτικό απόστημα είναι μια μολυσμένη κοιλότητα γεμάτη με πύον που βρίσκεται κοντά στον πρωκτό ή στο ορθό. Ενενήντα τοις εκατό των αποστημάτων είναι το αποτέλεσμα μιας οξείας λοίμωξης στους εσωτερικούς αδένες του πρωκτού. Εντερικά μικρόβια, κόπρανα ή ξένα σώματα ενδέχεται να φράξουν έναν πρωκτικό αδένα και να οδηγήσουν στη δημιουργία μιας «σήραγγας» στους ιστούς γύρω από τον πρωκτό και το ορθό, η οποία καταλήγει στο σχηματισμό μιας κοιλότητας που ονομάζεται περιπρωκτικό ή περιεδρικό απόστημα.
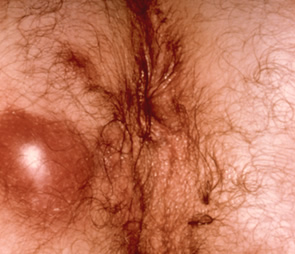
Περιπρωκτικό απόστημα
Το πρωκτικό συρίγγιο, συνήθως, είναι το αποτέλεσμα ενός προϋπάρχοντος ή εν ενεργεία αποστήματος. Παρατηρείται σε ποσοστό έως και 50% των ασθενών με αποστήματα. Το συρίγγιο είναι το υπόλειμμα της «σήραγγας» που είχε σχηματιστεί ανάμεσα στους φραγμένους, μολυσμένους πρωκτικούς αδένες και το δέρμα. Ένα συρίγγιο μπορεί να υφίσταται με ή χωρίς την παρουσία αποστήματος και εντοπίζεται κάτω από το δέρμα της περιοχής των γλουτών, κοντά στο άνοιγμα του πρωκτού. Η αρχική λοίμωξη του πρωκτικού αδένα, που είχε δημιουργήσει το απόστημα, «παροχετεύτηκε» προς τον πρωκτικό αυλό και το δέρμα, δημιουργώντας την επικοινωνία αυτή μεταξύ του εντέρου και του δέρματος, που ονομάζεται συρίγγιο. Έτσι το συρίγγιο είναι η «χρόνια» έκφραση του περιπρωκτικού αποστήματος και διαθέτει ένα έσω στόμιο, δηλαδή μία οπή – ένα άνοιγμα στον πρωκτικό αυλό ή το ορθό, ένα έξω στόμιο, δηλαδή μία οπή – ένα άνοιγμα στο περιπρωκτικό δέρμα και ένα συριγγώδη πόρο, δηλαδή ένα «σωληνάκι» επικοινωνίας μεταξύ του έσω και του έξω στομίου.
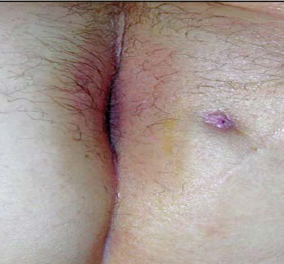
Περιπρωκτικό συρίγγιο
ΤΑΞΙΝΟΜΗΣΗ ΤΩΝ ΠΕΡΙΠΡΩΚΤΙΚΩΝ ΑΠΟΣΤΗΜΑΤΩΝ ΚΑΙ ΣΥΡΙΓΓΙΩΝ
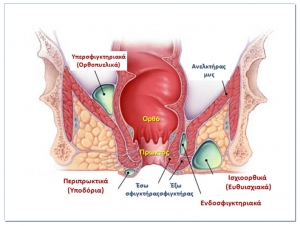
Τα περιπρωκτικά αποστήματα ταξινομούνται ανάλογα με τη θέση τους σε: περιπρωκτικά (υποδόρια), ισχιοορθικά (ευθυϊσχιακά), ενδοσφιγκτηριακά και υπερσφιγκτηριακά (ορθοπυελικά). Τα περιπρωκτικά αποστήματα είναι τα πιο συχνά και τα υπερσφιγκτηριακά τα πιο σπάνια. Εάν ένα απόστημα επεκταθεί και στην άλλη πλευρά του πρωκτού ή του ορθού, καλείται πεταλοειδές απόστημα.
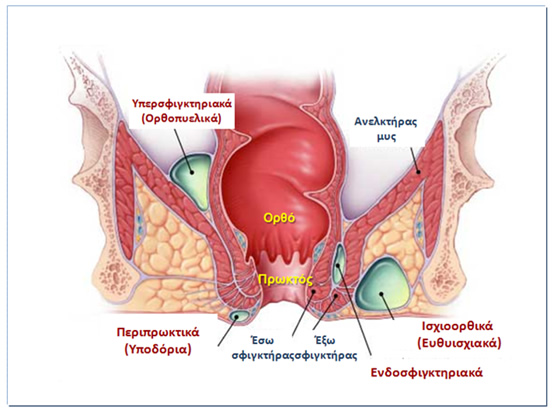
Ταξινόμηση περιπρωκτικών αποστημάτων
Τα συρίγγια ταξινομούνται ανάλογα με τη θέση και τη σχέση τους με τις δομές του πρωκτικού σωλήνα (έσω σφιγκτήρας, έξω σφιγκτήρας, βλεννογόνος) σε: μεσοσφιγκτηριακά, διασφιγκτηριακά, υπερσφιγκτηριακά και εξωσφιγκτηριακά. Τα μεσοσφιγκτηριακά είναι τα πιο κοινά και τα εξωσφιγκτηριακά είναι τα λιγότερο συχνά. Η ταξινόμηση αυτή είναι πολύ σημαντική, γιατί βοηθά το χειρουργό στο σχεδιασμό της χειρουργικής θεραπείας.
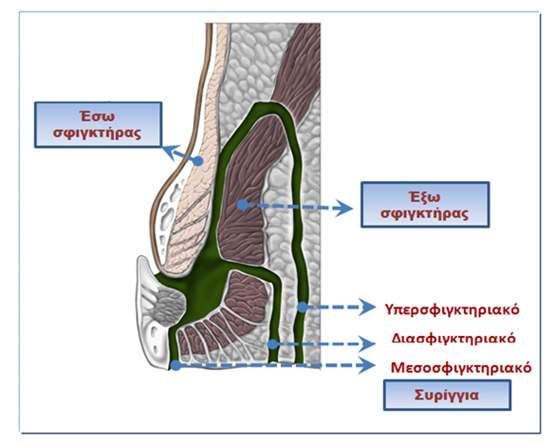
Ταξινόμηση περιπρωκτικών συριγγίων
ΤΑ ΣΥΜΠΤΩΜΑΤΑ ΤΟΥ ΑΣΘΕΝΟΥΣ
Ο πόνος στην ορθοπρωκτική περιοχή, το πρήξιμο, η κυτταρίτιδα (ερυθρότητα του δέρματος) περιπρωκτικά και ο πυρετός είναι τα πιο κοινά συμπτώματα του αποστήματος. Σπανιότερα μπορεί να παρουσιαστεί αιμορραγία από το ορθό ή ακόμα και ουρολογικά συμπτώματα, όπως, για παράδειγμα, προβληματική έναρξη της ούρησης ή πόνος κατά την ούρηση.
Στους ασθενείς με συρίγγια υπάρχει συνήθως ιστορικό πρωκτικού αποστήματος. Τα συμπτώματα που προκαλούνται από τα συρίγγια είναι, ως επί το πλείστον, ο πόνος στην ορθοπρωκτική περιοχή, η εκροή ρυπαρού, πυώδους ή και κοπρανώδους υλικού από το περιπρωκτικό δέρμα, ο ερεθισμός του περιπρωκτικού δέρματος, και, μερικές φορές, η αιμορραγία από το ορθό.
Η ΕΞΕΤΑΣΗ ΤΟΥ ΑΣΘΕΝΟΥΣ
Η λήψη ενός λεπτομερέστατου ιατρικού ιστορικού και η συνακόλουθη φυσική εξέταση είναι άκρως απαραίτητες για μία ορθή και εμπεριστατωμένη διάγνωση. Τα πλέον κοινά ευρήματα, που οδηγούν στη διάγνωση ενός περιεδρικού αποστήματος είναι ο πυρετός, η ερυθρότητα, το οίδημα και η ευαισθησία στην ψηλάφηση. Ωστόσο, αν και τα περισσότερα αποστήματα είναι ορατά στην εξωτερική πλευρά του δέρματος γύρω από τον πρωκτό, ενδέχεται μία περιπρωκτική διόγκωση να μην αποτελεί εκδήλωση ενός αποστήματος, ακόμα και αν ο ασθενής παραπονιέται για πόνο στον πρωκτό. Εξάλλου και ο πρωκτικός πόνος έχει πολλές αιτίες και δεν οφείλεται πάντα στην παρουσία ενός αποστήματος.
Κατά τη διάγνωση ενός πρωκτικού συριγγίου, εκείνο που συνήθως παρατηρείται στην κλινική εξέταση είναι ένα εξωτερικό άνοιγμα από όπου εκρέει πύον, αίμα ή κόπρανα. Η πάχυνση του δέρματος γύρω από το έξω στόμιο καταδεικνύει την ύπαρξη ενός πλήρως ανεπτυγμένου συριγγίου. Η δακτυλική εξέταση μπορεί να προκαλέσει την έξοδο πύου από το εξωτερικό άνοιγμα. Σε μερικά συρίγγια το έξω στόμιο μπορεί να κλείσει αυτόματα, οπότε η εκροή ρυπαρού υλικού να είναι διαλείπουσα ή και απούσα, γεγονός που καθιστά δύσκολο τον εντοπισμό τους κατά τη στιγμή της εξέτασης από τον χειρουργό.
ΟΙ ΔΙΑΓΝΩΣΤΙΚΕΣ ΕΞΕΤΑΣΕΙΣ
Τα περισσότερα περιπρωκτικά αποστήματα και συρίγγια διαγιγνώσκονται και, τελικά, αντιμετωπίζονται με βάση την κλινική εξέταση. Σε ορισμένες περιπτώσεις, απεικονιστικές μελέτες μπορούν να βοηθήσουν στη διάγνωση ή στη χαρτογράφηση του πόρου του συριγγίου. Σήμερα, τόσο το δύο διαστάσεων, όσο και το τριών διαστάσεων ενδοπρωκτικό υπερηχογράφημα είναι μία πολύ αποτελεσματική δοκιμασία στη διάγνωση ενός βαθιά ευρισκόμενου και δύσκολα αντιληπτού στη δακτυλική εξέταση περιπρωκτικού αποστήματος, στον εντοπισμό μίας πεταλοειδούς επέκτασης του αποστήματος, και στην οριοθέτηση της διαδρομής ενός συριγγίου. Το υπερηχογράφημα μπορεί να συνδυαστεί με έγχυση υπεροξειδίου του υδρογόνου μέσα στην πορεία του συριγγίου (μέσω του εξωτερικού ανοίγματος του) προκειμένου να αυξηθεί η ακρίβεια της εξέτασης.
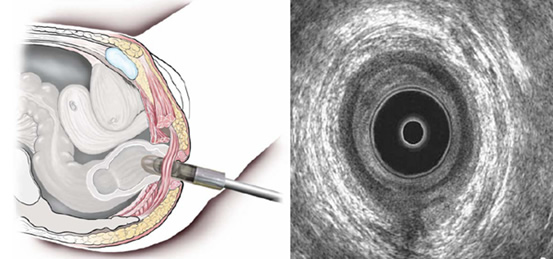
Το ενδοπρωκτικό υπερηχογράφημα
Η αξονική τομογραφία μπορεί να είναι χρήσιμη για τους ασθενείς με επιπλεγμένες λοιμώξεις ή με άλλες παθολογικές οντότητες που μπορούν να εμφανίζονται με παρόμοια συμπτωματολογία, όπως η νόσος του Crohn. Η μαγνητική τομογραφία της πυέλου έχει αποδειχθεί ότι παρέχει ακρίβεια έως και 90%, όσον αφορά τη χαρτογράφηση της πορείας του συριγγίου και τον εντοπισμό των εσωτερικών στομίων ή τυχόν προεκτάσεών τους.
Η ΑΝΤΙΜΕΤΩΠΙΣΗ ΤΟΥ ΠΕΡΙΠΡΩΚΤΙΚΟΥ ΑΠΟΣΤΗΜΑΤΟΣ
Η θεραπεία ενός αποστήματος είναι κατά κύριο λόγο η χειρουργική διάνοιξη και παροχέτευσή του. Γίνεται μία τομή στο δέρμα κοντά στον πρωκτό για την παροχέτευση του συγκεντρωμένου ρυπαρού υλικού και την εκτόνωση της τοπικής λοίμωξης. Αυτό μπορεί να γίνει στα εξωτερικά ιατρεία ενός νοσοκομείου με τοπική αναισθησία ή μέσα στο χειρουργείο με γενική αναισθησία. Η παροχέτευση οδηγεί στην άμεση ανακούφιση του ασθενούς. Η συνήθως αναποτελεσματική πολυήμερη χορήγηση αντιβιοτικών και η καθυστέρηση της διάνοιξης του αποστήματος με χειρουργικό τρόπο, παρατείνει τη νοσηρή κατάσταση που βιώνει ο ασθενής και μπορεί να αποβεί και ιδιαίτερα επιβαρυντική, ειδικά στους ασθενείς με επηρεασμένο ανοσολογικό σύστημα ή με πολλά συμπαρομαρτούντα νοσήματα. Η νοσηλεία που απαιτείται στο πλείστο των περιπτώσεων δεν ξεπερνά τη μία ημέρα, αλλά δύναται να παραταθεί κυρίως εάν πρόκειται για ασθενείς ανοσολογικά επηρεασμένοι, όπως είναι οι διαβητικοί, οι μεταμοσχευμένοι, οι νεφροπαθείς, οι ανοσοκατεσταλμένοι, κλπ.
Παρά ταύτα, για ένα μεγάλο χρονικό διάστημα από τότε που ένα απόστημα έχει παροχετευτεί, είναι πιθανό να παραμείνει η «σήραγγα» - ο πόρος, δηλαδή το συρίγγιο που συνδέει το μολυσμένο πρωκτικό αδένα με την εξωτερική επιδερμίδα. Αυτό, βέβαια, διασφαλίζει κάποιο είδος παροχέτευσης από το εξωτερικό άνοιγμα. Αν το άνοιγμα στο δέρμα επουλώνεται, ενώ υφίσταται ένα συρίγγιο, τότε μπορεί να αναπτυχθεί ένα υποτροπιάζον απόστημα. Μέχρι να εξαλειφθεί το συρίγγιο, πολλοί ασθενείς θα παρουσιάζουν εναλλάξ περιόδους πόνου, πρηξίματος και παροχέτευσης του συριγγίου, με παρεμβαλλόμενες περιόδους εμφανούς - αλλά μόνο φαινομενικής - επούλωσης.
Τα αντιβιοτικά, από μόνα τους, είναι μία περιορισμένων δυνατοτήτων εναλλακτική λύση για την καταπολέμηση της λοίμωξης. Η καθιερωμένη προσθήκη των αντιβιοτικών στο πλαίσιο της χειρουργικής αντιμετώπισης δεν βελτιώνει το χρόνο επούλωσης ούτε μειώσει την πιθανότητα υποτροπών στα κοινά αποστήματα. Υπό συγκεκριμένες προϋποθέσεις, όπως σε περιπτώσεις ασθενών με μειωμένη ανοσία ή με εκτεταμένη κυτταρίτιδα (εξάπλωση της λοίμωξης στο δέρμα), συστήνεται η χρήση αντιβιοτικών. Οι συστάσεις των καρδιολογικών εταιρειών (όπως της American Heart Association) περιλαμβάνουν τη χρήση των αντιβιοτικών σε ασθενείς με προσθετικές βαλβίδες, προηγούμενη βακτηριακή ενδοκαρδίτιδα, συγγενή καρδιοπάθεια και λήπτες μοσχεύματος καρδιάς με βαλβιδική παθολογία. Το ατομικό ιστορικό του ασθενούς και η κλινική εξέταση θα καθορίσουν το εάν τα αντιβιοτικά ενδείκνυνται στην περίπτωση του εκάστοτε ασθενούς.
.
Η ΘΕΡΑΠΕΙΑ ΤΟΥ ΠΕΡΙΠΡΩΚΤΙΚΟΥ ΣΥΡΙΓΓΙΟΥ
Επί του παρόντος, δεν υπάρχει καμία άλλη ιατρική θεραπεία διαθέσιμη για αυτό το πρόβλημα πέραν της χειρουργικής επέμβασης, η οποία είναι σχεδόν πάντοτε αναγκαία για να θεραπεύσει ένα πρωκτικό συρίγγιο. Αν το συρίγγιο είναι απλό (επηρεάζοντας ελάχιστο μυϊκό ιστό από τον σφιγκτήρα), μπορεί να πραγματοποιηθεί μία συριγγοτομή. Με αυτόν τον τρόπο στην ουσία καταστρέφεται ο πόρος του συριγγίου, το οποίο και καταργείται, συνδέοντας το εσωτερικό άνοιγμα μέσα στο πρωκτικό κανάλι με το εξωτερικό άνοιγμα στο δέρμα. Έτσι δημιουργείται ένα αυλάκι που θα επουλωθεί σταδιακά, συνήθως μέσα σε μικρό χρονικό διάστημα, «κατά δεύτερο σκοπό», από μέσα προς τα έξω.
Η χειρουργική επέμβαση μπορεί να εκτελεστεί ταυτόχρονα με την παροχέτευση του αποστήματος, αν και στις περισσότερες περιπτώσεις το συρίγγιο δεν εμφανίζεται μήνες ή και χρόνια μετά την αρχική αντιμετώπιση του περιπρωκτικού αποστήματος. Η συριγγοτομή προσφέρει μακροπρόθεσμα αποτελέσματα με πολύ υψηλό ποσοστό επιτυχίας (92-97%). Αυτό το υψηλό ποσοστό επιτυχίας πρέπει να αντισταθμίζεται, ωστόσο, με τις πιθανές διαταραχές στην εγκράτεια του ασθενούς (ικανότητα να ελέγχει τα κόπρανα), καθώς ο σφιγκτήρας σε περίπτωση συριγγοτομής διατέμνεται κι επομένως είναι μεγαλύτερος ο κίνδυνος κάποιου βαθμού ακράτειας αερίων ή κοπράνων. Ως εκ τούτου, ο χειρουργός πρέπει να αξιολογήσει κατά πόσον μία συριγγοτομή είναι κατάλληλη για τον εκάστοτε ασθενή. Στην πραγματικότητα η συριγγοτομή πρέπει να διαφυλάσσεται ως χειρουργική θεραπευτική επιλογή στις περιπτώσεις που το συρίγγιο είναι «πολύ χαμηλό» και δεν περιλαμβάνει στην ππορεία του σημαντικό τμήμα των σφιγκτήρων.
Μια σειρά άλλων «σφιγκτηροσωστικών» επιλογών χειρουργικής θεραπείας υφίστανται στη φαρέτρα του εξειδικευμένου χειρουργού, οι οποίες και δεν περιλαμβάνουν διαίρεση ή διατομή των μυών του σφιγκτήρα. Η έγχυση «κόλλας ινικής» είναι μία τέτοια επιλογή, κατά την οποία μία ειδική κόλλα εγχέεται εντός του πόρου του συριγγίου για να τον εξαλείψει αφού ενσωματώνεται με τον περιβάλλοντα ιστό. Έχει το πλεονέκτημα ότι αποφεύγεται η διαίρεση του σφιγκτήρα, διατηρώντας έτσι ανεπηρέαστη την εγκράτεια, ενώ ταυτόχρονα μπορεί και να επαναληφθεί. Η προσέγγιση αυτή, ωστόσο, συνοδεύεται από ένα σχετικά υψηλό ποσοστό αποτυχίας. Η τοποθέτηση ειδικού «βύσματος», δηλαδή ενός επιμήκους κομματιού βιολογικού υλικού, που τοποθετείται σε όλο το μήκος του πόρου του συριγγίου προκειμένου να γεμίσει τον αυλό του και να ενσωματώσει τον ιστό του συριγγίου με το φυσιολογικό ιστό γύρω από αυτό. Μπορεί το βύσμα να έχει το πλεονέκτημα της μη διατομής του σφιγκτηριακού μυός, έχει, όμως, όπως και η κόλλα ινικής, ένα σχετικά χαμηλό ποσοστό επιτυχίας, με την πλειονότητα των μελετών να αναφέρουν ποσοστό επιτυχίας λιγότερο από 50%.
Η προώθηση βλεννογονικού κρημνού είναι μία τεχνική που συνήθως εφαρμόζεται σε σύμπλοκα ή διασφιγκτηριακά συρίγγια ή σε ασθενείς με αυξημένο κίνδυνο για εμφάνιση ακράτειας αν εφαρμοστεί η παραδοσιακή συριγγοτομή. Εφαρμόζεται από εξειδικευμένους χειρουργούς παχέος εντέρου και πρωκτού και βασίζεται στην επικάλυψη του εσωτερικού ανοίγματος του συριγγίου με υγιή βλεννογόνο του ορθού, ο οποίος «κινητοποιείται» από ψηλά και κατέρχεται πέραν του σημείου εκβολής του συριγγίου, προκειμένου να καταργηθεί η τροφοδότηση του από εντερικό περιεχόμενο, ώστε αυτό τελικά να συγκλεισθεί και να επουλωθεί. Συνήθως συνδυάζεται μια με εκτομή της μοίρας του συριγγίου που βρίσκεται εκτός του σφιγκτήρα έως το δερματικό εξωτερικό άνοιγμά του (συριγγεκτομή). Τα ποσοστά επιτυχίας κυμαίνονται στο 70%. Ορισμένες συνθήκες, όπως η παρουσία της νόσου Crohn, η κακοήθεια, η προηγηθείσα ακτινοβολία, τυχόν προηγούμενες προσπάθειες επιδιόρθωσης, καθώς και το κάπνισμα αυξάνουν την πιθανότητα αποτυχίας. Παρά το γεγονός ότι ο σφιγκτήρας δεν διαιρείται σε αυτή τη διαδικασία, ήπιου έως μέτριου βαθμού ακράτεια έχει κατά περιπτώσεις αναφερθεί.
Ακόμα μια ιδιαίτερα σημαντική, σαφώς εξελιγμένη στη σύλληψή της και πλέον δημοφιλής, ιδιαίτερα στις ΗΠΑ, μη διαχωριστική του σφιγκτήρα θεραπεία για το πρωκτικό συρίγγιο είναι η απολίνωση της μεσοσφιγκτηριακής μοίρας του συριγγώδους πόρου (Ligation of Intersphincteric Fistula Tract, LIFT. H LIFT περιλαμβάνει την ανεύρεση του τμήματος του πόρου του συριγγίου στο μεσοσφιγκτηριακό διάστημα, δηλαδή στο χώρο ανάμεσα στον έσω και στον έξω σφιγκτήρα, όπου ακριβώς βρίσκονται και οι πρωκτικοί αδένες, δηλαδή οι δομές αυτές που πυροδότησαν αρχικά τη δημιουργία του πρωκτικού αποστήματος και, εν συνεχεία, το σχηματισμό του συριγγίου. Η τεχνική LIFT βασίζει την αποτελεσματικότητα της στην απολίνωση και τη διατομή, δηλαδή την πλήρη κατάργηση του πόρου του συριγγίου στο σημείο αυτό. Η μέθοδος σέβεται απόλυτα τους σφιγκτήρες, δεν ακολουθείται από ακράτεια και η επιτυχία της ξεπερνά το 90%. Επειδή όμως εφαρμόζεται μόλις από το 2009, δεν έχει ακόμη επαρκώς αξιολογηθεί σε βάθος χρόνου.
Πρωτίστως, όμως, θα πρέπει ο ασθενής να αναζητήσει έναν εξειδικευμένο χειρουργό παχέος εντέρου και πρωκτού, ο οποίος είναι απόλυτα εξοικειωμένος με όλες τις διαθέσιμες τεχνικές και μεθόδους αντιμετώπισης των συριγγίων και των ενδεχόμενων δυσκολιών που αυτές συνεπάγονται και, ο οποίος είναι ο πλέον κατάλληλος να προτείνει την καταλληλότερη επιλογή, αλλά και να ενημερώσει επαρκώς και ενδελεχώς τον ασθενή για τα υπέρ και τα κατά της κάθε τεχνικής.
ΤΙ ΕΙΝΑΙ ΤΟ SETON;
Ένα σημαντικό τμήμα του σφιγκτήρα συνήθως περιβάλλει τον πόρο του συριγγίου, οπότε η συριγγοτομή δεν είναι η ενδεικνυόμενη τεχνική. Ο χειρουργός μπορεί να προτείνει την αρχική τοποθέτηση ενός seton (διασύρτη). Το seton είναι συχνά ένα νήμα από καουτσούκ ή ένα ράμμα που τοποθετείται καθ’ όλο το μήκος της πορείας του συριγγίου, ενώ ταυτόχρονα τα άκρα του δένονται μεταξύ τους, σχηματίζοντας έτσι ένα δακτύλιο γύρω από το τμήμα εκείνο του πρωκτικού σφιγκτήρα που έχει προσβληθεί από το συρίγγιο. Το seton μπορεί να αφεθεί στη θέση του για 8-12 εβδομάδες (ή επί μακρόν και επ' αόριστον σε επιλεγμένες περιπτώσεις), με σκοπό την ελεγχόμενη παροχέτευση, επιτρέποντας, έτσι, η φλεγμονή να υποχωρήσει προοδευτικά καταλείποντας μία ισχυρή ουλή κατά μήκος της πορείας του συριγγίου. Μία τέτοια θεραπευτική επιλογή συνοδεύεται από ελάχιστο πόνο, ενώ παράλληλα δεν επηρεάζεται η φυσιολογική εντερική λειτουργία του ασθενούς. Όταν η φλεγμονή έχει συνολικά υποχωρήσει και ένας «ώριμος» πόρος έχει σχηματιστεί, η αντιμετώπιση του συριγγίου επιτυγχάνεται με λιγότερο επιπλεγμένο τρόπο εφαρμόζοντας μία από τις προαναφερθείσες τεχνικές, όπως τη LIFT. Αυτή είναι η τεχνική του «χαλαρού» seton, που είναι πλέον αποδεκτή από τους χειρουργούς παχέος εντέρου και πρωκτού, αφού «προετοιμάζει» κατάλληλα τη σηπτική περιπρωκτική περιοχή. Η τεχνική αυτή διαφέρει από την τεχνική του «κόπτοντος» seton, γνωστή από την εποχή του Ιπποκράτη. Αυτή η μάλλον απαρχαιωμένη μέθοδος, η οποία, ωστόσο, εφαρμόζεται από πολλούς γενικούς, μη εξειδικευμένους, χειρουργούς, συνίσταται στη διεκβολή του ράμματος seton δια του συριγγίου, και στην, εν συνεχεία, σφικτή περίδεση και προοδευτικό σφίξιμο, με σκοπό την προοδευτική διατομή των σφιγκτήρων και, συγχρόνως, την επούλωση του συριγγίου μέσω της ίνωσης που δημιουργείται από το σταδιακό «κόψιμο» του σφιγκτήρα. Όπως, είναι φυσικό, λόγω της διαίρεσης του σφιγκτήρα, τα φαινόμενα ακράτειας, αν και ήπιας δεν είναι σπάνια μετά το χειρουργείο.
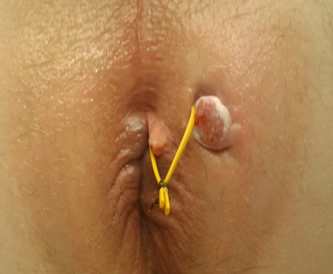
Το «χαλαρό» seton
ΘΕΡΑΠΕΙΑ ΤΩΝ ΣΥΡΙΓΓΙΩΝ ΣΤΗ ΝΟΣΟ CROHN
Περιπρωκτικά συρίγγια διαγιγνώσκονται πολύ συχνά σε ασθενείς με νόσο του Crohn, η οποία είναι μια χρόνια φλεγμονώδης πάθηση που μπορεί να επηρεάσει οποιοδήποτε μέρος του γαστρεντερικού σωλήνα. Οι ασθενείς αυτοί έχουν αυξημένο κίνδυνο για ακράτεια κοπράνων λόγω της υποτροπιάζουσας ορθοπρωκτικής προσβολής από τη νόσο Crohn και των χειρουργείων στην περιοχή που μπορεί να επηρεάσουν δυσμενώς το σφιγκτήρα. Είναι σημαντικό να αναγνωρίσουμε ότι η κύρια θεραπεία των περιπρωκτικων συριγγίων της νόσου του Crohn είναι συντηρητική, με τη χειρουργική επέμβαση να περιορίζεται στην αντιμετώπιση της τοπικής σήψης και, περιστασιακά, ως συμπλήρωμα στην φαρμακευτική θεραπεία. Η θεραπεία πρέπει να είναι εξατομικευμένη και να αφορά αποκλειστικά και μόνο στον συγκεκριμένο ασθενή που ο χειρουργός έχει κάθε φορά ενώπιόν του και, βεβαίως, αφού προηγουμένως έχουν ληφθεί υπ’ όψιν όλοι οι επιμέρους παράγοντες.
ΠΟIΑ ΕΙΝΑΙ Η ΑΝΑΡΡΩΣΗ ΑΠΟ ΤΗ ΧΕΙΡΟΥΡΓΙΚΗ ΕΠΕΜΒΑΣΗ;
Ο πόνος μετά την επέμβαση αντιμετωπίζεται με κοινά, ήπια αναλγητικά, φυτικές ίνες και μαλακτικά των κοπράνων, που λαμβάνονται από το στόμα. Η αποφυγή της δυσκοιλιότητας με την κατανάλωση φυτικών ινών και ικανών ποσοτήτων υγρών καθώς και τα χλιαρά εδρόλουτρα είναι ιδιαίτερα υποβοηθητικά. Ο ασθενής πρέπει να έχει πλήρη ενημέρωση το χειρουργό πριν από το χειρουργείο τόσο για την ειδική φροντίδα και το χρόνο ανάρρωσης μακριά από την εργασία και τις διάφορες δραστηριότητες, προκειμένου να προετοιμαστεί κατάλληλα για τη μετεγχειρητική περίοδο που θα ακολουθήσει.
ΜΠΟΡΕΙ ΤΟ ΑΠΟΣΤΗΜΑ Ή ΤΟ ΣΥΡΙΓΓΙΟ ΝΑ ΕΠΑΝΕΜΦΑΝΙΣΤΟΥΝ;
Μέχρι το 50% των αποστημάτων μπορεί να παρουσιαστεί εκ νέου ως ένα άλλο απόστημα ή σαν ένα συρίγγιο. Παρά την κατάλληλη θεραπεία και την εμφανώς πλήρη επούλωση, τα συρίγγια είναι πιθανό να επανεμφανιστούν, με τα ποσοστά υποτροπής να εξαρτώνται από την εκάστοτε χειρουργική τεχνική που χρησιμοποιήθηκε. Εάν παρουσιαστούν παρόμοια συμπτώματα με εκείνα προ της αρχικής επέμβασης, γεγονός που υποδηλώνει υποτροπή, κρίνεται απαραίτητο για τον ασθενή να απευθυνεται εκ νέου σε έναν εξειδικευμένο χειρουργό παχέος εντέρου και πρωκτού.
ΤΙ ΕΙΝΑΙ Ο ΧΕΙΡΟΥΡΓΟΣ ΠΑΧΕΟΣ ΕΝΤΕΡΟΥ ΚΑΙ ΠΡΩΚΤΟΥ;
Οι χειρουργοί παχέος εντέρου και πρωκτού είναι ειδικοί στη χειρουργική και στη μη χειρουργική θεραπεία των παθήσεων του παχέος εντέρου, του ορθού και του πρωκτού. Έχουν ολοκληρώσει ένα πλήρως δομημένο πρόγραμμα εξειδίκευσης και προηγμένης χειρουργικής εκπαίδευσης στη θεραπεία των ασθενειών αυτών, ενώ προηγουμένως έχουν πλήρως καταρτιστεί στη γενική χειρουργική και έχουν λάβει το σχετικό τίτλο ειδικότητας. Συνήθως έχουν πιστοποιηθεί ως ειδικοί χειρουργοί, έχοντας λάβει τίτλο εξειδίκευσης μετά την επιτυχή συμμετοχή τους σε σχετικές Ευρωπαϊκές ή Αμερικανικές εξετάσεις εξειδίκευσης. Είναι εξαιρετικά έμπειροι στην αντιμετώπιση τόσο των καλοήθων, όσο και των κακοήθων νόσων του παχέος εντέρου, του ορθού και του πρωκτού και είναι σε θέση να αξιολογήσουν διαγνωστικά, να οργανώσουν τον απαραίτητο έλεγχο των ασθενών, να προτείνουν την κατάλληλη θεραπευτική στρατηγική και να προβούν στην εξειδικευμένη χειρουργική θεραπεία των παθήσεων που άπτονται του ειδικότερου γνωστικού τους αντικειμένου.
Διαβάστε περισσότερα...
- Κυριακή, 12 Φεβρουαρίου 2017
- Ενημερωτικό υλικό
Πρωκτικό άλγος
Οι ενημερωτικές πληροφορίες που παρατίθενται είναι αντίστοιχες με εκείνες που η Αμερικάνικη Εταιρεία Χειρουργών Παχέος Εντέρου και Πρωκτού (American Society of Colon and Rectal Surgeons, ASCRS) έχει επιλέξει να βρίσκονται στη διάθεση των ασθενών. Σκοπό έχουν να ενημερώσουν το ευρύ κοινό για τις πιο κοινές παθολογίες (καλοήθεις και κακοήθεις) που αφορούν στο παχύ έντερο, το ορθό και τον πρωκτό. Αυτό δεν σημαίνει ότι ο εκάστοτε ασθενής που θα ανατρέξει σε αυτές και, ενδεχομένως, θα αναγνωρίσει κάποια από τα δικά του συμπτώματα, αυτομάτως είναι και σε θέση με μόνη την ανάγνωσή τους να προβεί σε αυτοδιάγνωση, ή ίσως, και αυτοθεραπεία. Σε καμία περίπτωση δεν ακυρώνεται η επιτακτική ανάγκη και υποχρέωση του ασθενούς να προστρέξει σε έναν εξειδικευμένο χειρουργό, αμέσως μόλις παρατηρήσει το παραμικρό σύμπτωμα.
Πρωκτικό άλγος (πόνος στην περιοχή του πρωκτού) συνήθως εμφανίζεται κατά την διάρκεια ή μετά από μία κένωση των κοπράνων. Κυμαίνεται από έναν ήπιο πόνο που μπορεί με την πάροδο του χρόνου να χειροτερεύσει έως έναν πόνο τόσο έντονο που να περιορίζει τις καθημερινές δραστηριότητες του ασθενούς. Το πρωκτικό άλγος έχει πολλές αιτίες, οι περισσότερες εκ των οποίων είναι κοινές και θεραπεύσιμες. Ωστόσο, αν δεν υποχωρεί μέσα σε 24 έως 48 ώρες, είναι σημαντικό να επισκεφθείτε γιατρό σας. Αν ο πόνος συνοδεύεται από πυρετό, τότε χρειάζεται απαραιτήτως μία συνάντηση μαζί του.

Κοινές αιτίες του πρωκτικού άλγους:
1. Θρόμβωση Εξωτερικών Αιμορροΐδων
Σε αυτή την περίπτωση, ένας θρόμβος αίματος σχηματίζεται σε μία εξωτερική αιμορροΐδα στο πρωκτικό δέρμα. Εάν οι θρόμβοι είναι μεγάλοι, μπορούν να προκαλέσουν πόνο όταν περπατάτε, όταν κάθεστε, ή κατά τις κενώσεις σας. Ένας επώδυνος όζος, πουέχει βαθυκόκκινο ή μωβ χρώμα (λόγω του θρομβωμένου αίματος) μπορεί να εμφανιστεί ξαφνικά στο δέρμα του πρωκτικού ανοίγματος και να επιδεινωθεί κατά τη διάρκεια των πρώτων 48 ωρών. Ο πόνος γενικά μπορεί να μειωθεί κατά τη διάρκεια των προσεχών ημερών. Μπορεί να παρατηρήσετε αιμορραγία, αν το δέρμα πάνω από τον όζο «ανοίξει». Η μη χειρουργική, συντηρητική θεραπεία περιλαμβάνει μπάνια της περιοχής με ζεστό νερό (εδρόλουτρα), παυσίπονα, και μαλακτικά των κοπράνων σιρόπια. Οι περισσότεροι ειδικοί συστήνουν οι θρόμβοι του αίματος να αφαιρούνται χειρουργικά. Αυτή η μικρή χειρουργική επέμβαση συνήθως γίνεται σε εξωτερική βάση στα επείγοντα ιατρεία του νοσοκομείου με τοπική αναισθησία.
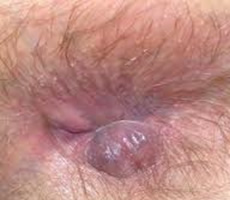
Θρομβωμένη εξωτερική αιμορροΐδα
Χειρουργική εκκένωση του θρόμβου σε θρομβωμένη αιμορροΐδα
2. Ραγάδα πρωκτού
Η ραγάδα του πρωκτού είναι μία μικρή, οβάλ σχήματος, επιμήκης σχισμή που εμφανίζεται ως μία πληγή που δεν επουλώνεται στο ευαίσθητο δέρμα του πρωκτικού αυλού. Οι ραγάδες συνήθως προκαλούν έντονο πόνο και αιμορραγία κατά την αφόδευση, δηλαδή την κένωση των κοπράνων. Αν και η παρουσία ραγάδων είναι κοινό φαινόμενο, εντούτοις συχνά συγχέεται με άλλες παθήσεις του πρωκτού, όπως για παράδειγμα τις αιμορροΐδες. Ο στόχος των μη χειρουργικών συντηρητικών θεραπειών είναι να κάνουν τα κόπρανα μαλακά και ογκώδη. Οι θεραπείες περιλαμβάνουν μία διατροφή πλούσια σε φυτικές ίνες και συμπληρώματα φυτικών ινών, μαλακτικά των κοπράνων, ζεστά εδρόλουτρα για 10 έως 20 λεπτά αρκετές φορές την ημέρα και διάφορα είδη φαρμάκων, κατά βάση αναλγητικών. Αν και τις περισσότερες φορές, μία ραγάδα πρωκτού δεν χρειάζεται χειρουργική επέμβαση, παρά ταύτα οι χρόνιες ραγάδες είναι πολύ πιο δύσκολο να θεραπευθούν συντηρητικά και το χειρουργείο φαντάζει να είναι η καλύτερη επιλογή. Ο στόχος της χειρουργικής επέμβασης είναι να βοηθήσει το σφιγκτήρα να χαλαρώσει, με τον τρόπο αυτό να μειωθούν ο πόνος και ο σπασμός του σφιγκτήρα και κατ’ επέκταση να επουλωθεί η ραγάδα.
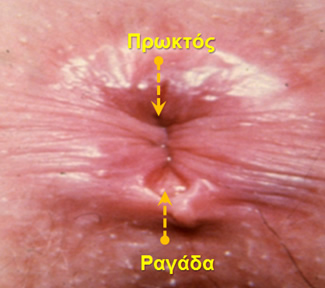
Η ραγάδα του πρωκτού
3. Απόστημα και συρίγγιο πρωκτού
Ένα απόστημα είναι μία μολυσμένη κοιλότητα γεμάτη πύον κοντά στον πρωκτό ή στο ορθό. Στις περισσότερες περιπτώσεις, ένα απόστημα αντιμετωπίζεται χειρουργικά με παροχέτευση. Ένα περιπρωκτικό συρίγγιο είναι συχνά το αποτέλεσμα ενός προϋπάρχοντος ή εν ενεργεία αποστήματος. Αυτό παρατηρείται σε ποσοστό έως και 50% των ασθενών με αποστήματα. Σύμφωνα με την ανατομία της περιοχής, ακριβώς μέσα στον πρωκτό απαντώνται μικροί αδένες. Το συρίγγιο είναι η «σήραγγα» που σχηματίζεται κάτω από το δέρμα και συνδέει τους φραγμένους αυτούς και μολυσμένους αδένες με το απόστημα και με τον πρωκτικό αυλό. Η χειρουργική επέμβαση είναι συνήθως απαραίτητη για τη θεραπεία ενός περιπρωκτικού συρίγγιο. Μερικές φορές αυτές οι χειρουργικές επεμβάσεις είναι απλές. Ωστόσο, πιο δύσκολες περιπτώσεις μπορεί να χρειαστούν πολλαπλές χειρουργικές επεμβάσεις για να αντιμετωπιστεί οριστικά το πρόβλημα.
4. Σεξουαλικώς Μεταδιδόμενα Νοσήματα
Ασθενείς με λοιμώξεις που προκαλούνται από σεξουαλικώς μεταδιδόμενα νοσήματα (ΣΜΝ) ενδέχεται να παρουσιάζουν ήπιο έως σοβαρό πρωκτικό άλγος. Στα ΣΜΝ περιλαμβάνονται η γονόρροια, τα χλαμύδια, ο έρπης, η σύφιλη, ο ιός HPV, κ.λπ. Ο πόνος δεν συνδέεται πάντα με τις κενώσεις. Άλλα συμπτώματα μπορεί να περιλαμβάνουν ήπια πρωκτική αιμορραγία, εκροή υγρού από τον πρωκτό ή φαγούρα. Η θεραπεία περιλαμβάνει τοπικά ή από του στόματος αντιβιοτικά και ειδικά φάρμακα.
5. Δερματίτιδες
Ασθένειες του δέρματος που προσβάλλουν και άλλα μέρη του σώματος (π.χ. ψωρίαση, κονδυλώματα) μπορεί επίσης να επηρεάσουν το δέρμα γύρω από τον πρωκτό. Κνησμός, αιμορραγία και πόνος στην περιοχή του πρωκτού μπορεί να έρχονται και να φεύγουν. Σε ορισμένες περιπτώσεις, απαιτείται βιοψία του δέρματος. Η θεραπεία εξαρτάται από τα αποτελέσματα της βιοψίας δέρματος και από την εικόνα του πρωκτού στην κλινική εξέταση. Η έγκαιρη διάγνωση είναι το κλειδί, ώστε η θεραπεία να ξεκινήσει όσο το δυνατόν συντομότερα.
6. Καρκίνος του πρωκτού
Ενώ στο πλείστον των περιπτώσεων το πρωκτικό άλγος δεν συνδέεται με την παρουσία καρκίνου, κάποιοι όγκοι της περιοχής μπορεί να εμφανιστούν με αιμορραγία, με μία νεοεμφανιζόμενη μάζα, με αλλαγές στις συνήθειες του εντέρου, καθώς και με πόνο που χειροτερεύει με το χρόνο. Αν έχετε πόνο ή πρωκτική αιμορραγία που επιμένει ή και χειροτερεύει, επισκεφθείτε το συντομότερο δυνατόν έναν εξειδικευμένο χειρουργό παχέος εντέρου και πρωκτού. Η πρώτη επίσκεψη περιλαμβάνει την κλινική εξέταση, την εξέταση του πρωκτικού καναλιού με ένα μικρό, άκαμπτο, φωτιζόμενο ενδοσκόπιο, που ονομάζεται πρωκτοσκόπιο, για να απεικονιστούν οι ανώμαλες περιοχές και για να γίνει η βιοψία της μάζας. Αν ο πόνος είναι έντονος, ο χειρουργός σας μπορεί να χρειαστεί να εκτελέσει μία εξέταση υπό αναισθησία στο χειρουργείο, για να κάνει τη σωστή διάγνωση. Η θεραπεία του καρκίνου του πρωκτού περιλαμβάνει χημειοθεραπεία, ακτινοβολία και / ή χειρουργική επέμβαση.
ΠΟΤΕ ΘΑ ΠΡΕΠΕΙ ΝΑ ΑΠΕΥΘΥΝΘΩ ΣΕ ΕΞΕΙΔΙΚΕΥΜΕΝΟ ΧΕΙΡΟΥΡΓΟ ΠΑΧΕΟΣ ΕΝΤΕΡΟΥ ΚΑΙ ΠΡΩΚΤΟΥ/ΓΙΑΤΡΟ;
Θα πρέπει να δείτε ένα γιατρό εάν:
• Ο πόνος επανέρχεται ή δεν υποχωρεί.
• Υπάρχει αιμορραγία από το ορθό.
• Ψηλαφάτε ή βλέπετε ένα μόρφωμα στην περιοχή του πρωκτού
ΤΙ ΕΙΝΑΙ Ο ΧΕΙΡΟΥΡΓΟΣ ΠΑΧΕΟΣ ΕΝΤΕΡΟΥ ΚΑΙ ΠΡΩΚΤΟΥ;
Οι χειρουργοί παχέος εντέρου και πρωκτού είναι ειδικοί στη χειρουργική και στη μη χειρουργική θεραπεία των παθήσεων του παχέος εντέρου, του ορθού και του πρωκτού. Έχουν ολοκληρώσει ένα πλήρως δομημένο πρόγραμμα εξειδίκευσης και προηγμένης χειρουργικής εκπαίδευσης στη θεραπεία των ασθενειών αυτών, ενώ προηγουμένως έχουν πλήρως καταρτιστεί στη γενική χειρουργική και έχουν λάβει το σχετικό τίτλο ειδικότητας. Συνήθως έχουν πιστοποιηθεί ως ειδικοί χειρουργοί, έχοντας λάβει τίτλο εξειδίκευσης μετά την επιτυχή συμμετοχή τους σε σχετικές Ευρωπαϊκές ή Αμερικανικές εξετάσεις εξειδίκευσης. Είναι εξαιρετικά έμπειροι στην αντιμετώπιση τόσο των καλοήθων, όσο και των κακοήθων νόσων του παχέος εντέρου, του ορθού και του πρωκτού και είναι σε θέση να αξιολογήσουν διαγνωστικά, να οργανώσουν τον απαραίτητο έλεγχο των ασθενών, να προτείνουν την κατάλληλη θεραπευτική στρατηγική και να προβούν στην εξειδικευμένη χειρουργική θεραπεία των παθήσεων που άπτονται του ειδικότερου γνωστικού τους αντικειμένου.
Διαβάστε περισσότερα...
- Κυριακή, 12 Φεβρουαρίου 2017
- Ενημερωτικό υλικό
Ραγάδα πρωκτού
Οι ενημερωτικές πληροφορίες που παρατίθενται είναι αντίστοιχες με εκείνες που η Αμερικάνικη Εταιρεία Χειρουργών Παχέος Εντέρου και Πρωκτού (American Society of Colon and Rectal Surgeons, ASCRS) έχει επιλέξει να βρίσκονται στη διάθεση των ασθενών. Σκοπό έχουν να ενημερώσουν το ευρύ κοινό για τις πιο κοινές παθολογίες (καλοήθεις και κακοήθεις) που αφορούν στο παχύ έντερο, το ορθό και τον πρωκτό. Αυτό δεν σημαίνει ότι ο εκάστοτε ασθενής που θα ανατρέξει σε αυτές και, ενδεχομένως, θα αναγνωρίσει κάποια από τα δικά του συμπτώματα, αυτομάτως είναι και σε θέση με μόνη την ανάγνωσή τους να προβεί σε αυτοδιάγνωση, ή ίσως, και αυτοθεραπεία. Σε καμία περίπτωση δεν ακυρώνεται η επιτακτική ανάγκη και υποχρέωση του ασθενούς να προστρέξει σε έναν εξειδικευμένο χειρουργό, αμέσως μόλις παρατηρήσει το παραμικρό σύμπτωμα.

ΤΙ ΕΙΝΑΙ Η ΡΑΓΑΔΑ TOY ΠΡΩΚΤΟΥ;
Η ραγάδα του πρωκτού είναι μία μικρή, οβάλ σχήματος, επιμήκης σχισμή που εμφανίζεται ως μία πληγή που δεν επουλώνεται στο ευαίσθητο δέρμα του πρωκτικού αυλού. Οι ραγάδες συνήθως προκαλούν έντονο πόνο και αιμορραγία κατά την αφόδευση, δηλαδή την κένωση των κοπράνων. Είναι αρκετά συχνές στο γενικό πληθυσμό και συχνά συγχέονται με άλλες αιτίες πόνου και αιμορραγίας, όπως είναι οι αιμορροΐδες.
Μία ραγάδα μπορεί να εμφανισθεί σε οποιαδήποτε ηλικία ανεξαρτήτως φύλου. Τις περισσότερες φορές (85-90%) εμφανίζεται στην οπίσθια μέση γραμμή του πρωκτού (στο πίσω τμήμα του πρωκτικού ανοίγματος) και σε περίπου 10-15% εμφανίζεται στην πρόσθια μέση γραμμή (μπροστά στο πρωκτικό άνοιγμα, προς τον κόλπο στις γυναίκες ή το όσχεο στους άνδρες). Ένας μικρός αριθμός ασθενών μπορεί να έχει ταυτόχρονα πρόσθιες και οπίσθιες ραγάδες. Ραγάδες που βρίσκονται σε άλλες θέσεις αντί για πίσω και μπροστά, εγείρουν την υποψία για άλλες ασθένειες (βλέπε παρακάτω) και θα πρέπει να εξεταστούν περαιτέρω.
ΠΟΙΑ ΕΙΝΑΙ ΤΑ ΣΥΜΠΤΩΜΑΤΑ ΤΗΣ ΡΑΓΑΔΑΣ ΤΟΥ ΠΡΩΚΤΟΥ;
Τα τυπικά συμπτώματα μιας πρωκτικής ραγάδας περιλαμβάνουν πόνο και αιμορραγία κατά τις κενώσεις του εντέρου. Ασθενείς παρουσιάζουν έντονο πόνο κατά την διάρκεια, και ειδικά μετά από την κένωση, ο οποίος μπορεί να διαρκέσει από μερικά λεπτά έως μερικές ώρες. Οι ασθενείς συχνά παρατηρούν «ζωηρό» κόκκινο αίμα από τον πρωκτό είτε κατά το σκούπισμα είτε πάνω στα κόπρανα. Στα μεσοδιάστηματα ανάμεσα στις κενώσεις, ασθενείς με ραγάδες συχνά δεν παρουσιάζουν κανένα σύμπτωμα. Πολλοί ασθενείς «φοβούνται» να επισκεφθούν την τουαλέτα για τις κενώσεις τους και συχνά προσπαθούν να αποφύγουν την αφόδευση λόγω του συνεπακόλουθου πόνου.
ΤΙ ΠΡΟΚΑΛΕΙ ΡΑΓΑΔΑ ΣΤΟΝ ΠΡΩΚΤΟ;
Οι ραγάδες προκαλούνται συνήθως από τραύμα στο δέρμα του πρωκτικού αυλού, δηλαδή στα τελευταία 2 εκατοστά του πεπτικού σωλήνα. Μία κένωση με σκληρά κόπρανα είναι συνήθως υπεύθυνη, αλλά μαλακά κόπρανα και διάρροια μπορεί επίσης να οδηγήσουν σε ραγάδα, εφόσον άλλες συνθήκες συντρέχουν, όπως ο αυξημένος τόνος στο σφιγκτήρα. Το προκληθέν αυτό τραύμα στον πρωκτό προκαλεί έντονο πόνο λόγω του σπασμού του σφιγκτήρα και της επακόλουθης αύξησης της πίεσης στην περιοχή, η οποία με τη σειρά της οδηγεί σε μείωση της ροής του αίματος στο σημείο του τραυματισμού, εμποδίζοντας έτσι την επούλωση του τραύματος. Οι κενώσεις που ακολουθούν οδηγούν σε μεγαλύτερο πόνο, εντονότερο σπασμό, μειωμένη ροή του αίματος στην περιοχή και ο κύκλος επαναλαμβάνεται. Οι θεραπευτικές μέθοδοι στοχεύουν στη διακοπή αυτού του κύκλου, ώστε να επιτευχθεί η επούλωση της ραγάδας.
Η ραγάδα μπορεί να είναι οξεία (εμφανίστηκε πρόσφατα) ή χρόνια (συνήθως όταν διαρκεί περισσότερο από 8-12 εβδομάδες). Η οξεία ραγάδα μπορεί απλά να εμφανίζεται ως μία πληγή στον πρωκτό, ενώ η χρόνια μπορεί να συνδυάζεται με οίδημα και ουλώδη ιστό στην πάσχουσα περιοχή. Οι χρόνιες ραγάδες μπορεί να είναι πιο δύσκολο να θεραπευθούν και συνήθως συνοδεύονται από μία εξωτερική δερματική υπερτροφία, που ονομάζεται συνοδό δερματικό ράκος της ραγάδας, καθώς και ένα εσωτερικό όζο της εσωτερικής επικάλυψης του πρωκτικού αυλού και μοιάζει με πολύποδα ή αιμορροΐδα, ο οποίος ονομάζεται υπερτροφική θηλή της ραγάδας.
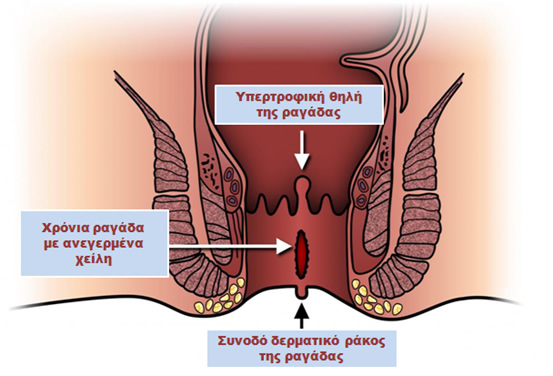
Χρόνια ραγάδα
(Τροποποιημένο από: https://www.fascrs.org)
Αρκετά συχνά, οι ραγάδες του πρωκτού εσφαλμένα διαγιγνώσκονται ως αιμορροΐδες από τον ασθενή ή το γιατρό πρωτοβάθμιας φροντίδας και αυτό οφείλεται στο ότι και οι δύο καταστάσεις μπορεί να εμφανίζονται με παρόμοια συμπτώματα. Αυτή η καθυστέρηση στη διάγνωση μπορεί να καταστήσει μία οξεία ραγάδα χρόνια και ως εκ τούτου, πιο δύσκολο να θεραπευθεί. Η λανθασμένη διάγνωση μίας ραγάδας πρωκτού μπορεί επίσης να επιτρέψει σε άλλες παθολογικές καταστάσεις να μην εντοπιστούν και άρα να μην θεραπευθούν, όπως για παράδειγμα μπορεί να συμβεί με σοβαρές λοιμώξεις ή ακόμη και καρκίνο του πρωκτού. Αυτές οι λιγότερο συχνές αιτίες που οδηγούν στη δημιουργία εξελκώσεων, δηλαδή βαθειών και «άτυπων» ραγάδων είναι η νόσος του Crohn, η ελκώδης κολίτιδα, η σύφιλη, η φυματίωση, η λευχαιμία, ο ιός HIV / AIDS και ο καρκίνος του πρωκτού. Οι ασθένειες αυτές προκαλούν ασυμπτωματικές ραγάδες που δεν βρίσκονται στην τυπική θέση της μέσης γραμμής, όπως οι συνηθισμένες ραγάδες, είναι πολλαπλές, ανώδυνες και δεν επουλώνονται παρά τη χορήγηση θεραπείας.
ΠΩΣ ΑΝΤΙΜΕΤΩΠΙΖΕΤΑΙ Η ΡΑΓΑΔΑ ΤΟΥ ΠΡΩΚΤΟΥ;
Η πλειοψηφία των πρωκτικών ραγάδων δεν χρειάζεται χειρουργική επέμβαση. Η πιο συνηθισμένη θεραπεία για την οξεία ραγάδα συνίσταται στην προσπάθεια τροποποίησης της σύστασης των κοπράνων του ασθενούς σε πιο σχηματισμένα και ογκώδη. Για αυτό το σκοπό συστήνεται μία διατροφή πλούσια σε φυτικές ίνες, καθώς και η χρήση συμπληρωμάτων φυσικών ινών (συστήνεται συνολική κατανάλωση 25-35 γραμμαρίων φυτικών ινών / ημέρα). Η χρήση μαλακτικών των κοπράνων και η αύξηση της πρόσληψης νερού συνήθως είναι απαραίτητη για την προώθηση πιο απαλών κενώσεων από το παχύ έντερο και έτσι την ενίσχυση της διαδικασίας της επούλωσης της ραγάδας. Τοπικά αναισθητικά, όπως η λιδοκαΐνη, μπορούν να χρησιμοποιηθούν για το πρωκτικό άλγος, ενώ το μπάνιο με ζεστό νερό για 10-20 λεπτά αρκετές φορές την ημέρα (ειδικά μετά τις αφοδεύσεις) είναι καταπραϋντικό καθώς χαλαρώνει τους μύες του πρωκτού (ειδικά τον έσω σφιγκτήρα) και βοηθά στην επούλωση. Ισχυρά αναλγητικά φάρμακα που περιέχουν οπιούχες ουσίες, όπως η κωδεΐνη, δεν συνιστώνται για τη ραγάδα του πρωκτού, δεδομένου ότι εντείνουν τη δυσκοιλιότητα. Αυτά τα μη επεμβατικά - συντηρητικά μέτρα θα βοηθήσουν στην αντιμετώπιση του πόνου και της αιμορραγίας και ενδεχομένως, θα θεραπεύσουν τις περισσότερες από τις μισές οξείες ραγάδες με σχεδόν καθόλου παρενέργειες.
Άλλα μυοχαλαρωτικά φάρμακα μπορούν να συνταγογραφηθούν, όταν ένας ασθενής έχει μια πιο χρόνιου τύπου ραγάδα. Ο χειρουργός σας θα εξετάσει ενδελεχώς όλα τα οφέλη και τις παρενέργειες καθενός από τα σκευάσματα αυτά μαζί σας. Χρόνιες ραγάδες είναι γενικά πιο δύσκολο να θεραπευτούν και ο χειρουργός σας μπορεί να συστήσει χειρουργική θεραπεία είτε ως αρχική θεραπεία ή μετά από αποτυχημένες απόπειρες συντηρητικής αντιμετώπισης.
ΦΑΡΜΑΚΑ ΚΑΤΑΛΛΗΛΑ ΓΙΑ ΤΗΝ ΑΝΤΙΜΕΤΩΠΙΣΗ ΡΑΓΑΔΩΝ ΤΟΥ ΠΡΩΚΤΟΥ
Αλοιφή νιτρογλυκερίνης
Η νιτρογλυκερίνη είναι ένα συχνά συνταγογραφούμενο φάρμακο για τη θεραπεία οξέων και χρόνιων ραγάδων του πρωκτού. Η νιτρογλυκερίνη προκαλεί χαλάρωση του έσω σφιγκτήρα, η οποία μειώνει την πίεση του σφιγκτήρα και στη συνέχεια αυξάνει τη ροή του αίματος προς την περιοχή της κάκωσης, με αποτέλεσμα την επούλωση της ραγάδας. Σε συνδυασμό με τα ανωτέρω αναφερθέντα μη επεμβατικά μέτρα, όπως η αύξηση πρόσληψης των φυτικών ινών και του νερού, η αποτελεσματικότητα της χρήσης της ανέρχεται σε ποσοστό τουλάχιστον 50% των χρόνιων ραγάδων. Η κύρια παρενέργεια της νιτρογλυκερίνης είναι ο πονοκέφαλος, ο οποίος αναφέρεται σε τουλάχιστον 20-30% των ασθενών. Οι ασθενείς πρέπει επίσης να προειδοποιούνται ότι μία πτώση της αρτηριακής τους πίεσης είναι αναμενόμενη, ειδικά αν λαμβάνουν άλλα αντιυπερτασικά φάρμακα. Η νιτρογλυκερίνη μπορεί να χρησιμοποιηθεί για ποικίλα χρονικά διαστήματα και μπορεί να χορηγηθεί εκ νέου, αν δεν επιτευχθεί μόνιμη επούλωση. Τα ποσοστά υποτροπής είναι υψηλότερα με τη νιτρογλυκερίνη σε σχέση με τη χειρουργική επέμβαση, αλλά οι παρενέργειες είναι λιγότερες.
Αναστολείς διαύλων ασβεστίου
Αυτά τα φάρμακα περιέχουν διλτιαζέμη και νιφεδιπίνη. Και τα δύο επιδρούν με ένα τρόπο παρόμοιο με την αλοιφή νιτρογλυκερίνης και έχουν συσχετιστεί με την επούλωση των χρόνιων πρωκτικών ραγάδων σε ποσοστό από 65% έως 95% των ασθενών. Οι παρενέργειες είναι παρόμοιες με εκείνες της νιτρογλυκερίνης σε ό,τι αφορά την πτώση της αρτηριακής πίεσης, αλλά οι πονοκέφαλοι αναφέρονται λιγότερο. Από του στόματος χορηγούμενα φάρμακα που περιέχουν αναστολείς διαύλων ασβεστίου είναι επίσης διαθέσιμα, αλλά αυτά συνήθως καταλήγουν σε μικρότερη επούλωση της ραγάδας και περισσότερες παρενέργειες από την τοπική θεραπεία.
ΘΑ ΕΠΙΣΤΡΕΨΕΙ ΤΟ ΠΡΟΒΛΗΜΑ;
Οι ραγάδες μπορεί να επανεμφανιστούν και είναι αρκετά σύνηθες ακόμα και μία πλήρως επουλωθείσα ραγάδα να παρουσιαστεί εκ νέου μετά από μια δύσκολη κένωση ή άλλο τραυματισμό. Ακόμα και όταν ο πόνος και η αιμορραγία έχουν υποχωρήσει, είναι πολύ σημαντικό να συνεχιστεί η σωστή λειτουργία του εντέρου, με την προσπάθεια αποφυγής της δυσκοιλιότητας και με μία διατροφή υψηλή σε φυτικές ίνες. Εάν το πρόβλημα επιστρέφει χωρίς προφανή αιτία, μπορεί να δικαιολογηθεί περαιτέρω αξιολόγηση.
ΤΙ ΜΠΟΡΕΙ ΝΑ ΓΙΝΕΙ ΑΝ Η ΡΑΓΑΔΑ ΔΕΝ ΕΠΟΥΛΩΝΕΤΑΙ;
Μια ραγάδα που δεν ανταποκρίνεται καθόλου σε συντηρητικά μέτρα θα πρέπει να επανεξεταστεί. Επίμονες σκληρές ή χαλαρές κενώσεις, ουλές, ή σπασμός του έσω σφιγκτήρα του πρωκτού, όλα μπορεί να συμβάλλουν στην καθυστερημένη επούλωση. Άλλες νόσοι, όπως η φλεγμονώδης νόσος του εντέρου (νόσος του Crohn), λοιμώξεις, ή όγκοι στον πρωκτό μπορεί να προκαλέσουν συμπτώματα παρόμοια με εκείνα της ραγάδας. Οι ασθενείς που πάσχουν από επίμονο πρωκτικό άλγος θα πρέπει να εξετάζονται για τον αποκλεισμό αυτών των ασθενειών. Αυτό μπορεί να απαιτεί κολονοσκόπηση και εξέταση υπό αναισθησία στο χειρουργείο για τη λήψη βιοψιών και καλλιέργειας από τη ραγάδα.
ΤΙ ΠΕΡΙΛΑΜΒΑΝΕΙ Η ΧΕΙΡΟΥΡΓΙΚΗ ΕΠΕΜΒΑΣΗ ΓΙΑ ΤΗ ΡΑΓΑΔΑ ΠΡΩΚΤΟΥ;
Οι κύριες χειρουργικές επιλογές που εφαρμόζονται παγκοσμίως σήμερα για τη θεραπεία της ραγάδας πρωκτού περιλαμβάνουν την ένεση τοξίνης αλλαντίασης (Botox®) στο σφιγκτήρα και τη χειρουργική διαίρεση ενός τμήματος του έσω σφιγκτήρα (πλάγια έσω σφιγκτηροτομή). Ο στόχος αυτών των χειρουργικών επιλογών είναι να επιφέρουν τη χαλάρωση του σφιγκτήρα, μειώνοντας έτσι το πρωκτικό άλγος και σπασμό, επιτρέποντας στη ραγάδα να επουλωθεί. Εάν συνυπάρχουν συνοδός δερματική πτυχή ή/και υπερτροφική θηλή, μπορεί να αφαιρεθούν για να επιταθεί η επούλωση της ραγάδας.
Όλες οι χειρουργικές επεμβάσεις φέρουν κάποιο κίνδυνο και οι δύο προαναφερθείσες σπάνια επηρεάζουν την ικανότητα του ασθενούς να ελέγχει τα αέρια και τα κόπρανα. Ο χειρουργός του παχέος εντέρου και του πρωκτού θα συζητήσει μαζί σας αυτούς τους κινδύνους, για να καθορίσει την κατάλληλη θεραπεία.
Ιδιαίτερη προσοχή δίδεται σε ασθενείς με εγκατεστημένη πρωκτική ακράτεια, γνωστό προγενέστερο τραυματισμό του σφιγκτήρα (όπως μετά από μαιευτική κάκωση) ή συχνές διάρροιες (όπως στη νόσο του Crohn). Σε αυτούς τους συγκεκριμένους ασθενείς το ενδεχόμενο χειρουργικής σφιγκτηροτομής πρέπει να εξεταστεί προσεκτικά. Μια διεξοδική συζήτηση με τον χειρουργό σας θα εντοπίσει οποιονδήποτε από αυτούς τους παράγοντες κινδύνου, ώστε να καταστρωθεί το πλέον ορθό θεραπευτικό πλάνο. Για πολλούς ασθενείς μπορεί να ενδείκνυται μια εναλλακτική χειρουργική επέμβαση που ονομάζεται πρωκτοπλαστική με προώθηση δερματικού κρημνού Ο χειρουργός σας θα συζητήσει μαζί σας την δυνατότητα ή μη αυτής της επιλογής.
Η τοξίνη αλλαντίασης εγχέεται απευθείας στον έσω σφιγκτήρα με σκοπό τη χαλάρωσή του και ακολούθως την επούλωση της ραγάδας. Η ένεση αυτή οδηγεί σε πλήρη ίαση σε ποσοστό περίπου 50-80% των ασθενών. Οι ενέσεις πραγματοποιούνται σε εξωτερική βάση εντός του νοσοκομείου ή ακόμα και στο ιατρείο του εξειδικευμένου χειρουργού παχέος εντέρου και πρωκτού. Το βασικό μειονέκτημα της μεθόδου, εκτός του κόστους, είναι η υποτροπή, η οποία εκδηλώνεται σε ποσοστό έως και 40% των ασθενών, καθώς και η συνήθως παροδική ακράτεια, λόγω της παράλυσης του σφιγκτήρα, που προκαλεί.
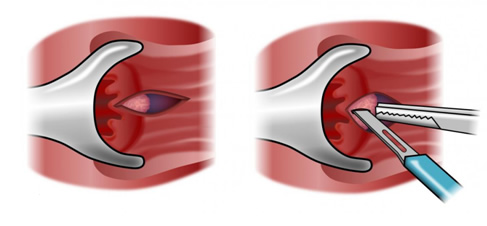
Η πλάγια έσω σφιγκτηροτομή
Η πλάγια έσω σφιγκτηροτομή είναι η ακριβής και ελεγχόμενη διαίρεση του έσω σφιγκτήρα και αποτελεί μία ιδιαίτερα αποτελεσματική και την πιο συχνά επιλεγείσα μέθοδο για τη θεραπεία της χρόνιας και ανθεκτικής στα συντηρητικά μέσα ραγάδας του πρωκτού. Τα ποσοστά επιτυχίας ξεπερνούν το 90%. Η πιθανότητα υποτροπής μετά από σφιγκτηροτομή είναι εξαιρετικά χαμηλή, όταν εκτελείται σωστά από έναν εξειδικευμένο και έμπειρο χειρουργό. Η επέμβαση χρειάζεται συνήθως μονοήμερη νοσηλεία στο νοσοκομείο. Ο κυριότερος κίνδυνος της σφιγκτηροτομής είναι η ήπια ακράτεια για αέρια και υγρά κόπρανα (διαβροχή). Εάν αμέσως μετά από τη χειρουργική επέμβαση, ο ασθενής παρατηρήσει κάποια ακράτεια ή «λέρωμα», το πρόβλημα αυτό επιλύεται συνήθως σε σύντομο χρονικό διάστημα. Οι ασθενείς που υποβάλλονται σε σφιγκτηροτομή βελτιώνουν κατά πολύ την ποιότητα της ζωής τους σε σύγκριση εκείνους που υποφέρουν από επίμονες ραγάδες στον πρωκτό. Ο εξειδικευμένος χειρουργός σας θα αναλύσει έναν προς έναν όλους τους πιθανούς κινδύνους και τα αντίστοιχα οφέλη της σφιγκτηροτομής και θα αποφασίσει εάν η μέθοδος αυτή είναι κατάλληλη για εσάς. Σε εξειδικευμένα χέρια υπάρχει η τάση να μειώνεται σε μήκος η σφιγκτηροτομή και, για τη διευκόλυνση της ταχύτερης επούλωσης της ραγάδας, αλλά και την αμεσότερη ανακούφιση του ασθενούς, να προστίθεται και η πρωκτοπλαστική με το δερματικό κρημνό. Ένα νησίδιο δέρματος φέρεται από γύρω τον πρωκτό και προωθείται έτσι ώστε να καλύψει τη χρόνια ραγάδα, η οποία και καταργείται δια παντώς. Η τεχνική είναι μία εξαιρετική επιλογή για γυναίκες που έχουν ή και δεν έχουν ακόμα κολπικούς τοκετούς στο ατομικό αναμνηστικό τους, αφού λόγω του «αδύναμου» γυναικείου σφιγκτήρα, η σφιγκτηροτομή μπορεί και να μην είναι η καλύτερη τακτική.
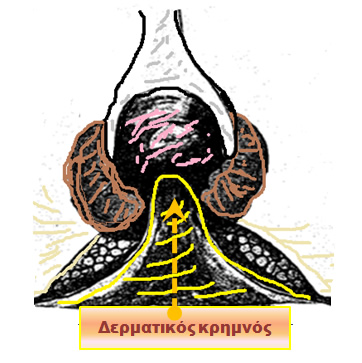
Ο δερματικός κρημνός
ΠΟΣΟ ΧΡΟΝΙΚΟ ΔΙΑΣΤΗΜΑ ΔΙΑΡΚΕΙ Η ΑΝΑΡΡΩΣΗ;
Είναι σημαντικό να σημειωθεί ότι η πλήρης επούλωση τόσο με τις συντηρητικές όσο και με τη χειρουργική θεραπεία μπορεί να διαρκέσει έως και περίπου 6-10 εβδομάδες. Ωστόσο, ο έντονος πόνος μετά την επέμβαση συχνά εξαφανίζεται μετά από μερικές ημέρες. Οι περισσότεροι ασθενείς θα είναι σε θέση να επιστρέψουν στην εργασία και να επανέλθουν στις καθημερινές τους δραστηριότητες μέσα σε λίγες ημέρες μετά τη χειρουργική επέμβαση.
ΜΠΟΡΕΙ Η ΡΑΓΑΔΑ ΤΟΥ ΠΡΩΚΤΟΥ ΝΑ ΟΔΗΓΗΣΕΙ ΣΕ ΚΑΡΚΙΝΟ ΤΟΥ ΠΑΧΕΟΣ ΕΝΤΕΡΟΥ;
Ξεκάθαρα ΟΧΙ!!! Επίμονα συμπτώματα, ωστόσο, απαιτούν προσεκτική αξιολόγηση, δεδομένου ότι άλλες καταστάσεις, εκτός από τη ραγάδα, μπορεί να προκαλέσουν παρόμοια συμπτώματα. Ο εξειδικευμένος χειρουργός παχέος εντέρου και πρωκτού μπορεί να ζητήσει πρόσθετες εξετάσεις, ακόμη και αν η ραγάδα σας έχει επουλωθεί επιτυχώς. Η κολονοσκόπηση μπορεί να ζητηθεί για να αποκλειστούν άλλες αιτίες αιμορραγίας από το ορθό.
ΤΙ ΕΙΝΑΙ Ο ΧΕΙΡΟΥΡΓΟΣ ΠΑΧΕΟΣ ΕΝΤΕΡΟΥ ΚΑΙ ΠΡΩΚΤΟΥ;
Οι χειρουργοί παχέος εντέρου και πρωκτού είναι ειδικοί στη χειρουργική και στη μη χειρουργική θεραπεία των παθήσεων του παχέος εντέρου, του ορθού και του πρωκτού. Έχουν ολοκληρώσει ένα πλήρως δομημένο πρόγραμμα εξειδίκευσης και προηγμένης χειρουργικής εκπαίδευσης στη θεραπεία των ασθενειών αυτών, ενώ προηγουμένως έχουν πλήρως καταρτιστεί στη γενική χειρουργική και έχουν λάβει το σχετικό τίτλο ειδικότητας. Συνήθως έχουν πιστοποιηθεί ως ειδικοί χειρουργοί, έχοντας λάβει τίτλο εξειδίκευσης μετά την επιτυχή συμμετοχή τους σε σχετικές Ευρωπαϊκές ή Αμερικανικές εξετάσεις εξειδίκευσης. Είναι εξαιρετικά έμπειροι στην αντιμετώπιση τόσο των καλοήθων, όσο και των κακοήθων νόσων του παχέος εντέρου, του ορθού και του πρωκτού και είναι σε θέση να αξιολογήσουν διαγνωστικά, να οργανώσουν τον απαραίτητο έλεγχο των ασθενών, να προτείνουν την κατάλληλη θεραπευτική στρατηγική και να προβούν στην εξειδικευμένη χειρουργική θεραπεία των παθήσεων που άπτονται του ειδικότερου γνωστικού τους αντικειμένου.
Διαβάστε περισσότερα...
- Σάββατο, 11 Φεβρουαρίου 2017
- Ειδικά θέματα
Νόσος Crohn: Η λαπαροσκοπική προσπέλαση πλεονεκτεί της «ανοικτής» χειρουργικής στην αντιμετώπιση της
Η νόσος Crohn και η ελκώδης κολίτιδα, που, μαζί, συνιστούν τις γνωστές φλεγμονώδεις νόσους του εντέρου δεν είναι, στην πραγματικότητα, τόσο σπάνιες παθολογικές καταστάσεις. Προσβάλλουν τον ανθρώπινο πληθυσμό με παρόμοια συχνότητα αυτής του νεανικού τύπου σακχαρώδη διαβήτη και εκείνης της σχιζοφρένειας. Είναι χρόνιες και, κυρίως η νόσος Crohn, ανίατες και επιφέρουν αξιόλογο κοινωνικό φορτίο, ενώ η αντιμετώπισή τους συνοδεύεται από σημαντικές δαπάνες που επιβαρύνουν οικονομικά το σύστημα υγείας.
Η αντιμετώπιση της νόσου Crohn παρουσιάζει προκλήσεις, τόσο στη φαρμακευτική, όσο και στη χειρουργική θεραπεία της. Αν και η βασική θεραπευτική αντιμετώπισή της συνίσταται στη χορήγηση φαρμάκων που τροποποιούν το ανοσολογικό σύστημα του οργανισμού, η χειρουργική θεραπεία απαιτείται σε τουλάχιστον στους 2 από τους 3 ασθενείς που πάσχουν από τη νόσο σε κάποια φάση της ζωής τους. Οι «παραδοσιακές» ενδείξεις της εμπλοκής του ειδικού χειρουργού παχέος εντέρου στη θεραπευτική αντιμετώπιση της νόσου Crohn, συνήθως, περιορίζονται στις περιπτώσεις εκείνες που η φαρμακευτική αγωγή αποτυγχάνει να ελέγξει τις εκδηλώσεις της νόσου, όπως και όταν εμφανίζονται επιπλοκές της νόσου που δεν λύονται με άλλο τρόπο, παρά με τη χειρουργική παρέμβαση. Ωστόσο τα σύγχρονα δεδομένα ενισχύουν την άποψη ότι η έγκαιρη χειρουργική εκτομή του σοβαρά προσβεβλημένου από τη νόσο Crohn τμήματος του εντέρου μπορεί, υπό προϋποθέσεις να αποκαταστήσει την ποιότητα ζωής του ασθενούς και να τον απαλλάξει σύντομα από τα βασανιστικά συμπτώματά του. Είναι αναμφισβήτητο γεγονός ότι η χειρουργική θεραπεία δεν προσφέρει οριστική ίαση από την νόσο, όπως και είναι αλήθεια ότι ένα, όχι ευκαταφρόνητο, ποσοστό ασθενών θα χρειαστεί να υποβληθεί σε περισσότερες από μία επεμβάσεις κατά τα διάρκεια της ζωής του, διότι οι συμπτωματικές υποτροπές και οι επιπλοκές της νόσου μπορούν να επανεμφανιστούν οποιαδήποτε χρονική στιγμή. Παρόλα αυτά, πρέπει να τονιστεί ότι δεν είναι το χειρουργείο, στο οποίο υποβλήθηκε ο ασθενής κάποια στιγμή, αυτό που θα αυξήσει την πιθανότητα υποτροπής και, πιθανά, τις επανεπεμβάσεις, αλλά η ίδια η φύση της νόσου Crohn, που ορίζεται από χρονιότητα καθώς και η εγγενής ιδιότητά της για εξάρσεις και υποτροπές. Εάν εφαρμοστούν οι αρχές της σωστής χειρουργικής για τη νόσο Crohn, με βασικότερη τον περιορισμό της σε όσον δυνατόν συντηρητικότερες εκτομές, στις οποίες αφαιρείται μόνο το σοβαρά φλεγμαίνον και παθολογικό τμήμα του εντέρου, το οποίο για να οριοθετηθεί, πολλές φορές, απαιτεί την εμπειρία του ειδικού χειρουργού παχέος εντέρου, τότε η πιθανότητα εμφάνισης των δυσμενών συνεπειών ενός χειρουργείου ελαχιστοποιείται. Ο χειρουργός δεν «καθαρίζει» τον ασθενή από τη νόσο, όπως πρέπει να κάνει, φερειπείν, στον καρκίνο του παχέος εντέρου, αλλά αντιμετωπίζει το πρόβλημα που προκαλεί το σοβαρό σύμπτωμα του ασθενούς, αφαιρεί το τμήμα του εντέρου που έχει προκαλέσει την επιπλοκή και προσφέρει ταχεία αποκατάσταση του ασθενούς σε μία φυσιολογικότερη κατάσταση, στην οποία μπορεί να ανεχθεί τις σύγχρονες βιολογικές φαρμακευτικές θεραπείες, οι οποίες, με τη σειρά τους, θα ελαττώσουν την πιθανότητα μιας νέας σοβαρής έξαρσης της νόσου.
Οι ασθενείς με νόσο Crohn μπορούν να θεωρηθούν ως οι ιδανικοί για την εφαρμογή ελάχιστα τραυματικών χειρουργικών τεχνικών, όπως η λαπαροσκοπική. Είναι συχνά νέοι ασθενείς, στους οποίους το αισθητικά ανώτερο κοσμητικό αποτέλεσμα της λαπαροσκοπικής χειρουργικής είναι ιδιαίτερα ελκυστικό για αυτούς. Επιθυμούν επίσης να παραμείνουν κοινωνικά και εργασιακά ανενεργοί και μέσα στο νοσοκομείο για το μικρότερο δυνατόν χρονικό διάστημα, οπότε η ταχεία ανάρρωση και η βραχύτερη νοσηλεία που προσφέρει γενικά η λαπαροσκοπική μέθοδος στη χειρουργική ενέχει ένα σημαντικό πλεονέκτημα. Για το χειρουργό, μία λαπαροσκοπική επέμβαση για νόσο Crohn μπορεί να αποβεί πιο εύκολη, αφού αυτοί οι ασθενείς είναι ιδιαίτερα λεπτοί και με ελάχιστο ενδοκοιλιακό λίπος, λόγω της χρόνιας σχετικά κακής θρέψης τους από τη νόσο. Το πιο σημαντικό είναι ότι οι ελαττωμένες μετεγχειρητικές συμφύσεις και το μικρότερο χειρουργικό τραύμα που ακολουθούν τις λαπαροσκοπικές χειρουργικές επεμβάσεις θα διευκολύνουν την εκτέλεση μιας νέας επεμβάσεις στο μέλλον, αφού ο χειρουργός, σε ένα τέτοιο ενδεχόμενο, θα έρθει αντιμέτωπος με ένα καλύτερο χειρουργικό περιβάλλον. Αλλά και ο ίδιος ο ασθενής διατρέχει μικρότερο κίνδυνο προσβολής από μετεγχειρητικούς ειλεούς λόγω συμφύσεων και εμφάνισης κήλης στη χειρουργική τομή του κοιλιακού τοιχώματος. Στον αντίποδα αυτών των πλεονεκτημάτων στέκονται τα ίδια τα χαρακτηριστικά της νόσου, τα οποία μπορεί να επιφέρουν ιδιαίτερες δυσκολίες στην ολοκλήρωση μιας επέμβασης λαπαροσκοπικά. Η έντονη φλεγμονή του τοιχώματος του εντέρου, που το καθιστά δυσκίνητο και δύσκολα διαχειρίσιμο σε χειρισμούς με τα λαπαροσκοπικά εργαλεία, το παχύ και εύθραυστο μεσεντερικό λίπος, που περιέχει και τα αγγεία του λεπτού εντέρου, τα οποία εύκολα μπορεί να τραυματιστούν διεγχειρητικά, το ευμέγεθες χειρουργικό παρασκεύασμα, το οποίο μπορεί να είναι σχεδόν αδύνατον να εξέλθει από τη «μικρή» τομή που γίνεται στο τέλος των λαπαροσκοπικών επεμβάσεων, συναποτελούν τα βασικά τεχνικά προβλήματα που μπορεί να δυσχεράνουν το έργο του χειρουργού και να τον αναγκάσουν σε μετατροπή της επέμβασης σε «ανοικτή». Ακόμη όμως και η ανάγκη να επεκτείνει την περιομφαλική χειρουργική τομή από την οποία θα εξαιρέσει το χειρουργικό παρασκεύασμα στο τέλος της επέμβασης, η δυνατότητα που παρέχεται στο να εκτελέσει τα περισσότερα από τα βήματα μιας τέτοιας επέμβασης λαπαροσκοπικά, εξακολουθεί να προσφέρει πλεονέκτημα στον ασθενή, αφού το φυσιολογικό «τραύμα» της όλη επέμβασης έχει ήδη ελαττωθεί και το κέρδος της λαπαροσκοπικής προπέλασης δεν έχει, έτσι, απολεσθεί. Πάντως για τις περιπτώσεις όπου η έντονη φλεγμονή, το παχύ μεσεντέριο, η παρουσία αποστημάτων και επιπεπλεγμένων συριγγίων καθιστούν την «κλασσική» λαπαροσκοπική ανέφικτη, προσφέρεται η εναλλακτική της «με το χέρι» υποβοηθούμενης λαπαροσκοπικής χειρουργικής (Hand- Assisted Laparoscopic Surgery, HALS), κατά την οποία χρησιμοποιείται ένα μεγάλο κανάλι εργασίας με προσαρτημένη μία ειδική αποσπώμενη μεμβράνη γέλης, μέσα από την οποία μπορεί να διέλθει και το χέρι του χειρουργού, το οποίο διευκολύνει τους χειρισμούς στο έντερο σαφώς αποτελεσματικότερα από ότι τα λαπαροσκοπικά εργαλεία που μπορεί να μειονεκτούν λόγω εργονομίας. Στην πραγματικότητα, μετά το 2000 και, με τη συσσώρευση της απαραίτητης εμπειρίας από τους ειδικούς χειρουργούς παχέος εντέρου στη λαπαρσκοπική αντιμετώπιση της νόσου Crohn, τα ποσοστά μετατροπής της λαπαροσκοπικής σε «ανοικτή» έπεσαν στο 7-11%, ποσοστά που είναι ευνοϊκά συγκρίσιμα με τα αντίστοιχα της λαπαροσκοπικής χειρουργικής για εκκολπωματίτιδα (19,2%) και αυτά για τον καρκίνο του παχέος εντέρου (11-29%).
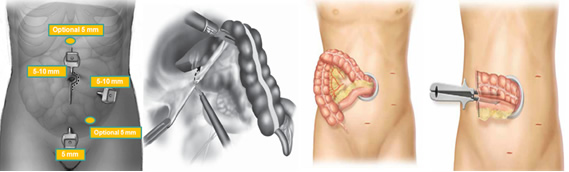
Λαπαροσκοπικά υποβοηθούμενη χειρουργική για ειλεοτυφλική νόσο Crohn: θέσεις τοποθέτησης των καναλιών εργασίας για τα λαπαροσκοπικά εργαλεία, λαπαροσκοπική κινητοποίηση του εντέρου, διεκβολή του χειρουργικού παρασκευάσματος από μικρή περιομφαλική τομή και διενέργεια εξωσωματικής αναστόμωσης
Η προσβολή του τελικού ειλεού είναι κοινό φαινόμενο στη νόσο Crohn (60% των ασθενών). Σοβαρές φλεγμονώδεις προσβολές της ειλεοτυφλικής περιοχής οδηγούν σε στενώσεις του τελικού ειλεού, οι οποίες και καταδικάζουν τους ασθενείς σε υποτροπιάζοντες αποφρακτικούς ειλεούς, πολλαπλές νοσηλείες, επεισόδια κοιλιακού πόνου με μετεωρισμό και δυσανεξία στη λήψη τροφής. Η ειλεοκολική εκτομή έχει ένδειξη στην αντιμετώπιση των ασθενών αυτών. Οι ασθενείς με χρόνια ινοστενωτική νόσο Crohn, ειδικά, μάλιστα, εάν αυτή η νόσος περιορίζεται στην ειλεοτυφλική περιοχή, αποτελούν τους ιδανικούς ασθενείς για την εφαρμογή της λαπαροσκοπικής προσέγγισης για την ειλεοκολεκτομή που θα χρειαστούν. Αυτή η σύσταση περιλαμβάνεται και στις επίσημες οδηγίες των κατευθυντήριων οδηγιών που έχουν συνταχτεί από τον Ευρωπαϊκό Οργανισμό για τη νόσο Crohn και την ελκώδη κολίτιδα (European Crohn’s and Colitis Organization), τη γνωστή ECCO. Σύμφωνα με αυτές η λαπαροσκοπική είναι η προτιμητέα προσπέλαση για τις περιπτώσεις αυτές, εφόσον διατίθεται η απαραίτητη εμπειρία και εξειδικευμένη χειρουργική ομάδα. Δύο τυχαιοποιημένες προοπτικές μελέτες από έγκριτα κέντρα της Ευρώπης και της Αμερικής, καθώς και μία σειρά μετα-αναλύσεων, όπου συμπεριελήφθησαν και πολλαπλές συγκριτικές μελέτες της λαπαρσοκοπικής έναντι της «ανοικτής» χειρουργικής, έχουν επιβεβαιώσει τα σαφή πλεονεκτήματα της λαπαροσκοπικής προσπέλασης, τουλάχιστον όσον αφορά τις περιπτώσεις της μεμονωμένης στενωτικής ειλεοτυφλικής νόσου Crohn. Στη τυχαιοποίημένη μελέτη που διενεργήθηκε στην Cleveland Clinic των Η.Π.Α. (Milsom και συν, Diseases of Colon and Rectum 2001), αν και δεν αναδείχθηκαν σημαντικές διαφορές στη διάρκεια της νοσηλείας, στην ανάγκη για αναλγητικά και στην ταχύτητα επιστροφής της εντερικής λειτουργίας ανάμεσα στη λαπαροσκοπική και στην «ανοικτή» χειρουργική σε ασθενείς με στενωτική, κατά κύριο λόγο, νόσο Crohn, οι ασθενείς που υποβλήθηκαν σε λαπαροσκοπική επέμβαση εμφάνισαν σημαντικά λιγότερες μετεγχειρητικές επιπλοκές, κυρίως ειλεούς και λοιμώξεις χειρουργικού τραύματος (p<0,05) και είχαν καλύτερη μετεγχειρητική αναπνευστική αποκατάσταση. Στην άλλη, μεταγενέστερη, τυχαιοποιημένη μελέτη που προέρχεται από το Ολλανδικό Amsterdam Academic Center, (Maartense και συν, Annals of Surgery 2006), αν και η διάρκεια του χειρουργείου για την ολοκλήρωση των λαπαροσκοπικών εκτομών ήταν σαφώς μεγαλύτερη έναντι των «ανοικτών», οι λαπροσκοπικές υπερτερούσαν όσον αφορά την παραμονή των ασθενών στο νοσοκομείο και στη μετεγχειρητική νοσηρότητα, αφού εμφάνισαν λιγότερες επιπλοκές (p<0,05). Πάντως στη μελέτη αυτή το κόστος του χειρουργείου ήταν μεγαλύτερο μετά από λαπαροσκοπικές επεμβάσεις. Το συνολικό κόστος, όμως, όπου ελήφθησαν υπόψιν και οι δαπάνες για τους ασθενείς στη διάρκεια των πρώτων 3 μηνών ήταν σημαντικά μεγαλύτερο μετά από τις «ανοικτές» εκτομές για τη νόσο Crohn, αφού οι ασθενείς αυτοί χρειάστηκαν είτε μεγαλύτερες είτε πολλαπλές νοσηλείες μετά το πρώτο χειρουργείο, παράμετροι που αυτόματα μεταφράζονται σε υψηλότερα κόστη για το σύστημα υγείας.
Για το συγκεκριμένο θέμα έχουν, έως τώρα, δημοσιευθεί 4 μετα-αναλύσεις, όπου έχουν συμπεριληφθεί όλες οι υπάρχουσες συγκριτικές μελέτες ανάμεσα στη λαπαρσοκοπική και στην «ανοικτή» προσπέλαση στη χειρουργική αντιμετώπιση της νόσου Crohn. Η τελευταία μετα-ανάλυση (Patel και συν, BMC Surgery 2013) συνηγορεί στο ότι η λαπαροσκοπική είναι καλύτερη στο όσον αφορά τη μικρότερη διάρκεια της νοσηλείας, την ελάττωση του φυσιολογικού μετεγχειρητικού ειλεού και, το πιο σημαντικό, τις λιγότερες μετεγχειρητικές επιπλοκές. Οι ελαττωμένες ελάσσονες και μείζονες μετεγχειρητικές επιπλοκές και η βραχύτερη νοσηλεία μετά από λαπαροσκοπικές επεμβάσεις για νόσο Crohn επιβεβαιώθηκαν και από την ανάλυση που έγινε από το παγκοσμίως γνωστό American College of Surgeons National Surgical Quality Improvement Program (NSQIP), το οποίο βασίστηκε σε καλά ενημερωμένη διατηρημένη βάση δεδομένων από 1917 ασθενείς που, από το 2005 έως το 2009, είχαν υποβληθεί σε ειλεοκολεκτομές, εκ των οποίων το 34% σε λαπαροσκοπικές εκτομές.
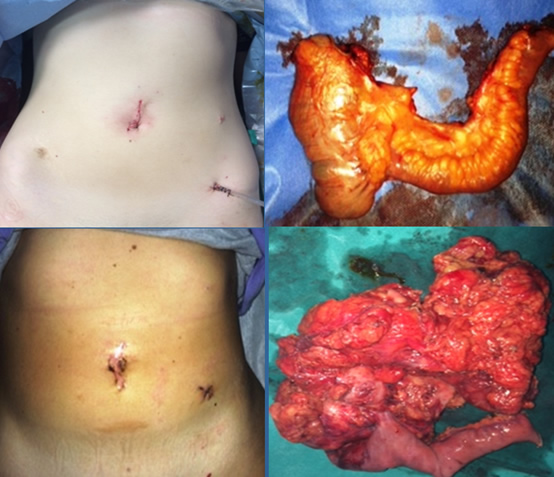
Άριστο μετεγχειρητικό αποτέλεσμα μετά από λαπαροσκοπικές ειλεοκολεκτομές και αφαίρεση των ευμεγέθων χειρουργικών παρασκευασμάτων επιπεπλεγμένης νόσου Crohn
(Από το προσωπικό αρχείο του Γ. Θεοδωρόπουλου)
Σε βάθος χρόνου η λαπαροσκοπική επέμβαση δυστυχώς δεν προφυλάσσει από τις υποτροπές, οι οποίες, όμως, είναι, γνωστό και πλήρως αποδεκτό, ότι είναι σύμφυτες με την ιδιαίτερη αυτή χρόνια νόσο. Αυτό αποδείχθηκε από τη μακροχρόνια παρακολούθηση των ασθενών που είχαν συμπεριληφθεί στις δύο τυχαιοποιημένες μελέτες που αναφέρθηκαν παραπάνω. Τα μακροπρόθεσμα αποτελέσματα των μελετών αυτών προήλθαν από την παρακολούθηση ασθενών έως και 8,5 έτη (Stocchi και συν, Surgery 2008 και Eshuis και συν, Diseases of Colon and Rectum 2008). Το εύρημα, όμως, που είναι και το πλέον σημαντικό, και προήλθε κυρίως από την πρώτη μελέτη, αυτή της Αμερικής, ήταν το ότι, ενώ δεν παρατηρήθηκαν σημαντικές διαφορές στα ποσοστά των χειρουργικών επιπλοκών ανάμεσα στη λαπαρσκοπική και στην «ανοικτή» προσπέλαση, οι αποφρακτικοί ειλεοί και η ανάγκη επανεισαγωγών και πολλαπλών επεμβάσεων ήταν σημαντικά πιο εμφανής μετά από τα «ανοικτά» χειρουργεία (p=0,006). Αυτή η σημαντική παρατήρηση ενισχύεται από τα αποτελέσματα μιας προηγούμενης συγκριτικής, αλλά μη τυχαιοποιημένης, μελέτης, που υποστήριξε ότι η συχνότητα των αποφρακτικών ειλεών κατά τη διάρκεια 5ετούς μετεγχειρητικής παρακολούθησης των ασθενών είναι πάνω από τριπλάσια μετά από «ανοικτή» συγκριτικά με τη λαπαροσκοπική προσέγγιση (35,4% έναντι 11,1%, p=0,02) (Berghamaschi και συν, Diseases of Colon and Rectum 2003). Αυτό βέβαια εξηγείται από το γεγονός ότι η λαπαροσκοπική προφυλάσσει σε σημαντικό βαθμό από τη δημιουργία ενδοκοιλιακών συμφύσεων, οι οποίες, με τη σειρά τους, πιθανά να οδηγήσουν σε αποφρακτικό ειλεό.
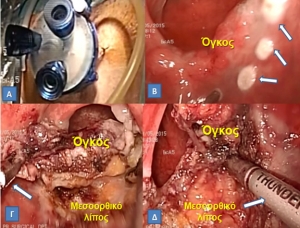
Αρκετές μελέτες από τη διεθνή βιβλιογραφία υποστηρίζουν ότι και, εκτός από την τυπικά στενωτική νόσο Crohn, όπου η λαπαροσκοπική προσπέλαση βρίσκει την άριστη εφαρμογή της, και σε ασθενείς με βαρειά, διατιτραίνουσα ή συριγγοποιό νόσο Crohn, όπου ανευρίσκονται φλεγμονώδεις μάζες, συνήθως με αποστήματα ανάμεσα στις έλικες του εντέρου, καθώς και συρίγγια του λεπτού εντέρου που επικοινωνούν με άλλα όργανα, όπως το παχύ έντερο ή την ουροδόχο κύστη, η λαπαροσκοπική μπορεί, πολλές φορές, να αποδειχθεί τεχνικά εφικτή και ασφαλής. Έτσι, μεταξύ άλλων, στην προοπτική Γαλλική μελέτη από τη γνωστή ομάδα του Panis, όπου από τους 124 ασθενείς που αντιμετωπίστηκαν λαπαροσκοπικά, οι 54 είχαν επιπλεγμένη διατιτραίνουσα ή/και υποτροπιάζουσα νόσο Crohn, μπορεί να φάνηκε ότι η λαπαροσκοπική αντιμετώπιση της διατιτραίνουσας νόσου είναι πιο δύσκολη, απαιτεί μεγαλύτερο χειρουργικό χρόνο, καθώς και καταλήγει πιο συχνά στη δημιουργία εκτρέπουσας στομίας, ωστόσο δεν διαφέρει σημαντικά, όσον αφορά στη διάρκεια της νοσηλείας και στις μετεγχειρητικές επιπλοκές, από την αντιμετώπιση των στενωτικών, λιγότερο επιπλεγμένων μορφών της νόσου.
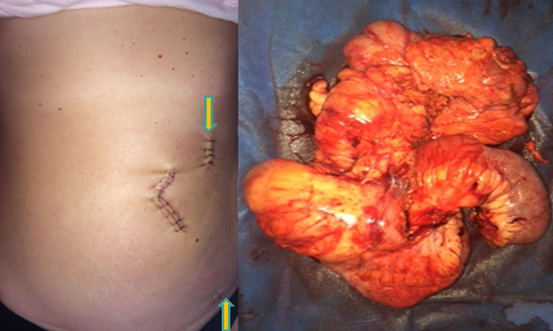
Η λαπαροσκοπική προσπέλαση μπορεί να εφαρμοστεί και σε διατιτραίνουσα ή συριγγοποιό νόσο Crohn
(Από το προσωπικό αρχείο του Γ. Θεοδωρόπουλου)
Οι πληροφορίες και τα επιστημονικά δεδομένα που αναφέρονται στο παραπάνω ενημερωτικό κείμενο έχουν παρουσιαστεί σε διαλέξεις και εισηγήσεις του Γ. Θεοδωρόπουλου, στα πλαίσια επιστημονικών συνεδρίων και ημερίδων, όπου συμμετείχε ως προσκεκλημένος ομιλητής:




- Τετάρτη, 30 Νοεμβρίου 2016
- Ειδικές Τεχνικές
H τεχνική TST-STARR στην αντιμετώπιση της αποφρακτικής δυσκοιλιότητας
Χειρουργική θεραπεία της δυσκοιλιότητας
Η χειρουργική θεραπεία αποτελεί το τελικό καταφύγιο για την αντιμετώπιση του ασθενούς με χρόνια δυσκοιλιότητα και μπορεί να αποτελέσει αποτελεσματικό ανακουφιστικό μέσο για αυστηρά επιλεγμένους ασθενείς. Η αναγνώριση του τύπου της δυσκοιλιότητας βασίζεται στα αποτελέσματα απεικονιστικών και λειτουργικών εξετάσεων, με πιο σημαντικές τη δοκιμασία διάβασης του παχέος εντέρου και την αφοδευσιογραφία, οι οποίες, αντίστοιχα, προσφέρουν σημαντικές πληροφορίες για τη λειτουργική συμπεριφορά του παχέος εντέρου και των μυών του πυελικού εδάφους. Η χειρουργική αφαίρεση εκτεταμένου τμήματος του παχέος εντέρου ενδείκνυται στην πιστοποιημένη απεικονιστικά με τη σχετική δοκιμασία, δυσκοιλιότητα βραδείας διάβασης ή αδράνεια του παχέος εντέρου. Την τελευταία δεκαετία ένδειξη εφαρμογής της χειρουργικής στη θεραπεία της χρόνιας δυσκοιλιότητας έχει αποκτήσει η αποφρακτικού τύπου δυσκοιλιότητα ή σύνδρομο αποφρακτικής δυσχεσίας, το οποίο όμως δεν οφείλεται σε λειτουργικά αίτια, όπως ο πρωκτισμός, η κάθοδος του πυελικού εδάφους και η παράδοξη σύσπαση του ηβοορθικού μυός, τα οποία και αντιμετωπίζονται με συντηρητικά μέσα.
Αν και ο ρόλος της χειρουργικής αποκατάστασης της αποφρακτικής δυσκοιλιότητας παρέμενε μάλλον περιορισμένος, δύο συχνά συνυπάρχουσες ανατομικές βλάβες τοποθετούν την ασθενή στην ομάδα αυτών που θα μπορούσαν να επωφεληθούν από τη χειρουργική διόρθωση τους:
- Η παρουσία εσωτερικής βλεννογονικής πρόπτωσης, δηλαδή ενός ορθοπρωκτικού εγκολεασμού με τη μερικού πάχους αναδίπλωση του ορθού να εισέρχεται εντός του πρωκτικού αυλού στην εξέταση της αφοδευσιογραφίας.
- Η ανάδειξη ορθοκήλης, δηλαδή πρόπτωσης του ορθού διά του κόλπου κατά την αφόδευση, λόγω της εξασθένησης του ορθοκολπικού διαφράγματος με την αύξηση της ηλικίας και τις πολλαπλές κυήσεις.
Δεν είναι απόλυτα διευκρινισμένο εάν η εσωτερική πρόπτωση και η ορθοκήλη, ως διακριτές ανατομικές ανωμαλίες, είναι αυτές που οδηγούν στην εμφάνιση της αποφρακτικής δυσκοιλιότητας ή εάν μία υποκείμενη λειτουργική διαταραχή του πυελικού εδάφους οδηγεί στη δυσκοιλιότητα και, δευτερευόντως, λόγω των δυσλειτουργικών συμπτωμάτων της ασθενούς, όπως η χρόνια προσπάθεια στην αφόδευση, στην εμφάνιση της πρόπτωσης και της ορθοκήλης, οι οποίες επιτείνουν το λειτουργικό πρόβλημα δρώντας αποφρακτικά κατά την αφόδευση. Συνεπώς η ανατομική βλάβη μπορεί απλά να αποτελεί την «κορυφή του παγόβουνου» σε μια γενικότερη δυσλειτουργία του πυελικού εδάφους. Έτσι ή αλλιώς, η άρση του αποφρακτικού φαινομένου, είτε αυτό είναι το αίτιο είτε είναι το αποτέλεσμα της δυσκοιλιότητας, λογικά θα βοηθούσε την ομάδα αυτών των ασθενών.
Το σύνδρομο της αποφρακτικής δυσκοιλιότητας (Obstructed Defecation Syndrome, ODS) χαρακτηρίζεται από συγκεκριμένη συμπτωματολογία, που περιλαμβάνει την έντονη προσπάθεια στην αφόδευση τουλάχιστον στο 25% των κενώσεων, την ανάγκη για δακτυλικούς χειρισμούς από το ορθό ή τον κόλπο για τη διευκόλυνση της κένωσης, το αίσθημα της ατελούς κένωσης, την υπερκατανάλωση καθαρτικών και τη συχνή χρήση κλυσμάτων προκειμένου την επίτευξη της κένωσης του ορθού από τα κόπρανα. Το σύνδρομο αυτό συμπληρώνεται από την κλινική ανεύρεση ορθοκήλης και εσωτερικής πρόπτωσης κατά την ψηλάφηση και την πρωκτοσκόπηση της ασθενούς, ευρήματα τα οποία πρέπει να επιβεβαιώνονται και απεικονιστικά με την εξέταση της αφοδευσιογραφίας. Οι πρώτες και, παραδοσιακά, οι μοναδικές θεραπευτικές επιλογές συνίστανται στην αύξηση των φυτικών ινών στη δίαιτα, στη χορήγηση υπακτικών και στη βιοανάδραση. Από το 2004, οπότε και τα πρώτα θετικά αποτελέσματα από την εφαρμογή της μεθόδου δημοσιεύτηκαν, ξεκίνησε να διαδίδεται και να γίνεται δημοφιλής η τεχνική STARR (Stapled Transanal Resection of the Rectum), δηλαδή η εκτομή και επανασυρραφή του πλεονάζοντος προπίπτοντος τοιχώματος του ορθού με τη χρήση ειδικών κυκλικών συρραπτικών-αναστομωτήρων.
Η τεχνική STARR
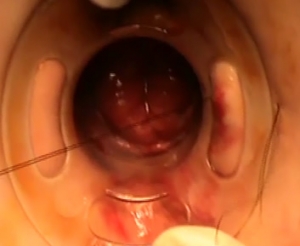
Η τεχνική STARR βασίζεται στην τεχνική αιμορροϊδοπηξίας με το κυκλικό συρραπτικό-αναστομωτήρα (stapler), που περιγράφηκε από τον Longo και συντομογραφικά είναι γνωστή και ως τεχνική PPH (Procedure for Prolapsed Hemorrhoids, τεχνική για προπίπτουσες αιμορροΐδες). Στην «κλασσική» STARR χρησιμοποιούνται 2 συρραπτικά PPH 01 (Johnson & Johnson; New Brunswick, New Jersey, USA) για την αφαίρεση της πρόσθιας και της οπίσθιας πρόπτωσης αντίστοιχα, προκειμένου να επιτευχθεί μία διαπρωκτική περιμετρική εκτομή του ορθού. Αυτή η διαδικασία καταργεί και τις συνυπάρχουσες ανατομικές αλλοιώσεις, δηλαδή την ορθοκήλη, τον ενδοπρωκτικό εγκολεασμό και τη βλεννογονική πρόπτωση. Πρόσφατα δημοσιεύθηκαν τα αποτελέσματα από την Ευρωπαϊκή τράπεζα καταγραφής (European Registry), που περιελάμβανε 1456 ασθενείς που αντιμετωπίστηκαν με την τεχνική STARR. Υπήρξε σημαντική βελτίωση της ποιότητας ζωής και ύφεση των συμπτωμάτων των ασθενών. Παρατηρήθηκαν, ωστόσο, επιλοκές, αλλά και υποτροπές από την εφαρμογή της μεθόδου. Οι πιο συχνές μετεγχειρητικές επιπλοκές ήταν το απρόσμενο μετεγχειρητικό πρωκτικό άλγος (8%), η επίσχεση ούρων (7%), η αιμορραγία (4,5%), επιπλοκές από τη γραμμή της αναστόμωσης (3,2%) και η πυελική σήψη (1,4%). Επίσης, κάποιοι από τους ασθενείς παρέμειναν με την ορθοκήλη ή είχαν υπολειπόμενη πρόπτωση και μετά την εφαρμογή της STARR. Πρόσφατα η STARR τροποποιήθηκε με την ανάπτυξη ενός επαναφορτιζόμενου εγκαρσίου συρραπτικού τύπου Contour (TranStar; Johnson & Johnson, New Brunswick, New Jersey, USA), με στόχο την εκτομή του προπίπτοντος βλεννογόνου σε μεγαλύτερο εύρος, εφόσον αυτό απαιτείται.
Η τεχνική TST-STARR
Οι βασικές αδυναμίες της STARR σχετίζονται με τη συχνότητα των υποτροπών μετά την εφαρμογή της και με κάποιες, μερικές φορές σοβαρές επιπλοκές. Με το σκεπτικό ότι μία μεγαλύτερου εύρους εκτομή και μία βελτιωμένη τεχνολογία του κυκλικού συρραπτικού θα βοηθούσε στην ελάττωση των επιπλοκών και των υποτροπών, η ανάγκη για την εξέλιξη του εξοπλισμού που χρησιμοποιείται φάνηκε να καθίσταται απαραίτητη. Η τεχνολογική πρόοδος οδήγησε στη δημιουργία ενός εξειδικευμένου κυκλικού συρραπτικού για την εκτέλεση μιας τροποποιημένης STARR, του TST STARR Plus stapler (Touchstone International Medical Science Co., Ltd, Suzhou, China). Η τροποποιημένη τεχνική STARR φέρεται με το όνομα TST(Tissue Selecting Technique)-STARR, διότι επιτρέπει τη ρυθμιζόμενη, ανάλογα με το πάχος του προπίπτοντος βλεννογόνου, «εξατομικευμένη» διαπρωκτική εκτομή του ορθού. Η δυνατότητα που προσφέρει για τον έλεγχο και την προσαρμογή υπό άμεση όραση της ποσότητας του προπίπτοντος ορθικού βλεννογόνου, την οποία υποδέχεται και εγκλωβίζει εντός του κυτίου του το εργαλείο, αυξάνει σημαντικά την ασφάλεια και την αποτελεσματικότητα της μεθόδου TST-STARR. Στην κατασκευή του εργαλείου αυτού, όπως και στα πιο μοντέρνα συρραπτικά σύγχρονης τεχνολογίας, έχουν ληφθεί υπόψη οι σημαντικές παράμετροι που καθιστούν το συρραπτικό απόλυτα ασφαλές και ικανό να ελαχιστοποιήσει τις τυχόν επιπλοκές μετά την πυροδότησή του: το πάχος του ιστού που εγκλωβίζει, το βαθμό της συμπίεσης που ασκεί και το μέγεθος και το σχήμα των αγκτήρων (staples) που διαθέτει (τα staples πρέπει να έχουν μετά το κλείσιμό τους «πραγματικό σχήμα» Β). Αυτά τα «τεχνολογικά πλεονεκτήματα» προφυλάσσουν από τις μετεγχειρητικές αιμορραγίες από τη γραμμή των staples, ενώ η αντικατάσταση της «τυφλής» σύγκλεισης του εργαλείου στην «κλασσική» STARR, από την, υπό άμεση όραση, ελεγχόμενη, προσαρμοζόμενη αναλόγως του πάχους του ιστού, σύγκλειση του στην TST-STARR οδηγεί στην πρόληψη της αναστομωτικής «αποτυχίας» και των επαγόμενων από αυτή σηπτικών πυελικών επιπλοκών. Επίσης, η κυκλοτερής εφ’ άπαξ εκτομή του προπίπτοντα βλεννογόνου προσφέρει τεχνική ανωτερότητα και αξιοπιστία σε σχέση με την ανάγκη 2 πυροδοτήσεων στην «κλασσική» STARR.
Tα τεχνικά βήματα της TST-STARR (Από το προσωπικό αρχείο του Γ. Θεοδωρόπουλου)
Βίντεο της τεχνικής περιλαμβάνεται στην ενότητα "Βίντεο" της ιστοσελίδας
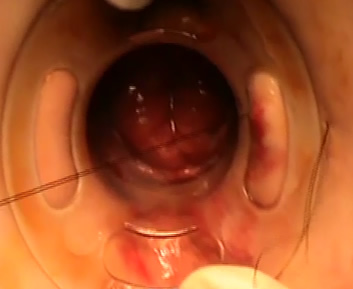
Με τον ασθενή σε γυναικολογική θέση και μετά την εφαρμογή περιπρωκτικού block με Xylocaine, εισάγεται ο ειδικός, διάφανος κυκλοτερής πρωκτοδιαστολέας
Τοποθετούνται 8 τριπλές ραφές έλξης προσθίως, οπισθίως και πλαγίως συλλαμβάνοντας περιμετρικά το προπίπτον τμήμα του ορθού
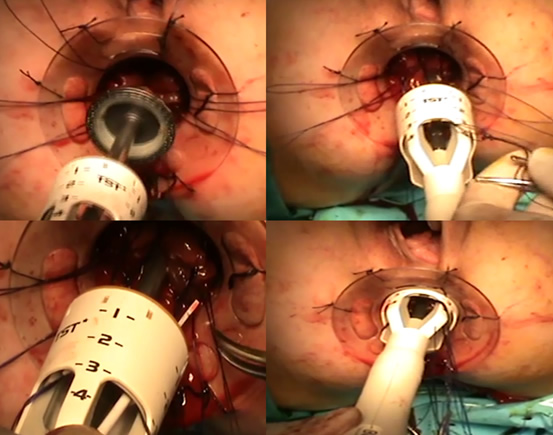
Ο ειδικά σχεδιασμένος κυκλικός αναστομωτήρας ΤSΤ-36 φέρει ευρύ χώρο υποδοχής για τον προπίπτοντα ιστό, ο οποίος και εγκλωβίζεται εντός του μετά τη συμπλησίαση του στυλεού με την κεφαλή του αναστομωτήρα
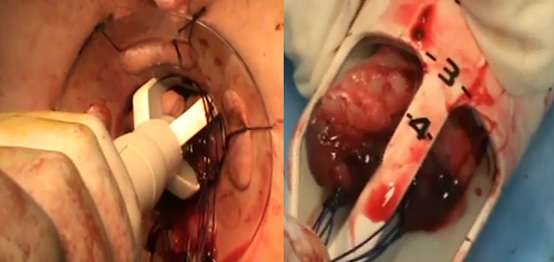
Μετά την πυροδότηση του, ο προπίπτον βλεννογόνος του ορθού αφαιρείται και ελέγχεται η κυκλοτερής γραμμή συρραφής για εύκολα ελεγχόμενες με απορροφήσιμα ράμματα αιμορραγίες
H τεχνική παρουσιάστηκε στο 30ο Πανελλήνιο Χειρουργικό Συνέδριο και Χειρουργικό Φόρουμ (Θεσσαλονίκη 9-12/11/2016)

- Κυριακή, 27 Νοεμβρίου 2016
- Ειδικές Τεχνικές
ΤΑΜΙS: Η εξειδικευμένη ελάχιστα επεμβατική προσπέλαση για τη διαπρωκτική αφαίρεση των νεοπλασμάτων του ορθού
Από τη ριζική στην τοπική χειρουργική εκτομή του καρκίνου του ορθού
Στη σύγχρονη αρένα της καθιέρωσης των «ελάχιστα επεμβατικών» μεθόδων, ή αλλοιώς, των χειρουργικών τεχνικών που διεξάγονται με το μικρότερο δυνατό τραύμα, και της συνεχούς προσφοράς μοντέρνων χειρουργικών επιλογών που απορρέουν από την τεχνολογική εξέλιξη, παρατηρείται σημαντική πρόοδος, αλλά και αλλαγή καθιερωμένων τακτικών στον τρόπο που αντιμετωπίζεται χειρουργικά ένα νεόπλασμα του ορθού. Αμετάβλητη, ωστόσο, παραμένει η βασική χειρουργική αρχή της αναγκαιότητας εκρίζωσης της πρωτοπαθούς αλλοίωσης στο ορθό, είτε πρόκειται για έναν καλοήθη πολύποδα είτε για έναν κακοήθη όγκο. Αν και οι «ανοικτές» ή λαπαροσκοπικές διακοιλιακές ριζικές επεμβάσεις, που πρέπει να περιλαμβάνουν υποχρεωτικά την ολική αφαίρεση του μεσοορθού γύρω από το ορθό για τη βέλτιστη ογκολογική κάθαρση αποτελούν την πλέον ενδεδειγμένη χειρουργική τακτική, οι «ορθοσωστικές» τοπικές εκτομές νεοπλασμάτων με διαπρωκτική προσπέλαση και, χωρίς την ανάγκη εισόδου στην κοιλιά, έχουν γίνει ιδιαίτερα δημοφιλείς, λόγω της χαμηλής νοσηρότητας τους, της διατήρησης ως επί το πλείστον αναλλοίωτης της ποιότητας ζωής των ασθενών και της προστασίας που προσφέρουν στην αποφυγή των λειτουργικών διαταραχών της αφόδευσης και της ουρογεννετήσιας λειτουργίας, που μπορεί να συνοδεύουν τις ριζικές επεμβάσεις της χαμηλής πρόσθιας και της κοιλιοπερινεϊκής εκτομής για τον καρκίνο του ορθού. Η επιλογή της τοπικής εκτομής από τον ειδικό χειρουργό, πρέπει να ακολουθεί την προσεκτική αξιολόγηση του ασθενούς, την επιλογή των κακοήθων νεοπλασμάτων με «ευνοϊκά» ιστολογικά χαρακτηριστικά (μέσης ή καλής διαφοροποίησης, με διήθηση έως τον υποβλεννογόνιο χιτώνα- σταδίου Τ1, χωρίς λεμφαγγειακή ή αγγειακή διηθηση), ώστε να είναι υποψήφια για μη ριζική τοπική εκτομή και την πλήρη και λεπτομερή ενημέρωση του ασθενούς που επιθυμεί μία τέτοια προσπέλαση, η οποία αν και ελκυστική, δεν παύει να έχει σημαντικές ογκολογικές ανεπάρκειες, αφού δεν συνοδεύεται με τον «παραδοσιακό» λεμφαδενικό καθαρισμό.
Μέσα στα τελευταία 30 χρόνια, παρατηρήθηκε μία σταθερή εξέλιξη στις δαιπρωκτικές τοπικές εκτομές των νεοπλασμάτων του ορθού. Ξεκίνησε με την παραδοσιακή «συμβατική» διαπρωκτική τοπική εκτομή του Parks, τη δεκαετία του 1970 και συνέχισε με την επαναστατική εισαγωγή της πλέον εξελιγμένης, αλλά σύμπλοκης και τεχνικά δυσχερούς διαπρωκτικής ενδοσκοπικής μικροχειρουργικής (Transanal Endoscopic Microsurgery, TEM). Η διαπρωκτική ελάχιστα επεμβατική χειρουργική (Transanal Minimally Invasive Surgery, TAMIS) πρόσφατα προσαρτήθηκε στη χειρουργική καλοήθων και αρχόμενων κακοήθων νεοπλασμάτων του μέσου και κατώτερου ορθού και έγινε αμέσως αποδεκτή, ως πιο προσβάσιμη και πλέον διαχειρίσιμη από τους ειδικούς χειρουργούς παχέος εντέρου και πρωκτού. Αποτελεί εξέλιξη της λαπαροσκοπικών τεχνικών δια μιας οπής (single-port), της παραδοσιακής συμβατικής διαπρωκτικής τοπικής εκτομής και της για πολλά χρόνια δοκιμασμένης, αλλά ποτέ, ευρέως διαδεδομένης, ΤΕΜ.
Ανεπάρκειες των διαπρωκτικών τοπικών εκτομών πριν την TAMIS
Η παραδοσιακή διαπρωκτική εκτομή υπό άμεση όραση, αν και επαρκής στην αντιμετώπιση καλοήθων νεοπλασμάτων του κατώτερου ορθού, όπως των λαχνωτών αδενωμάτων του κατώτερου ορθού, παρουσιάζει περιορισμούς στην επάρκειά της σε νεοπλάσματα που βρίσκονται υψηλότερα από τα τελευταία εκατοστά του ορθού, λόγω της δυσκολίας διαπρωκτικής προσέγγισής τους μέσα από το στενό ορθοπρωκτικό κανάλι, πολύ δε περισσότερο στην αντιμετώπιση των πρώϊμων καρκίνων του ορθού. Η οπτική στο χειρουργικό πεδίο που προσφέρει η διαπρωκτική εκτομή και η ακρίβεια στη χειρουργική παρασκευή κάθε άλλο παρά ιδεώδεις θα μπορούσαν να χαρακτηριστούν και αυτό μπορεί να επηρεάσει την ποιότητα της ογκολογικής εκτομής. Τα ποσοστά θετικών ιστολογικών ορίων ξεπερνούσε το 10% ακόμη και σε έμπειρα χέρια ενώ η πιθανότητα κατάτμησης του παρασκευάσματος ήταν υψηλή. Το αποτέλεσμα ήταν η διαπρωκτική να εμφάνιζε μεγαλύτερα ποσοστά τοπικής υποτροπής και χειρότερα ογκολογικά αποτελέσματα σε σύγκριση με τη διαοιλιακή ολική μεσοορθική εκτομή.
Με σκοπό να διευθετήσει τους τεχνικούς περιορισμούς της διαπρωκτικής τοπικής εκτομής και να βελτιώσει την ογκολογική επάρκεια της, στις αρχές της δεκαετίας του 1980, ο G. Buess εισήγαγε την ΤΕΜ, η οποία ήταν μία προηγμένη βιντεο-ενδοσκοπική ελάχιστα επεμβατική μέθοδος για διαπρωκτική εκτομή. Η ΤΕΜ βασίζεται στη χρήση τροποποιημένων ενδοσκοπικών εργαλείων, ενός ευρέος αυλού, 4 εκατοστών σε διάμετρο, άκαμπτου πρωκτοσκοπίου και εξειδικευμένου, «αφοσιωμένου» για χρήση μόνο στην ΤΕΜ, εξοπλισμού και προσφέρει τη δυνατότητα πρόσβασης ψηλά στο ορθό, έως και την ανώτερη μοίρα του. Αρκετές μελέτες εστίασαν στη σύγκριση της ΤΕΜ με την κλασσική διαπρωκτική εκτομή και η ΤΕΜ αποδείχθηκε σαφώς καταλληλότερη και ογκολογικά ασφαλέστερη, αφού πέτυχε υψηλότερα ποσοστά αρνητικών ιστολογικών ορίων στα αφαιρεθέντα με ΤΕΜ παρασκευάσματα και σχετίστηκε με μικρότερη πιθανότητα κατάτμησης του παρασκευάσματος και υποτροπής των νεοπλασματικών αλλοιώσεων. Αυτή η ανωτερότητα της ΤΕΜ οφείλεται στην καλύτερη όραση που προσφέρει, αφού η εκτομή του όγκου γίνεται υπό ενδοσκοπική όραση στο ευρύ πεδίο που διαμορφώνεται από την εμφύσηση διοξειδίου του άνθρακα εντός του ορθού («πνευμοορθό»), γεγονός που διευκολύνει τους ακριβείς χειρισμούς των εργαλείων, όπως, εξάλλου συμβαίνει και με τη δημιουργία πνευμοπεριτοναίου στη λαπαροσκοπική χειρουργική. Ένας σημαντικός περιορισμός της ΤΕΜ αναγνωρίζεται στο ότι το πρωκτοσκόπιο έχει σχεδιαστεί έτσι ώστε να «λειτουργεί» από «πάνω προς τα κάτω». Έτσι η βλάβη του ορθού που πρέπει να αφαιρεθεί πρέπει να «προσανατολίζεται» προς το πάτωμα, με συνέπεια η τοποθέτηση του ασθενούς να χρειάζεται να τροποποιείται αναλόγως της εντόπισης του νεοπλάσματος. Αυτό απαιτεί και χειρουργικά τραπέζια τα οποία έχουν προδιαγραφές για την υποδοχή συγκεκριμένων θέσεων του ασθενούς, όπως για παράδειγμα η πρόσθια εντόπιση του όγκου απαιτεί τον ασθενή σε πρηνή θέση με τα πόδια ανοιχτά, ή ιδιαίτερα στηρίγματα και πολύ χρόνο προετοιμασίας τους ασθενούς στην πλάγια τοποθέτησή του. Άλλοι περιορισμοί της ΤΕΜ σχετίζονται με το όχι ευκαταφρόνητο κόστος του ειδικού εξοπλισμού, αλλά κυρίως με την οξεία και μακρά καμπύλη εκμάθησης της μεθόδου, στοιχεία που παρεμπόδισαν την ευρεία και ταχεία αποδοχή της, ακόμη και από εξειδικευμένες ομάδες χειρουργών παχέος εντέρου και πρωκτού.
Τα πλεονεκτήματα της ΤΑΜΙS
Προκειμένου να ανταπεξέλθουν των περιορισμών που για χρόνια συνόδευε τη χρήση της ΤΕΜ, το 2009, οι Atallah, Albert και Larach από τη Florida, USA,ανέπτυξαν μία νέα υβριδική μεταξύ της ΤΕΜ και των λαπαροσκοπικών τεχνικών «δια μίας οπής» (“single-port”) μέθοδο, την TAMIS. Στην TAMIS χρησιμοποιείται ένα, σχετικά απλό στο σχεδιασμό του, μίας χρήσης, εύκαμπτο διαπρωκτικό κανάλι εργασίας, το οποίο μπορεί να υποδεχθεί άλλα μικρότερα κανάλια, μέσα από τα οποία χρησιμοποιούνται συμβατικά λαπαροσκοπικά εργαλεία, ενώ η δημιουργία πνευμοορθού επιτυγχάνεται με τη χρήση ενός κοινού εμφυσητή διοξειδίου του άνθρακα, που χρησιμοπιείται σε οποιαδήποτε λαπαροσκοπική επέμβαση. Αν και τα βήματα της ΤΑΜΙS δεν διαφέρουν από την ΤΕΜ, η TAMIS προσφέρει τη σημαντική δυνατότητα στο χειρουργό να λειτουργήσει σε όλα τα τεταρτημόρια του ορθού, χωρίς περιορισμούς, έχοντας τον ασθενή σε απλή θέση λιθοτομής. Αμέσως μετά την εισαγωγή της πυροδοτήθηκε έντονο ενδιαφέρον από τους ειδικούς χειρουργούς, οι οποίοι παγκοσμίως υιοθέτησαν την εφαρμογή της TAMIS, λόγω της εργονομικά ανώτερης, εύκαμπτης πλατφόρμας της TAMIS, της μη ανάγκης χρήσης των ειδικά σχεδιασμένων εργαλείων της ΤΕΜ, της ευκολίας εκμάθησης της συγκριτικά με την ΤΕΜ και του σαφώς χαμηλότερου κόστους της TAMIS, που δεν απαιτεί την επένδυση αγοράς του ακριβού εξοπλισμού της ΤΕΜ. Το κανάλι εργασίας της TAMIS έχει μικρότερο μήκος από την ΤΕΜ και αυτό, πέρα από το καθιστά καταλληλότερο για την αφαίρεση όγκων που βρίσκονται χαμηλά στο ορθό, προσφέρει και αυξημένη «γωνία εργασίας», αποφεύγοντας τη «σύγκρουση» των εργαλείων της ΤΕΜ. Επιπρόσθετα η TAMIS μπορεί να είναι λιγότερο τραυματική για το σφιγκτήρα, λόγω της μαλακής και ελαστικής σύστασης του καναλιού εργασίας της, συγκριτικά με το άκαμπτο, «τραυματικό» πρωκτοσκόπιο της ΤΕΜ. Τέλος, λόγω της διενέργειας της TAMIS γενικά με τον ασθενή σε θέση λιθοτομής, δηλαδή ύπτια γυναικολογική θέση, είναι εύκολη η μετατροπή της σε μία «ανοικτή» διακοιλιακή επέμβαση εάν παραστεί η ανάγκη κατά τη διάρκεια του χειρουργείου.

Το κανάλι πρόσβασης της GelPOINT® Path TRANSANAL ACCESS PLATFORM (Applied Medical)
(www.appliedmedical.com)
H εμπειρία από την εφαρμογή της TAMIS έχει σταδιακά συσσωρευτεί και σε μία πρόσφατη ανασκόπηση 35 μελετών οι Martin-Perez και συν ανέφεραν ότι συνολικά η θετικότητα των ιστολογικών ορίων ήταν 4,36% και η συχνότητα κατάτμησης του παρασκευάσματος 4,1%. Ο μέσος χρόνος του χειρουργείου ήταν 76 λεπτά και η απώλεια αίματος ελάχιστη. Μόνο το 2,3% των εκτομών δεν μπόρεσε να ολοκληρωθεί με TAMIS και χρειάστηκε τη μετατροπή της σε κλασσική διαπρωκτική εκτομή ή διακοιλιακή λαπαροσκοπική επέμβαση.
Περιγραφή της τεχνικής
Με το ασθενή σε γυναικολογική θέση λιθοτομής και τους μηρούς σε κάμψη >900, εισάγεται διαπρωκτικά και συγκρατείται ύπερθεν του ανελκτήρα το κανάλι πρόσβασης της GelPOINT® Path TRANSANAL ACCESS PLATFORM (Applied Medical). Τρία μικρά trocars 10mm εισάγονται στο πώμα γέλης που προσαρτάται στο κανάλι πρόσβασης. Ακολουθεί εμφύσηση πνευμοορθού 15-20mmHg. Tα όρια εκτομής σημειώνονται στον ορθικό βλεννογόνο πέριξ της βλάβης με μονοπολική διαθερμία. Η εκτομή ξεκινά από το άπω όριο σε όλο το πάχος έως και το μεσοορθικό λίπος και διευκολύνεται από τη χρήση ενέργειας διατομής-αιμοσυγκόλλησης για ελαχιστοποίηση της αιμορραγίας από τον υποβλεννογόνιο. Το παρασκεύασμα συλλαμβάνεται και ανασηκώνεται. Ολοκληρώνεται η κινητοποίηση από τα πλάγια και αφαιρείται μετά την τελική διατομή του κατά το εγγύς όριο. Η αφαίρεση είναι ολικού πάχους και συναφαιρείται τμήμα του μεσοορθικού λίπους. Το έλλειμμα που απομένει μετά την απομάκρυνση του παρασκευάσματος συγκλείεται με συνεχές ράμμα τύπου V-lock.
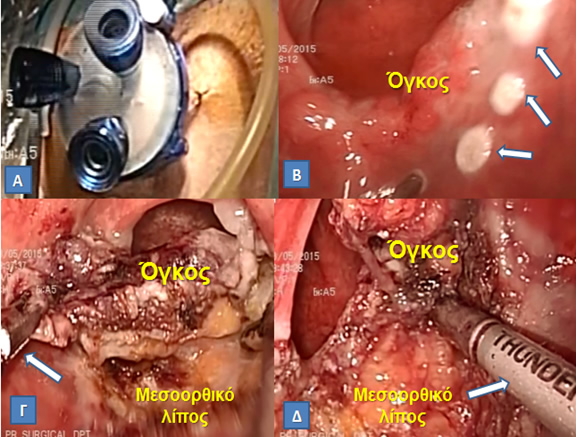
Η τεχνική της TAMIS
(Aπό το προσωπικό αρχείο του Γ. Θεοδωρόπουλου)
Βίντεο της τεχνικής περιλαμβάνεται στην ενότητα "Βίντεο" της ιστοσελίδας
H τεχνική παρουσιάστηκε στο 35ο Πανελλήνιο Συνέδριο Γαστρεντερολογίας (Καλαμάτα, 8-11/10/2015, στο International Congress of the European Association for Endoscopic Surgery (E.A.E.S.) (Αmsterdam, The Netherlands, 15 – 18/6/2016) και στο 30ο Πανελλήνιο Χειρουργικό Συνέδριο και Χειρουργικό Φόρουμ (Θεσσαλονίκη 9-12/11/2016)


Διαβάστε περισσότερα...
- Κυριακή, 27 Νοεμβρίου 2016
- Ειδικές Τεχνικές
Ο δερματικός κρημνός πλεονεκτεί στην αντιμετώπιση της ραγάδας του πρωκτού
Στόχος της θεραπείας της ραγάδας του πρωκτού
Η ραγάδα είναι μία κοινή παθολογία που προσβάλει τον πρωκτό. Εμφανίζεται ως μία σχισμοειδής «πληγή» στο πρωκτόδερμα. Μοιάζει με εξέλκωση, το έδαφος της οποίας είναι ο έσω σφιγκτήρας, απογυμνωμένος από το πρωκτόδερμα που τον επικαλύπτει φυσιολογικά. Οφείλεται συνήθως σε βίαια διάταση του πρωκτικού αυλού και σε τραυματισμό του πρωκτού από ογκώδη, σκληρά κόπρανα ή και σε διάρροιες, συχνά στο έδαφος ενός υπερτονικού σφιγκτήρα. Ο προκαλούμενος πόνος, λόγω της επαφής των κοπράνων με τον αποκαλυπτόμενο, πια, έσω σφιγκτήρα, επιτείνει περαιτέρω το σπασμό του σφιγκτήρα και, συνακόλουθα, τη δυσκοιλιότητα που, συνήθως συνυπάρχει («φαύλος κύκλος» της ραγάδας). Στην οξεία εμφάνισή της αρκεί η συντηρητική αγωγή με υπακτικά και μαλακτικά κοπράνων, εδρόλουτρα με χλιαρό νερό (για ανακούφιση του σπασμού του σφιγκτήρα) και τοπικές αλοιφές με ξυλοκαϊνη ή νιτρογλυκερίνη 0,2% (εμπορικό όνομα: Rectogesic). Λόγω του σπασμού του σφιγκτήρα και του κυκλικού σχήματος του πρωκτικού ανοίγματος η ραγάδα, πολλές φορές, δεν ακολουθεί τη φυσιολογική διαδικασία της επούλωσης, όπως συμβαίνει με άλλες «πληγές» στα υπόλοιπα σημεία του ανθρώπινου δέρματος.
Παραμονή της ραγάδας πέραν του 1 μήνα συνιστά τη χρόνια ραγάδα, η οποία έχει συνήθως σαν χαρακτηριστικά της μία υπερτροφική θηλή εγγύς, προς τον ορθικό βλεννογόνο, η οποία συγχέεται με αιμορροϊδικό όζο ή και πολύποδα, και ένα συνοδό δερματικό ράκος άπω, προς το περιπρωκτικό δέρμα, τα οποία είναι αποτέλεσμα της προσπάθειας επούλωσης από το βλεννογόνο και το δέρμα, αντίστοιχα. Ο εκτεθειμένος, υπερπλαστικός από το χρόνιο ερεθισμό, έσω σφιγκτήρας, η στένωση του πρωκτού και η παρουσία μικρού συριγγίου που ξεκινά από τη θεση της ραγάδας συνιστούν επιπρόσθετα ευρήματα σε μία χρόνια, παραμελημένη ραγάδα του πρωκτού. Έτσι η χρόνια ραγάδα μπορεί να θεωρηθεί ως μία χρόνια μη επουλούμενη, εξελκωμένη ουλή.
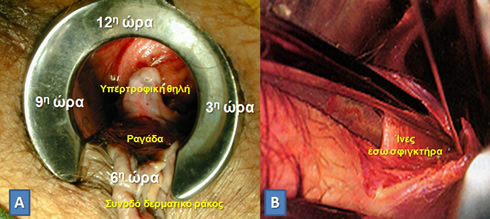
Α. Χρόνια ραγάδα πρωκτού. Β. Πλαγία έσω σφιγκτηροτομή
Βάσει της αιτιοπαθογένειας της διαιώνισης της παρουσίας της ραγάδας μετά τη δημιουργία της, στην οποία κεντρικό ρόλο παίζει η υπερτονία του έσω σφιγκτήρα, η θεραπεία, συντηρητική ή χειρουργική, στοχεύει «παραδοσιακά» στη λύση του σπασμού του σφιγκτήρα. Αυτό το σκοπό τείνουν να επιτύχουν οι αλοιφές που περιέχουν μονοξείδιο του αζώτου (NO), όπως η νιτρογλυκερίνη, το οποίο έχει μυοχαλαρωτική δράση στον έσω σφιγκτήρα. Τέτοιες τοπικώς δρώσες αλοιφές απορροφούνται σε ένα βαθμό και οδηγούν σε κεφαλαλγία σε ένα, όχι ευκαταφρόνητο ποσοστό των ασθενών που τις χρησιμοποιούν, γεγονός που οδηγεί στην εγκατάλειψη της θεραπείας εκ μέρους τους. Η παρέμβαση των χειρουργών, επίσης, στόχευε και εξακολουθεί ουσιαστικά να στοχεύει σε «χαλάρωση» του έσω σφιγκτήρα. Η «απαρχαιωμένη» πια και, αποδεδειγμένα ιδιαίτερα επικίνδυνη τεχνική των διαστολών του πρωκτού με τα δάκτυλα του χειρουργού, που αποσκοπούσε στη μαζική, άναρχη και ανεξέλεγκτη λύση του σφιγκτηριακού σπασμού έχει προ πολλού εγκαταλειφθεί και καταδικάζεται συλλήβδην από όλες τις σοβαρές ομάδες και εταιρείες χειρουργών παχέος εντέρου και πρωκτού. Ο κίνδυνος σοβαρών επιπλοκών από την εφαρμογή της τεχνικής αυτής (γνωστής και ως τεχνικής Lord από τον εμπνευστή της δεκαετίες πριν), όπως ακράτεια κοπράνων, αιματώματα και σοβαροί τραυματισμοί του ορθοπρωκτικού σωλήνα είναι υπαρκτός.
Η πλαγία έσω σφιγκτηροτομή, δηλαδή η ελεγχόμενη, υπό άμεση όραση, επιμήκης διατομή του έσω σφιγκτήρα κατά την 3η ώρα για τη λύση του σπασμού του και τη διευκόλυνση της επούλωσης της ραγάδας, αντικατέστησε τις διαστολές και αποτέλεσε την πλέον χρησιμοποιούμενη, δοκιμασμένη μέσα στα χρόνια για τα καλά της αποτελέσματα τεχνική αντιμετώπισης της ραγάδας. Στις κατευθυντήριες οδηγίες σημαντικών διεθνών εταιρειών χειρουργών παχέος εντέρου και πρωκτού η πλάγια έσω σφιγκτηροτομή επέχει τη θέση της «χρυσής σταθεράς» για τη χειρουργική αντιμετώπιση της ραγάδας, με την έννοια ότι είναι η πιο αποτελεσματική και ως ένα βαθμό ασφαλής θεραπεία, έναντι της οποίας πρέπει να ελέγχεται η αποτελεσματικότητα οποιασδήποτε νέας προτεινόμενης μεθόδου.
Η σωστή θεραπεία για τη ραγάδα στοχεύει σε τρεις παραμέτρους, η οποίες ως κριτήρια επιτυχίας πρέπει να εξισορροπούνται με την επίτευξή τους: την αμεσότερη δυνατή ανακούφιση του ασθενούς από το βασανιστικό πόνο της ραγάδας, τη βελτιστοποίηση της ομαλής επούλωσης της περιοχής της ραγάδας με την αποκατάσταση της ανατομίας και της συνέχειας του πρωκτού και, τέλος, την αποφυγή ή, τουλάχιστον, την ελαχιστοποίηση της μετεγχειρητικής ακράτειας.
Η συμβατική πλάγια έσω σφιγκτηροτομή εκτελείται έως το ύψος της οδοντωτής γραμμής και περιλαμβάνει όλο το μήκος του έσω σφιγκτήρα. Αν και ιδιαίτερα αποτελεσματική στην αντιμετώπιση της ραγάδας, ελλοχεύει ο κίνδυνος ανάπτυξης ακράτειας σε αέρια και υδαρή κόπρανα ή της ιδιαίτερα ενοχλητικής διαβροχής και του συχνού «λερώματος» του πρωκτού λόγω της κατάργησης σε σημαντικό βαθμό της τονικότητας του έσω σφιγκτήρα. Αν και τα φαινόμενα αυτά είναι ως επί το πλείστον αυτοπεριοριζόμενα, σε άλλοτε άλλο βαθμό μπορεί να «βασανίσουν» τους ασθενείς επί μακρόν. Στις δημοσιευμένες σειρές φαίνεται ότι κάποιος βαθμός μετεγχειρητικής ακράτειας μπορεί να προσβάλει έως και τον 1 στους 3 ασθενείς που έχουν υποβληθεί σε εκτεταμένη πλαγία έσω σφιγκτηροτομή. Ο περιορισμός του μήκους της σφιγκτηροτομής και η εξατομίκευση της τεχνικής αναλόγως του μεγέθους της ραγάδας, οπότε και η σφιγκτηροτομή διενεργείται σε μήκος ίσο με το ύψος της ραγάδας, δηλαδή η «περιορισμένη» σφιγκτηροτομή (“tailored”: προσαρτημένη στη ραγάδα του κάθε ασθενούς) προτάθηκε από πολλές ομάδες ειδικών προκειμένου την υπερπήδηση του συχνού προβλήματος των μετεγχειρητικών λειτουργικών διαταραχών της εγκράτειας, που σχετίζονταν με τις «επιθετικότερες» συμβατικές πλάγιες έσω σφιγκτηροτομές. Αν και αυτή η τακτική προφυλάσσει από την ακράτεια, δεν επιτυγχάνει τα καλά αποτελέσματα της συμβατικής πλάγιας έσω σφιγκτηροτομή με τους ασθενείς μετά την περιορισμένη σφιγκτηροτομή να χρειάζονται υπερδιπλάσιο χρόνο για να φθάσουν στο σημείο ικανοποιητικής συμπτωματικής ανακούφισης. Μία άλλη, πλήρως ατραυματική για το σφιγκτήρα, τεχνική που έχει χρησιμοποιηθεί είναι η απλή ραγαδεκτομή, η οποία βασίζεται στην εκτομή της ραγάδας, στη νεαροποίηση των χειλέων της και στην επούλωση της περιοχής κατά δεύτερο σκοπό. Τα μειονεκτήματα είναι προφανή, αφού καταλείπεται μία ευρεία, απογυμνωμένη από πρωκτόδερμα περιοχή, η οποία αν και πιο καθαρή από το ρυπαρό, χρονίως φλεγμένον έλκος της ραγάδας, δεν παύει να απαιτεί μεγάλο χρονικό διάστημα για να επουλωθεί, με εύλογη την παράταση της μη επίλυσης του προβλήματος. Ανάλογο πρόβλημα παράτασης της επούλωσης αντιμετωπίζουν και οι ασθενείς που έχουν υποβληθεί απλά σε κάποιο είδος πλαγίας σφιγκτηροτομής. Στην κλασσική της έκφανση η πλάγια σφιγκτηροτομή δεν «ασχολείται» με την περιοχή της ραγάδας καθόλου. Βέβαια η λύση του σπασμού και η χαλάρωση του έσω σφιγκτήρα βοηθά στην επούλωση της ραγάδας, η οποία, όμως θα γίνει αργά, κατά δεύτερο σκοπό, με αναπόφευκτη τη δημιουργία ουλώδους ιστού και όχι καλά επιθηλιοποιημένου πρωκτοδέρματος.
Η πρωκτοπλαστική με προώθηση δερματικού κρημνού
Λύση στα προβλήματα που αναφέρθηκαν παραπάνω προσφέρει η χρήση περιπρωκτικού δέρματος, το οποίο προωθείται με τη μορφή ενός κρημνού και καλύπτει την περιοχή της ραγάδας, αφού, προηγουμένως τα χείλη της ραγάδας έχουν νεαροποηθεί και το έδαφος της έχει αποξεστεί και προετοιμαστεί για την υποδοχή του νεοφερμένου ιστού, ο οποίος και θα παίξει πια το ρόλο του απολεσθέντος πρωκτοδέρματος, αποκαθιστώντας ανατομικο-λειτουργικά τη χρονίως αλλοιωμένη πρωκτική περιοχή της προϋπάρχουσας ραγάδας. Ο δερματικός κρημνός προσφέρει το βασικό πλεονέκτημα της σε πρώτο σκοπό επούλωσης της ραγάδας και της ελαχιστοποίησης δημιουργίας ανελαστικού, ινωτικού, ουλώδους ιστού στην περιοχή του πρωκτοδέρματος. Παραδοσιακά, στις περιπτώσεις όπου η διενέργεια της πλάγιας έσω σφιγκτηροτομής έχει απόλυτη ή σχετική αντένδειξη, διότι ο τόνος του σφιγκτήρα αποδεδειγμένα είναι ή μάλλον είναι ελαττωμένος, η πρωκτοπλαστική με δερματικό κρημνό ήταν η προτιμητέα χειρουργική τακτική, πάντα σε έμπειρα και εξειδικευμένα χέρια χειρουργών παχέος εντέρου και πρωκτού. Αυτή η μέθοδος ενδείκνυται σε πολύτοκες γυναίκες, σε άτυπη ή πρόσθια θέση της ραγάδας, σε αποτυχία προηγούμενων χειρουργείων που έχουν οδηγήσει σε στένωση του πρωκτού, σε προηγηθείσες διαστολές και σε περιπτώσεις που ο έσω σφιγκτήρας ανευρίσκεται να λειτουργεί με χαμηλές πιέσεις ηρεμίας, είτε αυτό είναι κλινική εντύπωση, είτε αυτό αποδεικνύεται μανομετρικά. Από την άλλη πλευρά, βασιζόμενοι στα εξαιρετικά αποτελέσματα του κρημνού, διεθνώς αναγνωρισμένες ομάδες χειρουργών παχέος εντέρου και πρωκτού, όπως η ομάδα του Giordano και συν έχουν καταλήξει στο συμπέρασμα ότι ένας απλός προωθητικός δεματικός κρημνός πρέπει να θεωρείται η πρώτη γραμμή θεραπείας για κάθε ραγάδα, ανεξαρτήτου ηλικίας ή φύλου του ασθενούς:
“Simple cutaneous advancement flap anoplasty should be considered as a first-line surgical treatment of chronic anal fissure, irrespective of patient gender and anal tone” (Giordano et al, World Journal of Surgery, 2009)
Εξάλλου η μεμονωμένη εφαρμογή της πλάγιας έσω σφιγκτηροτομής μπορεί να μην αρκεί για την άμεση ανακούφιση από τον πόνο, διότι η συνεχής παρουσία της ραγάδας ως ανοικτής πληγής συνεχίζει να συνεισφέρει στη συνεχιζόμενη παρουσία κάποιου βαθμού πρωκταλγίας. Η κάλυψη της περιοχής της ραγάδας με το δερματικό κρημνό σαφώς έχει «ανακουφιστική» δράση, διότι επιτυγχάνει την αυτόματη επικάλυψη των εκτεθειμένων, λόγω της ραγάδας, «ευαίσθητων» υπο-πρωκτοδεματικών ιστών και σφιγκτηριακού συμπλέγματος. Η μεμονωμένη εφαρμογή της πλάγιας έσω σφιγκτηροτομής και η δευτερογενής σύγκλειση της ραγάδας μπορεί να οδηγήσει και σε άλλα προβλήματα, όπως την πρωκτική στένωση από υπερανάπτυξη ινώδους ιστού, την παραμόρφωση του πρωκτοδέρματος «δίκην κλειδαρότρυπας» (‘‘keyhole’’ deformity), η οποία συμεπάγεται σοβαρά «προβλήματα υγιεινής» για τους ασθενείς και, το κυριότερο την παραμονή ή και την υποτροπή της ραγάδας. Εάν μάλιστα ληφθεί υπόψη το γνωστό επιστημονικό δεδομένο της σχέσης της ραγάδας με την ελαττωμένη αιμάτωση της οπίσθιας μοίρας του πρωκτού, δηλαδή της θεωρίας που υποστηρίζει την «ισχαιμική» φύση της ραγάδας, τότε η μεταφορά ενός καλά αιματούμενου, «υγειούς» δερματικού κρημνού σε μία «ευπαθή» υπο-αγγειούμενη πρωκτοδερματική περιοχή, δηλαδή αυτή της ραγάδας, θα προσφέρει παθοφυσιολογικά στην αποκατάσταση του προβλήματος.
Οι Samson και Stewart, ιδρυτές του προγράμματος χειρουργικής παχέος εντέρου και πρωκτού στο οποίο εκπαιδεύτηκε ο Γ. Θεοδωρόπουλος στο Columbus, Οhio, USA ήταν οι πρώτοι που δημοσίευσαν την τεχνική του δερματικού κρημνού για την αντιμετώπιση της ραγάδας στο περιοδικό Diseases of Colon & Rectum to 1970 (Samson and Stewart: Sliding skin grafts in the treatment of anal fissures, Diseases of Colon & Rectum 1970). Παρουσίασαν την τεχνική που είχαν εφαρμόσει σε 2.072 ασθενείς με ραγάδα ήδη από το 1964.
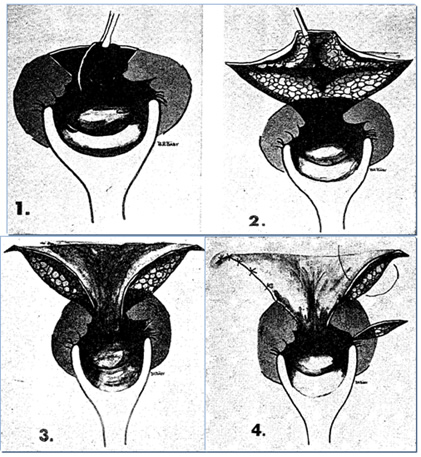
Προώθηση δερματικού κρημνού κατά Samson & Stewart (Από: Samson Samson and Stewart: Sliding skin grafts in the treatment of anal fissures, Diseases of Colon & Rectum 1970)
Αν και το σχήμα των δερματικών κρημνών τροποποιήθηκε από κάποιους από τους χειρουργούς που το εφάρμοσαν για τον ίδιο σκοπό, οι βασικές αρχές και ο τύπος του δερματικού κρημνού είναι παρόμοιες με αυτό το «ολισθαίνον», ομοιάζον με νησίδιο δερματικό μόσχευμα (“sliding island skin flap”), που περιγράφηκε λεπτομερώς από τους πρωτεργάτες και εμπνευστές της μεθόδου. Η αλήθεια είναι ότι στα χρόνια που ακολούθησαν οι υποστηρικτές του κρημνού εφάρμοζαν την τεχνική ως επί το πλείστον στα πλαίσια μιας «σφιγκτηροσωστικής» θεραπευτικής στρατηγικής για τη ραγάδα του πρωκτού, χωρίς να εκτελούν κανενός είδους πλάγια σφιγκτηροτομή. Τα ιδιαίτερα ικανοποιητικά αποτελέσματα από τις δημοσιευμένες σειρές της διεθνούς βιβλιογραφίας φαίνονται στον Πίνακα.
|
Study, year |
Study type |
Study details |
Fissure healing |
Recurrence |
|
Samson et al 1970 |
Single arm, prospective, non-randomised |
2072 pts; sliding skin gaft |
99.5% |
0.5% |
|
Pescatori et al 1991 |
Comparative observational study |
39 pts, LIS (increased anal tone) vs 13 pts, fissurectomy with anoplasty (normal, decreased anal tone) |
4 pts after LIS vs 0 pts after anoplasty |
|
|
Leong & Seow-Choen 1995 |
Double arm, prospective, randomized |
20 pts, LIS vs 20 pts, advancement rhomboid flap |
85% |
|
|
Di Castro et al 1997 |
Single arm, prospective, non-randomised |
195 pts, fissurectomy with midline sphincterotomy and anoplasty with mucosal flap (FPSA) |
100% at 4 weeks |
|
|
Nyam et al 1995 |
Single arm, prospective, non-randomised |
21 pts (14 with “weak” sphincter, 7 after failed LIS); island advancement flap |
100% |
|
|
Kenefick et al 2002 |
Single arm, prospective, non-randomised |
8 pts with recurrent fissures and decreased resting anal pressure; advancement V-Y anoplasty |
87.5% |
|
|
Singh et al 2005 |
Single arm, prospective, non-randomised |
21 pts; Rotational flap |
81% |
|
|
Owen et al 2006 |
Mixed population observation study |
4 pts ; House advancement flaps |
100% |
|
|
Alver et al 2008 |
Mixed population observation study |
14 pts; House advancement flaps |
100% |
|
|
Giordano et al 2009 |
Single arm, prospective, non-randomised |
51 pts; Simple cutaneous advancement flap anoplasty (SCAFA) |
98% at 2 months 100% at 4 months |
0% |
|
Pati et al 2010 |
Single arm, prospective, non-randomised |
10 pts with anterior fissures and hypertonic sphincter; advancement V-Y anoplasty with fissurectomy and injection of botulinum toxin |
100% at 30 days |
0% |
|
Pati et al 2010 |
Single arm, prospective, non-randomised |
16 female pts without hypertonic sphincter; advancement V-Y anoplasty with fissurectomy |
100% at 30 days |
0% |
|
Pati et al 2010 |
Single arm, prospective, non-randomised |
26 pts without hypertonic sphincter; advancement V-Y anoplasty with fissurectomy |
100% at 30 days |
0% |
|
Chambers et al 2010 |
Single arm, prospective, non-randomised |
54 pts; advancement V-Y anoplasty + fissurectomy |
98.2% at 6 months |
|
|
Hancke et a 2010 |
Comparative prospective non-randomised |
30 pts, LIS vs 30 pts, dermal flap coverage (DFC) |
100% |
0% |
|
Wang et al 2011 |
Double arm, prospective, randomized |
120 pts; fissurectomy vs mucosal advancement flap anoplasty |
100% at 6 weeks, time: 17.22 ± 4.41 days |
0% at 6 weeks |
|
Ouaϊssi et al 2011 |
Single arm, prospective, non-randomised |
26 pts; transanal mucosal advancement flap anoplasty (MAAP) |
100% |
0% |
|
Patel et al 2011 |
Retrospective comparative, non-randomised |
50 pts, LIS vs 50 pts, anal advancement flap (AAF) |
96% after AAF vs 88% after LIS (p=0.27) |
|
|
Magdy et al 2012 |
Three arm, prospective, randomized |
50 pts, conventional sphincterotomy (LIS) vs 50 pts, V-Y advancement flap (flap) vs 50 pts, combined “tailored” lateral sphincterotomy with V-Y advancement flap (LIS+flap) |
84 % after LIS vs 48% after flap vs 94 % after LIS+flap (p<0.001) |
4 % after LIS vs 22% after flap vs 2 % after LIS+flap (p<0.01) |
|
Abramowitz et al 2012 |
Prospective, observational, multicentre |
264 pts, fissurectomy; 257 pts (83%) with anoplasty |
100% (median: 7.5 weeks); Median time to healing: 7.5 weeks (range 2-36) with anoplasty vs 7 weeks (range 2-20) without anoplasty |
0 |
Η συνδυασμένη τεχνική της συντηρητικής πλαγίας έσω σφιγκτηροτομής με την προώθηση δερματικού κρημνού
Η συνδυασμένη τεχνική της συντηρητικής πλαγίας έσω σφιγκτηροτομής με την πρωκτοπλαστική με προώθηση δερματικού κρημνού ελέγχθηκε με τον επιστημονικότερο τρόπο στα πλαίσια μιας τυχαιοποιημένης μελέτης που δημοσιεύθηκε στο περιοδικό Journal of Gastrointestinal Surgery 2012 (Magdy et al: Comparative study of conventional lateral internal sphincterotomy, V-Y anoplasty, and tailored lateral internal sphincterotomy with V-Y anoplasty in the treatment of chronic anal fissure, J Gastrointest Surg 2012). Στην καλά σχεδιασμένη αυτή κλινική μελέτη 150 ασθενείς τυχαιοποιήθηκαν σε 3 ομάδες: σε αυτούς που υποβλήθηκαν σε συμβατική πλαγία έσω σφιγκτηροτομή, σε αυτούς που υποβλήθηκαν μόνο σε δερματικό κρημνό και σε αυτούς που υποβλήθηκαν σε συντηρητική πλαγία έσω σφιγκτηροτομή σε συνδυασμό με δερματικό κρημνό. Οι ασθενείς που αντιμετωπίστηκαν με τη συνδυασμένη τεχνική είχαν την καλύτερη και ταχύτερη επούλωση, τις λιγότερες επιπλοκές και την καλύτερη αποκατάσταση ποιότητας ζωής απαλλαγμένοι από τον πόνο της ραγάδας.
Προσωπική συμβολή και εμπειρία
Βασιζόμενος στην παθοφυσιολογική ετερογένεια της δημιουργίας και της διατήρησης της ραγάδας (υπερτονία του σφιγκτήρα, χρόνιο μη επουλούμενο έλκος, ισχαιμική φύση της ραγάδας), στα καλά, δοκιμασμένα από 40ετίας, αποτελέσματα από την απλή εφαρμογή του δερματικού κρημνού στη ραγάδα, στις ανεπάρκειες της πλαγίας έσω σφιγκτηροτομής, η οποία, αν και η «χρυσή σταθερά» έχει τα μειονεκτήματά της, και έχοντας ως στόχο να συντηριτικοποιήσει την έκταση της σφιγκτηροτομής χωρίς να επηρεαάσει δυσμενώς την αποτελεσματικότητα της χειρουργικής επέμβασης, ο Γ. Θεοδωρόπουλος επέκτεινε τη χρήση του δερματικού κρημνού, πέρα από τις γυναίκες και τους ασθενείς με υποτονικό σφιγκτήρα, σε όλους τους ασθενείς που παρουσιάζονταν με χρόνια, ανθεκτική στη συντηρητική αγωγή ραγάδα του πρωκτού, ήδη από το 2009, πολύ πριν τη δημοσίευση της τυχαιοποιημένης μελέτης που προαναφέρθηκε και έδωσε σαφές προβάδισμα στη συνδυασμένη τεχνική της συντηρητικής σφιγκτηροτομής με το δερματικό κρημνό. Το χρονικό διάστημα 2009-2012 εφάρμοσε την τεχνική της συντηρητικής σφιγκτηροτομής συνδυασμένης με την προώθηση δερματικού κρημνού σε 32 ασθενείς και συνέκρινε τα αποτελέσματα της συνδυασμένης τεχνικής με αυτά της συμβατικής πλαγίας έσω σφιγκτηροτομής που είχε διενεργηθεί σε 30 παλαιότερους ασθενείς, οι οποίοι χρησιμοποιήθηκαν ως ομάδα ελέγχου («ιστορικό control»). Η τεχνική που χρησιμοποιήθηκε συνοψίζεται παρακάτω:
Διενεργείται μία συντηρητική “tailored” «ανοικτή», υπό άμεση όραση, μερικού μήκους πλαγία έσω σφιγκτηροτομή με αποκάλυψη της υποδόριας και επιπολής μοίρας έξω σφιγκτήρα. Ακολουθεί νεαροποίηση της ραγάδας με εκτομή της υπερτροφικής θηλής (πρωκτικού πολύποδα) και διατήρηση του συνοδού δερματικού ράκους στην έκταση που αυτό μπορεί να χρησιμοποιηθεί ως η κορυφή του δερματικού κρημνού. Δημιουργείται ένας τραπεζοειδούς σχήματος, τροποποιημένος Y-V δερματικός κρημνός, μήκους 1 ½ ραγάδας και βάσης 2 φορές την κορυφή, αποτελούμενος από δέρμα & υποδόριο ιστό. Αποκολλάται και κινητοποιείται από τις ίνες της επιπολής μοίρας έξω σφιγκτήρα και τον έσω σφιγκτήρα και προωθείται για να καλύψει τη θέση της ραγάδας. Η κορυφή του συρράπτεται στον πρωκτικό βλεννογόνο, αντίστοιχα στην οδοντωτή γραμμή και τα πλάγιά του στο πρωκτόδερμα και στο περιπρωκτικό δέρμα με απορροφήσιμο ράμμα πολυγαλακτίνης 3-0.
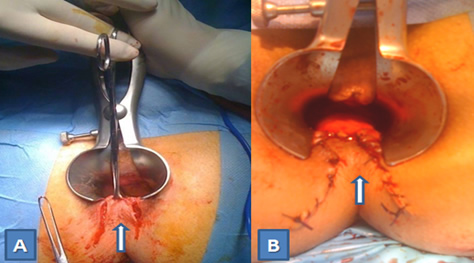
Α. Υπέγερση δερματικού κρημνού από το περιπρωκτικό δέρμα
Β. Προώθηση και καθήλωση του δερματικού κρημνού για την κάλυψη και επούλωση ραγάδας στην 6η ώρα
(Από Theodoropoulos et al: Dermal Flap Advancement Combined with Conservative Sphincterotomy in the Treatment of Chronic Anal Fissure, American Surgeon 2015)
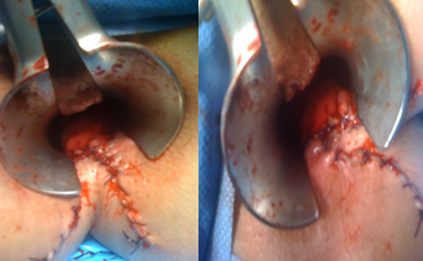
Δερματικός κρημνός (Από το προσωπικό αρχείο του Γ. Θεοδωρόπουλου)
O πόνος την πρώτη μετεγχειρητική ημέρα, ο πόνος κατά την αφόδευση μέσα στην πρώτη μετεγχειρητική εβδομάδα, η χρήση των αναλγητικών φαρμάκων και ο χρόνος που απαιτήθηκε για την οριστική απαλλαγή των ασθενών από τον πόνο ήταν στατιστικά λιγότερα μετά τη συνδυασμένη τεχνική με το δερματικό κρημνό. Επούλωση της ραγάδας έλαβε χώρα ταχύτερα μετά την εφαρμογή του δερματικού κρημνού, ενώ επίσης τα επεισόδια διαβροχής ήταν λιγότερα μετά τη συνδυασμένη τεχνική σε σύγκριση με τη συμβατική σφιγκτηροτομή. Συμπερασματικά, η προσθήκη του δερματικού κρημνού στη συντηρητική σφιγκτηροτομή οδηγεί σε καλύτερη επούλωση και σε λιγότερη μετεγχειρητική δυσφορία σε ασθενείς που χειρουργούνται για ραγάδα του πρωκτού. Λόγω των θετικών αποτελεσμάτων, ο Γ. Θεοδωρόπουλος, ακολουθώντας και το παράδειγμα πολλών διεθνών χειρουργικών ομάδων έχει ενσωματώσει σχεδόν καθ’ ολοκληρία την πρωκτοπλαστική με τη χρήση δερματικού κρημνού στη χειρουργική πρακτική του για τις ραγάδες του πρωκτού.
Τα αποτελέσματα της συγκριτικής μελέτης (* Στατιστικά σημαντικές διαφορές: p<0,01)
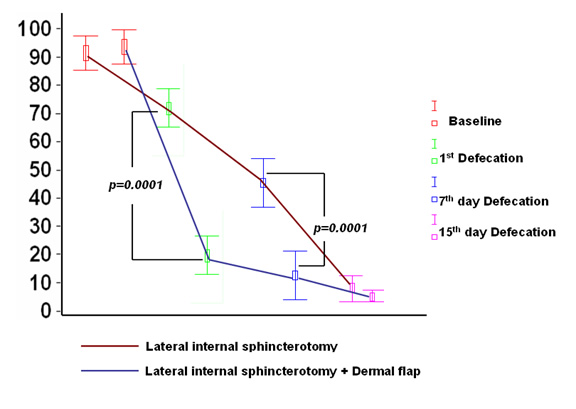
Σημαντικές διαφορές ανάμεσα στις τεχνικές στο VAS (Visual Analogue Score) που βαθμολογεί το μετεγχειρητικό πόνο
Τα αποτελέσματα αυτά έχουν δημοσιευθεί στο περιοδικό American Surgeon (Theodoropoulos et al: Dermal Flap Advancement Combined with Conservative Sphincterotomy in the Treatment of Chronic Anal Fissure, American Surgeon 2015), ενώ τα αρχικά αποτελέσματα είχαν ήδη παρουσιαστεί στο 28ο Πανελλήνιο Χειρουργικό Συνέδριο και Χειρουργικό Φόρουμ (Αθήνα 21-24.11.2012) και στο European Colorectal Congress 2011 (St Gallen, Switzerland, 29.11-2.12.2014)



Διαβάστε περισσότερα...
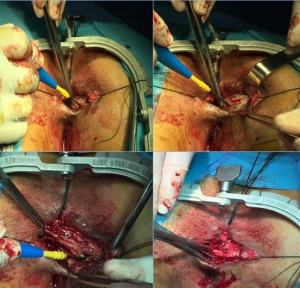
- Σάββατο, 19 Νοεμβρίου 2016
- Ειδικές Τεχνικές
Αντιμετώπιση ορθοκολπικού συριγγίου με κρημνό ορθικού βλεννογόνου και αλληλοεπικαλυπτόμενη σφιγκτηροπλαστική
Τα ορθοκολπικά συρίγγια είναι επικοινωνίες μεταξύ του κόλπου και του ορθού και μπορούν να εμφανιστούν σε οποιοδήποτε επίπεδο του κόλπου. Πιο συχνά ξεκινούν από το κατώτερο τμήμα του ορθού και καταλήγουν στην κατώτερη μοίρα του κόλπου. Οι μαιευτικές κακώσεις, οι λοιμώξεις, τα τραύματα, ιατρογενή ή μη και η νόσος Crohn αποτελούν τις συνήθεις αιτίες δημιουργίας ενός «χαμηλού» ορθοκολπικού συριγγίου. Η χειρουργική αντιμετώπιση ενός ορθοκολπικού συριγγίου μπορεί να αποτελεί πρόκληση για τον εξειδικευμένο χειρουργό, πολύ δε περισσότερο για το γενικό χειρουργό, και απαιτεί ειδική ενασχόληση με τις σύνθετες παθολογίες του ορθοπρωκτικού σωλήνα. Αν και έχουν περιγραφεί διακολπικές, περινεϊκές και διαπρωκτικές προσπελάσεις για τη χειρουργική επισκευή της «αναπηρικής» για την ποιότητα ζωής των ασθενών παθολογίας, οι χειρουργοί παχέος εντέρου και πρωκτού, ανά τον κόσμο, υποστηρίζουν τις διαπρωκτικές τεχνικές, τόσο λόγω καλής εξοικείωσης με τις προσπελάσεις αυτές, όσο και βασιζόμενοι στο επιστημονικό δεδομένο της ανάγκης διόρθωσης από την πλευρά άσκησης «υψηλών πιέσεων», δηλαδή από την πλευρά του ορθού, οπότε και εξασφαλίζεται η ασφαλής διόρθωση και η επιτυχία της επέμβασης.
Η πλέον χρησιμοποιούμενη τεχνική διαπρωκτικής διόρθωσης του ορθοκολπικού συριγγίου είναι η προώθηση βλεννογονικού κρημνού από το κατώτερο ορθό, τεχνική που έχει χρησιμοποιηθεί στην αντιμετώπιση διασφιγκτηριακών δαιπρωκτικών συριγγίων. Η συνήθης τακτική που ακολουθείται συνίσταται στην ανέγερση ενός τραπεζοειδούς σχήματος κρημνού από βλεννογόνο, υποβλεννογόνιο και τμήμα του έσω σφιγκτήρα για ένα μήκος περίπου 4 εκατοστών κεφαλικά. Η βάση του κρημνού πρέπει να είναι τουλάχιστον 2 φορές του πλάτους της κορυφής του κρημνού, προκειμένου να εξασφαλιστεί η καλή αιμάτωση του. Εν συνεχεία ο έσω σφιγκτήρας κινητοποιείται και συμπλησιάζεται με αργά απορροφήσιμες ραφές πάνω από τη θέση του συριγγίου, προκειμένου να καταργηθεί το ορθικό στόμιό του. Ο κρημνός προωθείται και καθηλώνεται εγγύς του πρωκτικού ανοίγματος με απορροφήσιμες ραφές.
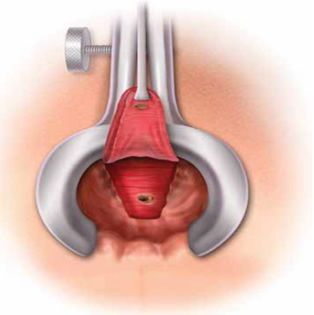
Κρημνός ορθικού βλεννογόνου (Aπό: Wexner & Fleshman: Colon and Rectal Surgery: Anorectal Operations)
Αν και η τεχνική με τη χρήση απλά του ενδοορθικού βλεννογονικού κρημνού έχει αποδώσει πολύ καλά αποτελέσματα, όπως στη σειρά του I. Kodner από το Πανεπιστήμιο Washington (St Louis, Missouri, USA), με επιτυχή σύγκλειση των ορθοκολπικών συριγγίων στο 93% των περιπτώσεων, πολλοί ειδικοί Αμερικανοί χειρουργοί έχουν υποστηρίξει τη χρήση συνδυαστικής μεθόδου του βλεννογονικού κρημνού με μία αλληλοεπικαλυπτόμενη σφιγκτηροπλαστική, με στόχο την παρεμβολή ογκώδους αυτογενούς ιστού για την καλύτερη ενίσχυση της επισκευής και την ελάττωση των υποτροπών και της επανεμφάνισης του ορθοκολπικού συριγγίου. Έτσι η AC Lowry και συν από το Πανεπιστήμιο της Minessota και ο C. Khanduja (ένας των δασκάλων του Γ. Θεοδωρόπουλου στην προηγμένη χειρουργική του πρωκτού) από το Ohio, στις δημοσιευμένες κλινικές σειρές τους υποστηρίζουν ότι η προσθήκη της σφιγκτηροπλαστικής αυξάνει την επιτυχία της επέμβασης. Η παρεμβολή αυτογενούς, γειτονικά ευρισκόμενου ιστού, όπως του σφιγκτήρα ενισχύει αποτελεσματικά και επί μακρόν τη διόρθωση του ορθοκολπικού συριγγίου.
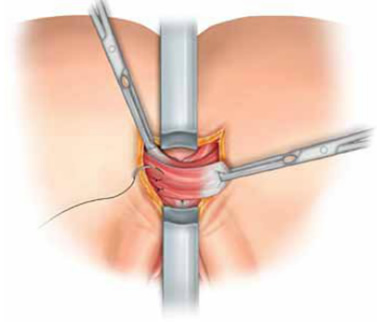
Αλληλοεπικαλυπτόμενη σφιγκτηροπλαστική (Aπό: Wexner & Fleshman: Colon and Rectal Surgery: Anorectal Operations)
Tα τεχνικά βήματα της επέμβασης (Από το προσωπικό αρχείο του Γ. Θεοδωρόπουλου)
Βίντεο της τεχνικής περιλαμβάνεται στην ενότητα "Βίντεο" της ιστοσελίδας
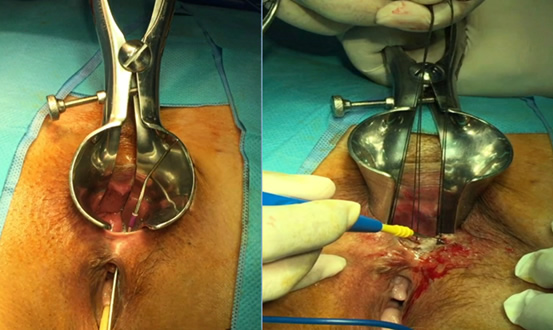
Με την ασθενή σε πρηνή θέση «σουγιά», τοποθετούνται ράμματα έλξης στον ορθοπρωκτικό βλεννογόνο άπω της θέσης του συριγγίου
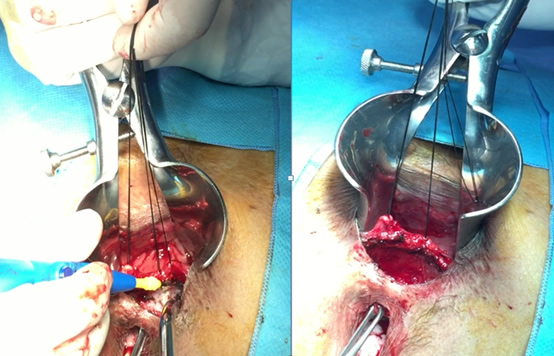
Με τη βοήθεια διαθερμίας ανασηκώνεται ευρύς κρημνός που περιελάμβανε βλεννογόνο και υποβλεννογόνιο έως 4 εκ εγγύς της θέσεως του συριγγίου
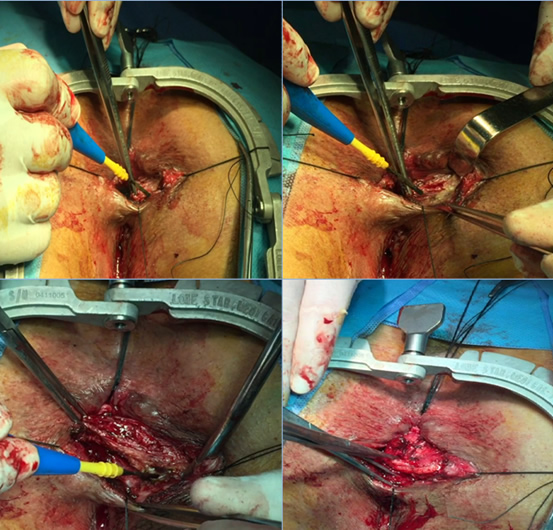
Ακολουθεί κινητοποίηση του σφιγκτηριακού συμπλέγματος προσθίως, οπισθίως και στα πλάγια σε μήκος αντίστοιχο με αυτό του κρημνού
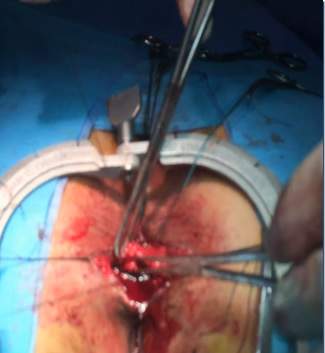
Τοποθετούνται ραφές «μακρυά-κοντά, κοντά-μακρυά» προκειμένου την αλληλοεπικάλυψη των 2 σφιγκτηριακών ημιμορίων,προκειμένου την κάλυψη και ενίσχυση του ορθοκολπικού χώρου, αντίστοιχα στη θέση του προϋπάρχοντος συριγγίου
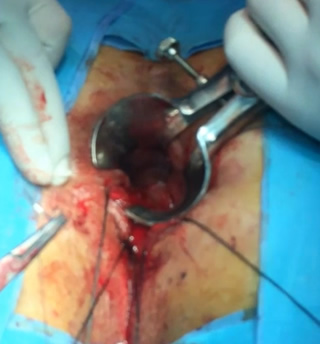
Ο βλεννογονικός κρημνός καθηλώνεται στο πρωκτικό άνοιγμα και η σφιγκτηροπλαστική καλύπτεται πλήρως
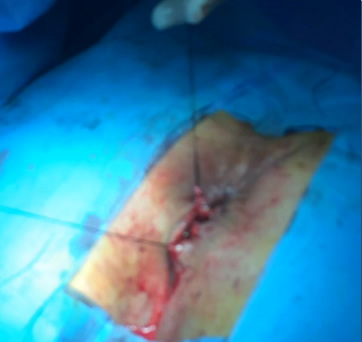
Το περινεϊκό τραύμα συγκλείεται σε σχήμα Υ, προκειμένου τη μεγέθυνση του περινέου και την αύξηση της ορθοπρωκτικής απόστασης
H τεχνική παρουσιάστηκε στο 30ο Πανελλήνιο Χειρουργικό Συνέδριο και Χειρουργικό Φόρουμ (Θεσσαλονίκη 9-12/11/2016)

- Σάββατο, 19 Νοεμβρίου 2016
- Ειδικές Τεχνικές
Η μέθοδος της απολίνωσης των αιμορροϊδικών αγγείων και οι παραλλαγές της στην αντιμετώπιση της αιμορροϊδοπάθειας
Οι παθογενετικοί μηχανισμοί της αιμορροϊδοπάθειας
Η παθοφυσιολογικοί μηχανισμοί που οδηγούν στην εμφάνιση της αιμορροϊδικής νόσου παραμένουν σε σημαντικό βαθμό αμφιλεγόμενοι. Το σχετικώς αδιευκρίνιστο παθογενετικό υπόβαθρο, που έχει προταθεί και μελετηθεί έως σήμερα, περιλαμβάνει την αγγειακή υπερπλασία, τον αυξημένο τόνο του έσω σφιγκτήρα του πρωκτού, την εκφύλιση του υποβλρννογονίου στηρικτικού συνδετικού ιστού, τη διολίσθηση των αιμορροϊδικών «μαξιλαριών», την ελαττωμένη φλεβική παροχέτευση και τη δυσλειτουργία των αρτηριο-φλεβικών επικοινωνιών, οι οποίες εδράζουν στο αιμορροϊδικό πλέγμα. Αν και ο ακριβής εναρκτήριος παράγοντας ή και ο συνδυασμός των παραμέτρων που οδηγούν στην παθογένεια δεν έχουν εντοπιστεί, όπως τουλάχιστον προκύπτει από αρκετές ανατομικές και κλινικές μελέτες, φαίνεται ότι η συμβολή της αγγειακής υπερπλασίας στη γένεση της αιμορροϊδοπάθειας είναι ουσιώδους σημασίας. Η «αγγειακή θεωρία» υποστηρίζει ότι η αγγειακή υπερπλασία οδηγεί σε υπερ-διάταση του αιμορροϊδικού πλέγματος, η οποία, με τη σειρά της, προκαλεί την καταστροφή τoυ στηρικτικού υποεπιθηλιακού και υποβλεννογονίου μυϊκού και συνδετικού ιστού που φέρεται με τις ονομασίες μυς του Treitz, αναρτήρας σύνδεσμος των αιμορροΐδων ή σύνδεσμος του Parks. H χαλάρωση του υποβλεννογονίου ιστού οδηγεί σε περαιτέρω ανισορροπία μεταξύ της εισροής και της εκροής του αίματος στο αιμορροϊδικό αγγειακό πλέγμα, με αποτέλεσμα αυτό να διογκώνεται ακόμη περισσότερο, οδηγώντας σε επιδείνωση της χαλάρωσης του στηρικτικού ιστού και σε πρόοδο της αιμορροϊδοπάθειας.
Η χαλάρωση των συνδέσμων και των υποβλεννογονίων μυϊκών ινών που συγκρατούν τις αιμορροΐδες στη θέση τους οδηγεί στην εμφάνιση της αιμορροϊδοπάθειας
Το 1975 ο Thomson υποστήριξε ότι η πρόπτωση των αιμορροϊδικών «μαξιλαριών» και του ορθοπρωκτικού βλεννογόνου είναι ο βασικός προδιαθεσικός παραγοντας για την ανάπτυξη της αιμορροϊδικής νόσυ και όχι το αποτέλεσμα μιας άλλης αρχικής διαταραχής, όπως υποστηρίζει η «αγγειακή θεωρία». Σύμφωνα με αυτήν τη «μηχανική θεωρία», η διολίσθηση του αιμορροϊδικού ιστού οδηγεί σε παρεμπόδιση της φλεβικής επαναφοράς από το αιμορροϊδικό αγγειακό πλέγμα, με συνέπεια την διόγκωση και καταστροφή των στηρικτικών συνδέσμων. Οποιοσδήποτε, όμως, και αν είναι ο προδιαθεσικός παράγοντας, δεν υπάρχει αμφιβολία ότι τόσο η αρτηριοφλεβική ανισορροπία συνεπεία της «αγγειακής» διαταραχής, όσο και η πρόπτωση με τη χαλάρωση των υποστηρικτικών των αιμορροΐδων ιστών συνεπεία της «μηχανικής» διαταραχής, αποτελούν τους δύο βασικούς παθογενετικούς μηχανισμούς που συνεισφέρουν ουσιωδώς στην ανάπτυξη της αιμορροϊδικής νόσου.
Ανατομικές μελέτες έχουν επιβεβαιώσει το επιστημονικό δεδομένο της αποκλειστικής αιμάτωσης του αιμορροϊδικού πλέγματος από τους τελικούς κλάδους της άνω αιμορροϊδικής (άνω ορθικής) αρτηρίας. Στους ασθενείς με αιμορροϊδική νόσο οι τελικοί κλάδοι της άνω αιμορροϊδικής αρτηρίας ανευρίσκονται διατεταμένοι με αυξημένη τη ροή αρτηριακού αίματος εντός αυτών. Επιπλέον, οι ασθενείς με προχωρημένου βαθμού αιμορροϊδοπάθεια έχουν μεγαλύτερης διαμέτρου τροφοφόρους κλάδους της άνω αιμορροϊδικής αρτηρίας με ακόμη μεγαλύτερη ροή αίματος, γεγονός που υποδηλώνει τον κυρίαρχο ρόλο που διαδραματίζει η αυξημένη αιματική ροή στην ανάπτυξη της συνοδού της αιμορροϊδοπάθειας αγγειακής υπερπλασίας, αλλά και υποστηρίζει το γεγονός ότι η διακοπή της ροής θα οδηγούσε στη μερική ή και πλήρη διόρθωση της διόγκωσης του αιμορροϊδικού αγγειακού πλέγματος.
Το αιμορροϊδικό πλέγμα αιματώνεται αποκλειστικά από τους τελικούς κλάδους της άνω αιμορροϊδικής αρτηρίας
Ανατομικές μελέτες που εστίασαν στην κατανομή των κλάδων της άνω αιμορροϊδικής αρτηρίας έχουν καταλήξει στη διαπίστωση ότι ο αριθμός και η θέση των τελικών αυτών κλάδων ποικίλει ιδιαιτέρως από ασθενή σε ασθενή. Ο αριθμός των τελικών κλάδων που φθάνει στην αιμορροϊδική ζώνη κυμαίνεται από 1 έως 8 με μέσο αριθμό αυτό των 5 τελικών κλάδων.
Οι τεχνικές της υπερηχογραφικά καθοδηγούμενης απολίνωση των αιμορροϊδικών αρτηριών και της αιμορροϊδοπηξίας
Η υπερηχογραφικά καθοδηγούμενη απολίνωση των αιμορροϊδικών αρτηριών επιτυγχάνει τον ακριβή εντοπισμό και την απολίνωση των τροφοφόρων των αιμορροϊδικών όζων αγγείων, δηλαδή των τελικών κλάδων της άνω αιμορροϊδικής αρτηρίας, με τη βοήθεια ενός ειδικά διαμορφωμένου πρωκτοσκοπίου και ενός ενσωματωμένου σε αυτό ανιχνευτή υπερήχων. Περιγράφηκε από τον Morinaga το 1995 και με την τεχνολογική εξέλιξη των διαθέσιμων συστημάτων που ακολούθησε έχει γίνει μία από τις πλέον αποδεκτές και διαδεδομένες «ελάχιστα τραυματικές» μεθόδους αντιμετώπισης της αιμορροϊδοπάθειας παγκοσμίως. Η τεχνική διενεργείται συνήθως με τον ασθενή σε θέση λιθοτομής μετά τη χορήγηση επισκληριδίου αναισθησίας. Τοποθετούνται πολλαπλά “figure-of-8” απορροφήσιμα ράμματα περιμετρικά στο κατώτερο ορθό, στις θέσεις των ακουστικών σημάτων Doppler από τους τελικούς κλάδους της άνω αιμορροϊδικής αρτηρίας. Η κατάργηση του σήματος Doppler σημαίνει την επιτυχή τοποθέτηση του ράμματος και την απολίνωση του εκάστοτε τελικού κλάδου. Έτσι διακόπτεται η κυκλοφορία του αίματος, οι βασικές αιμορροΐδες παύουν να τροφοδοτούνται, ατροφούν και συρρικνώνονται.
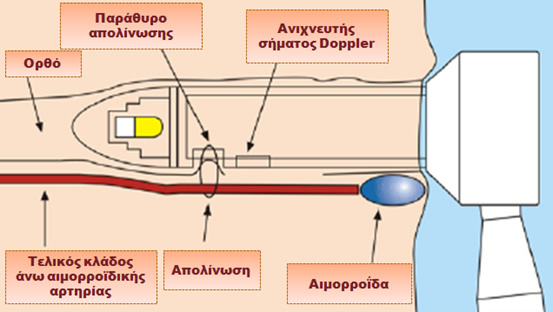
Η υπερηχογραφικά καθοδηγούμενη απολίνωση των αιμορροϊδικών αρτηριών
Η αιμορροϊδοπηξία ως τεχνική έχει περιγραφεί από τον Fournier το 1949, ως μια «μη αφαιρετική» τεχνική διόρθωσης της πρόπτωσης των αιμορροΐδων. Βασίστηκε στην αναγνώριση του δεδομένου ότι η χαλαρότητα του υποβλεννογόνιου στηρικτικού ιστού διαδραματίζει βασικό παθογενετικό ρόλο στην αιμορροϊδοπάθεια.
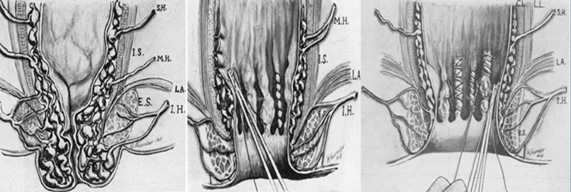
Η αιμορροϊδοπηξία όπως περιγράφηκε από τον H.J. Fournier (Annals of Surgery, 1949)
Στη σύγχρονη έκφρασή της η αιμορροϊδοπηξία συνήθως διενεργείται ως το δεύτερο στάδιο μετά την ολοκλήρωση της απολίνωσης των αιμορροϊδικών αγγείων. Ο αιμορροΐδικός ιστός που απομένει αναρτάται σταδιακά με την εφαρμογή συνεχούς ράμματος, το οποίο τοποθετείται από κεντρικά, περίπου 4-6 εκατοστά από το πρωκτικό άνοιγμα, έως περιφερικά, περίπου 2 εκατοστά από το πρωκτικό άνοιγμα. Έτσι η τελευταία ραφή διενεργείται πάνω από την οδοντωτή γραμμή, προκειμένου να μην συμπεριληφθεί εντός της συνεχούς ραφής ευαίσθητο πρωκτόδερμα. Στη συνέχεια, για να επιτευχθεί ανάρτηση και καθήλωση του προπίπτοντα αιμορροϊδικού ιστού, η τελική ραφή δένεται με το ελεύθερο άκρο της αρχικής κεντρικής («κεφαλικής») ραφής, προκειμένου να γίνει η αιμορροϊδοπηξία.
Η τεχνική της αιμορροϊδοπηξίας μπορεί να ολοκληρωθεί υπό άμεση πρωκτοσκοπική όραση, με τη βοήθεια ενός κοινού πρωκτοδιαστολέα που μπορεί να επιτύχει το κατάλληλο χειρουργικό πεδίο στα χέρια ενός έμπειρου και εκπαιδευμένου χειρουργού παχέος εντέρου και πρωκτού. Εξάλλου, αν και «ξεχασμένη» μέσα στα χρόνια, ως τεχνική, η αιμορροϊδοπηξία εφαρμοζόταν με διάφορες παραλλαγές της από αρκετές ομάδες ειδικών χειρουργών, αλλά ποτέ δεν κατάφερε να αντικαταστήσει τις κλασσικές, ριζικές και, πιθανά, τεχνικά πιο εύκολες αιμορροϊδεκτομές. Η αναζωπύρωση του ενδιαφέροντος για την τεχνική ήρθε μετά την εφαρμογή της υπερηχογραφικά καθοδηγούμενης απολίνωσης των αιμορροϊδικών αγγείων, στα πλαίσια μιας προσπάθειας να δοθεί λύση στο πρόβλημα της μη οριστικής αντιμετώπισης του προβλήματος στις μεγάλες 3ου και στις 4ου βαθμού αιμορροΐδες, με τον ελάχιστα δυνατόν τραυματικό τρόπο, δηλαδή με την αποφυγή αφαίρεσης μεγάλου τμήματος του προπίπτοντα αιμορροϊδικού όζου. Έτσι τα αρχικά πρωκτοσκόπια που χρησιμοποιούνταν στον εντοπισμό με Doppler και στην απολίνωση των ακροτελεύτιων κλάδων της άνω αιμορροϊδικής αρτηρίας τροποποιήθηκαν κατάλληλα, εξελίχθηκαν εργονομικά και εμπλουτίστηκαν με ειδικά παράθυρα, το σταδιακό άνοιγμα των οποίων επιτρέπει την πρόπτωση του πλεονάζοντα βλεννογόνου και την ανάρτησή του με συνεχή ραφή.
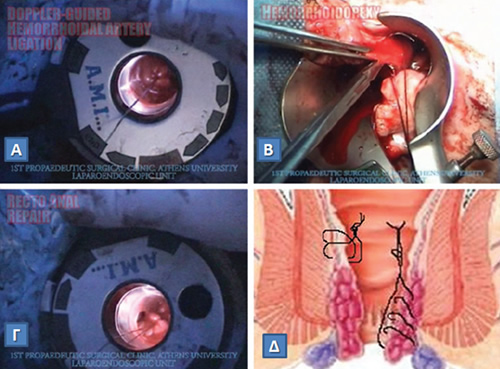
Α. Υπερηχογραφικά καθοδηγούμενη απολίνωση των αιμορροϊδικών αρτηριών με το σύστημα DG-HAL (Doppler-Guided Hemorrhoidal Artery Ligation)
Β. Αιμορροϊδοπηξία υπό άμεση πρωκτοσκοπική όραση
Γ. Αιμορροϊδοπηξία με τη βοήθεια του συστήματος DG-HAL/RAR (Rectoanal Repair)
Δ. Διαγραμματική απεικόνιση της απολίνωσης των τελικών κλάδων της άνω αιμορροϊδικής αρτηρίας και της αιμορροϊδοπηξίας με συνεχή ραφή
Tα πιο συχνά χρησιμοποιούμενα συστήματα που είναι διαθέσιμα από την Ιατρική βιομηχανία και οι αντίστοιχες τεχνικές που εφαρμόζονται αναφέρονται παρακάτω:
- Το σύστημα της απολίνωσης των αιμμορροϊδικών αγγείων σε συνδυασμό με καθοδηγούμενη αιμορροϊδοπηξία (ορθοπρωκτική επισκευή) HAL-RAR (Haemorrhoidal Artery Ligation and Recto Anal Repair, A.M.I., Feldkirch, Austria) και το τρίτης γενιάς σύστημα HAL-RAR Trilogy (A.M.I., Feldkirch, Austria)
HAL-RAR (Haemorrhoidal Artery Ligation and Recto Anal Repair, A.M.I., Feldkirch, Austria) (http://www.ami.at/en/produkt/hal-rar-2/)
HAL-RAR Trilogy (http://www.ami.at/en/produkt/trilogy/)
- To σύστημα της διαπρωκτικής απαγγείωσης των αιμορροΐδων ΤΗD (Transanal Hemorrhoidal Dearterialization, THD instrument, G.F. Medical Division, Correggio, Italy)

THD instrument (G.F. Medical Division, Correggio, Italy) (http://www.uniondata.org/gf-srl-medical-division.htm)
- Το σύστημα KM-25 device, VaiDan Medical Corporation, St. Petersburg, FL
- Το σύστημα KM-25 Moricorn, Hayashi Denki Co., Tokyo, Japan
- Το σύστημα ANGIODIN-Procto (Bioss, Russia)
ANGIODIN-Procto (Bioss, Russia) (http://bioss.ru/en/)
H απολίνωση των αιμορροϊδικών αγγείων συνδυαζόμενη με την αιμορροϊδοπηξία στοχεύουν στην παθογένεια της αιμορροϊδοπάθειας
Η απολίνωση των αιμορροϊδικών αγγείων (HAL/THD), από μόνη της στοχεύει στο «αγγειακό» σκέλος της παθογένειας, με την ελάττωση της αρτηριακής άρδευσης στο υπερδιογκωμένο αιμορροϊδικό πλέγμα, η οποία επιτυγχάνεται με τον ακριβή, υπερηχογραφικά καθοδηγούμενο, εντοπισμό και την, εν συνεχεία, απολίνωση των τελικών κλάδων της άνω αιμορροϊδικής αρτηρίας, βασικού τροφοδοτικού αγγείου του κατώτερου ορθού, από όπου εξορμάται ο αιμορροϊδικός ιστός. Το πλεονέκτημα της τεχνικής έναντι άλλων «μη αφαιρετικών» τεχνικών, όπως της σκληροθεραπείας και της απολίνωσης με ελαστικούς δακτυλίους έγκειται στον ακριβή εντοπισμό, λόγω της κατευθυνόμενης από το σήμα Doppler απολίνωσης των τροφοδοτούντων αρτηριών και στη σίγουρη απολίνωση των εν λόγω αγγείων. Αποφεύγονται οι τυφλοί χειρισμοί και επιτυγχάνεται η κατά το δυνατόν πλήρης απαγγείωση της αιμορροϊδικής ζώνης. Όταν η HAL/THD συνδυάζεται με την αιμορροϊδοπηξία, τότε, τουλάχιστον στα σημεία της μέγιστης πρόπτωσης των αιμορροΐδων, αποκαθίσταται η επανατοποθέτησή τους στην εγγύτερη περισσότερο «φυσιολογική» θέση τους, ενώ ο υποβλεννογόνιος ιστός ισχυροποιείται μέσω της ίνωσης που δημιουργείται από τη συνεχόμενη καθηλωτική ραφή της αιμορροϊδοπηξίας – βλεννογονοπηξίας.
Αν και είναι ιδιαίτερα αποτελεσματική μέθοδος για αιμορραγούσες συμπτωματικές αιμορροΐδες, η μεμονωμένη εφαρμογή της HAL/THD χωρίς την αιμορροϊδοπηξία αποτυγχάνει στον έλεγχο του προβλήματος στις αιμορροΐδες 4ου βαθμού με ποσοστά υποτροπής έως και 50-60%. Ο συνδυασμός των μεθόδων έχει ρίξει το ποσοστό της υποτροπής στο 11%. Η λογική της προσθήκης της αιμορροϊδοπηξίας βρίσκεται στη δυνατότητα ελάττωσης της αιμορροϊδικής πρόπτωσης χωρίς την καταφυγή στην «εύκολη» λύση της εκτομής. Η αιμορροϊδοπηξία με ράμματα υπό άμεση όραση και η ορθοπρωκτική επισκευή (Rectoanal Repair, AMI, Austria) ή η THD και οι άλλες διαθέσιμες εμπορικά τεχνικές, μετά τη διαμόρφωση του παραθύρου απολίνωσης του πρωκτοσκοπίου, επιτυγχάνουν την ανάρτηση του προπίπτοντος βλεννογόνου σε προχωρημένου βαθμού αιμορροΐδες και την καθήλωση του αιμορροϊδικού πλέγματος μέσω της επερχόμενης υποβλεννογονίου ίνωσης. Η αιμορροϊδοπηξία μπορεί να προφυλάσσει από τις υποτροπές όχι μόνο λόγω της καθηλωτικής δράσης της στον προπίπτοντα βλεννογόνο, αλλά και λόγω της βελτίωσης της φλεβικής επαναφοράς από το αιμορροϊδικό πλέγμα, η οποία επιτυγχάνεται με την ανάρτηση του αιμορροϊδικού πλέγματος σε περισσότερο φυσιολογική θέση. Αυτή ακριβώς η επανατοποθέτηση, αντί της εκτομής των αιμορροΐδων, αποκαθιστά σε ένα βαθμό και το φυσιολογικό ρόλο των αιμορροϊδικών δομών στο μηχανισμό της εγκράτειας. Σημειωτέον τα αιμορροϊδικά «μαξιλάρια» συνεισφέρουν στο 15-20% της πίεσης ηρεμίας του πρωκτού και μπορεί να παίζουν ρόλο «πώματος» διασφαλίζοντας την πλήρη σύγκλειση του πρωκτικού καναλιού.
Στη συστηματική ανασκόπηση των Giordano και συν (Diseases of Colon and Rectum, 2009), όπου συμπεριελήφθησαν μελέτες με συνολικά περίπου 2000 ασθενείς, η αποτελεσματικότητα της HAL/THD, όσον αφορά τον έλεγχο της αιμορραγίας και τη διόρθωση της πρόπτωσης από τις αιμορροΐδες άγγιξε το 90%. Ο μετεγχειρητικός πόνος ήταν μάλλον περιορισμένος, με μόνο το 20% να παραπονιέται για πόνο την πρώτη ημέρα μετά το χειρουργείο, ενώ το προφίλ της ασφάλειας της τεχνικής ήταν ιδιαίτερα υψηλό, αφού μόνο σποραδικά αναφέρθηκαν ελάσσονες, εύκολα αντιμετωπίσιμες επιπλοκές.
Προσωπική εμπειρία και συμβολή
Λόγω της ειδικής ενασχόλησης του και της εφαρμογής από τον ίδιο της αιμορροϊδοπηξίας με ράμματα, καθώς και διαφόρων τροποποιημένων τεχνικών ελάχιστης αιμορροϊδεκτομής, πριν ακόμη τη διάδοση της HAL/THD, ο Γ. Θεοδωρόπουλος ασχολήθηκε με την εφαρμογή της μεθόδου καθώς και με τη διερεύνηση των δυνατοτήτων της στα πλαίσια χρήσης της ως βασικής «πλατφόρμας» για την προσθήκη άλλοτε άλλου βαθμού εξατομικευμένης αιμορροϊδοπηξίας και ελάχιστης εκτομής, πάντα με στόχο να επιτυγχάνεται το μονιμότερο δυνατό αποτέλεσμα για τον ασθενή, αλλά και να αποφεύγεται η διενέργεια «επιθετικών» τεχνικών ριζικής «ανοικτής» αιμορροϊδεκτομής. Μάλιστα, με επιτυχία στην αντιμετώπιση της προχωρημένης αιμορροϊδοπάθειας, έχει συνδυάσει την εφαρμογή της HAL με την αιμορροϊδοπηξία, χωρίς τη χρήση του πρωκτοσκοπίου ειδικής καθοδήγησης, ήδη πριν την έλευση της HAL-RAR και της ΤΗD. Εφαρμόζει ελάχιστα τραυματικές τεχνικές πολλές φορές χωρίς τον τεχνολογικό εξοπλισμό της HAL, όπως τοποθέτηση των απολινώσεων στις ανατομικές θέσεις των τελικών κλάδων της άνω αιμορροϊδικής αρτηρίας και αιμορροϊδοπηξία στις θέσεις μέγιστης πρόπτωσης. Τέτοια προσέγγιση καθίσταται απαραίτητη όταν τα ειδικά πρωκτοσκόπια των εταιρειών δεν είναι άμεσα διαθέσιμα, όπως στην αντιμετώπιση αιμορροϊδικών κρίσεων και επειγόντων χειρουργείων για αιμορροΐδες στο Δημόσιο Σύστημα Υγείας, απαιτεί, ωστόσο, και εξαιρετική γνώση της ανατομίας και των ιδιαιτεροτήτων της περιοχής.
Ο Γ. Θεοδωρόπουλος έχει συνδυάσει την αιμορροϊδοπηξία με την υποβλεννογόνια «συντηρητική» αιμορροϊδεκτομή και η τροποποιημένη αυτή τεχνική περγράφεται στη σχετική δημοσίευση της διεθνούς βιβλιογραφίας (American Surgeon 2013). Έχει εφαρμόσει «ελάχιστα τραυματικές» εκτομές υπολειπόμενου αιμορροϊδικού ιστού πάντα σε συνδυασμό με την αιμορροϊδοπηξία, με ή χωρίς την πρότερη εφαρμογή της HAL, και, για αυτές, έχει εισάγει στην παγκόσμια βιβλιογραφία τον όρο “Minimal Mucocuteneous Excision” (MMCE), δηλαδή «ελαχίστη βλεννογονοδερματική εκτομή» (Colorectal Disease, 2008 και Techniques in Coloproctology, 2012). Όπως βρέθηκε από την παρακολούθηση των ασθενών και αναφέρεται στις σχετικές δημοσιεύσεις, η προσθήκη της MMCE δεν επιτείνει το μετεγχειρητικό άλγος των ασθενών.
Ο Γ. Θεοδωρόπουλος έχει κληθεί ως ομιλητής σε επιστημονικές συναντήσεις και συνέδρια, προκειμένου την παρουσίαση της τεχνικής HAL και των αποτελεσμάτων της, όπως στο 25ο Πανελλήνιο Συνέδριο Χειρουργικής & Διεθνές Χειρουργικό Φόρουμ 2006 (Αθήνα, 22-26.11.2006) και στο 3ο Πανελλήνιο Συνέδριο Ελληνικής Εταιρείας Χειρουργικής Πεπτικού (ΕΛΕΧΕΠ) (Αθήνα, 4-6.4.2008).
Τα αποτελέσματα της εφαρμογής της τεχνικής έχουν παρουσιαστεί σε Ελληνικά και διεθνή συνέδρια, όπως φαίνεται παρακάτω:




Στην Ελληνική πολυκεντρική μελέτη της οποίας ηγήθηκε ο Γ. Θεοδωρόπουλος, εκδόθηκε στο Ευρωπαϊκό περιοδικό Colorectal Disease το 2008 και στην οποία συμπεριελήφθησαν 147 αιμορροϊδοπαθείς, που είχαν αντιμετωπιστεί από 5 χειρουργούς με τη μέθοδο HAL-RAR, τα ποσοστά επιτυχίας και ικανοποίησης των ασθενών ξεπέρασαν το 95%. Η εν λόγω μελέτη αναγνωρίστηκε ως μία από τις πιο σημαντικές μελέτες που καθιέρωσαν την ασφάλεια και την αποτελεσματικότητα της τεχνικής HAL και περιλαμβάνεται μεταξύ άλλων Ευρωπαϊκών μελετών στην πιο πρόσφατη έκδοση του ενημερωτικού φυλλαδίου της σχετικής εταιρείας (A.M.I., Feldkirch, Austria).


Σε μελέτη που δημοσιεύτηκε στο αναγνωρισμένο περιοδικό Techniques in Coloproctology το 2012 και βασίστηκε στην ανάλυση προσωπικής σειράς ασθενών του Γ. Θεοδωρόπουλου, αναδείχθηκε η ισοδυναμία της αποτελεσματικότητας της αιμορροϊδοπηξίας που γίνεται με συνεχή ραφή υπό άμεση πρωκτοσκοπική όραση με αυτήν της αιμορροϊδοπηξίας που καθοδηγείται από το ειδικό πρωκτοσκόπιο της HAL-RAR.