Γενικά- Ορισμοί:
Αιμορραγία πεπτικού ορίζεται ως η απώλεια αίματος από το πεπτικό σύστημα.
Συχνό πρόβλημα της καθημερινής κλινικής πράξης με επίπτωση 100 περιπτώσεις/100.000 άτομα.
Διακρίνονται σε αιμορραγίες ανώτερου και σε αιμορραγίες κατώτερου πεπτικού ανάλογα με το εάν η αιτία της αιμορραγίας βρίσκεται εγγύτερα (μέχρι και το12λο) ή απώτερα του συνδέσμου του Τreitz (λεπτό ή παχύ έντερο). Τα 2/3 των αιμορραγιών είναι από το ανώτερο πεπτικό.
Περισσότεροι ασθενείς είναι >65 ετών, λόγω αυξημένης επίπτωσης των αιτιών που προκαλούν την αιμορραγία στις μεγάλες ηλικίες, αλλά και συμπαρομαρτούντων καταστάσεων που επιτείνουν την αιμορραγική διάθεση από το πεπτικό (π.χ. λήψη μη στεροειδών αντιφλεγμονωδών φαρμάκων).
Σε 80% των περιπτώσεων οι αιμορραγίες του πεπτικού είναι αυτοπεριοριζόμενες και αντιμετωπίζονται μόνο με συντηρητικά- υποστηρικτικά μέσα.
Οι αιμορραγίες πεπτικού υποτροπιάζουν σε 20% (95% των υποτροπών συμβαίνουν το 1ο τριήμερο από την εισαγωγή).
Χειρουργική αντιμετώπιση απαιτείται σε 3-10% (πιο συχνά σε αιμορραγίες ανώτερου πεπτικού).
Θνητότητα (5-10%) και νοσηρότητα εξαρτώνται από: την αιτία και τη σοβαρότητα (μέγεθος) της αιμορραγίας, τη γενική κατάσταση της υγείας και την ηλικία του ασθενούς.
Αιτιολογία
Τα γαστρο12δακτυλικά έλκη αποτελούν τη συνηθέστερη αιτία αιμορραγίας από το ανώτερο πεπτικό σύστημα (35-45%), ενώ η οισοφαγίτιδα και η γαστρίτιδα μαζί με τα γαστρο12δακτυλικά έλκη ευθύνονται για το 70-90% των αιμορραγιών από το ανώτερο πεπτικό σύστημα στη μέση ηλικία.
Τα εκκολπώματα αποτελούν το πιο συχνό αίτιο μαζικής αιμορραγίας κατώτερου πεπτικού με δεύτερη κοινότερη αιτία τις αγγειοδυσπλασίες (συνήθως ευρισκόμενες στο δεξιό κόλον). Η αιμορροϊδοπάθεια και η ραγάδα πρωκτού είναι κοινά αίτια απώλειας αίματος, αλλά σπανιότατα οδηγούν σε μαζική αιμορραγία.
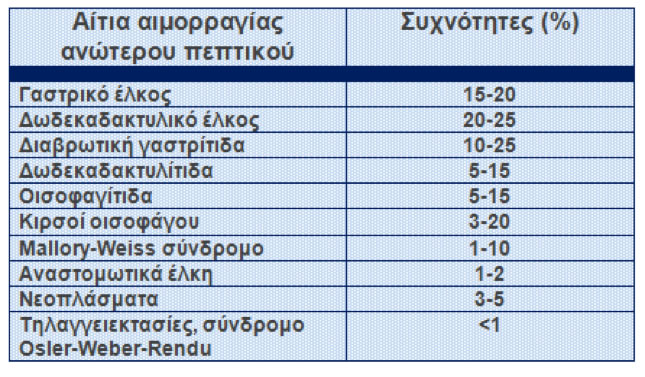
Τα αίτια της αιμορραγίας ανώτερου πεπτικού με τις αντίστοιχες συχνότητες συνοψίζονται στον Πίνακα 1.
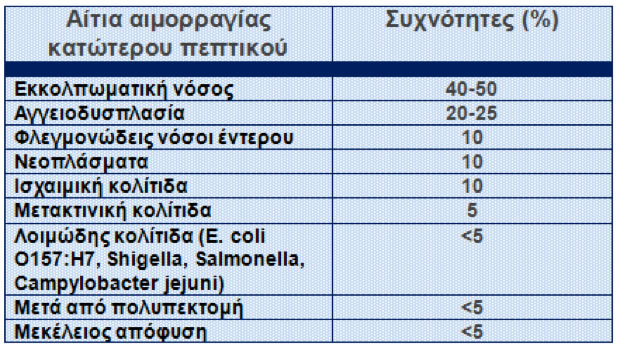
Τα αίτια της αιμορραγίας κατώτερου πεπτικού με τις αντίστοιχες συχνότητες συνοψίζονται στον Πίνακα 2.
Πίνακας 1.
Αίτια αιμορραγίας ανώτερου πεπτικού
Πίνακας 2.
Αίτια αιμορραγίας κατώτερου πεπτικού
Ιστορικό
Απαραίτητη είναι η ενδελεχής λήψη λεπτομερούς ιστορικού και η πλήρης αντικειμενική εξέταση, τα οποία πραγματοποιούνται εξαρχής, εφόσον ο ασθενής είναι αιμοδυναμικά σταθερός. Οι σημαντικές αυτές ενέργειες, καθώς και ο λεπτομερής παρακλινικός έλεγχος, ωστόσο, πρέπει να γίνονται μετά την αιμοδυναμική σταθεροποίηση του ασθενούς, η οποία αποτελεί το πρωταρχικό μέλημα, ιδιαίτερα στις σοβαρές αιμορραγίες που προκαλούν αιμοδυναμική αστάθεια.
Ιδιαιτερότητες στη συμπτωματολογία του ασθενούς, από όπου πηγάζουν πληροφορίες χρήσιμες στη διαφορική διάγνωση, αναλύονται παρακάτω.
Τρόποι εκδήλωσης αιμορραγίας πεπτικού
- Αιματέμεση (σε 50% των αιμορραγιών ανώτερου πεπτικού): έμετος με αίμα και πήγματα.
- Καφεοειδής έμετος: παλαιό αίμα.
- Μέλαινα κένωση (σε 20% αιμορραγιών ανώτερου πεπτικού): μαύρα σαν πίσσα κόπρανα λόγω της αποδόμησης της αιμοσφαιρίνης κατά την δίοδο της από τον πεπτικό σωλήνα. Μέλαινες κενώσεις υποδηλώνουν αιμορραγία από ανώτερο πεπτικό (είναι η συχνότερη εκδήλωση). Βλάβες σε μικρά (< 0.1 mm) αγγεία του υποβλεννογόνιου εκδηλώνονται συνήθως με μικρή απώλεια αίματος και μέλαινες κενώσεις, αντίθετα με διαβρώσεις μεγαλυτέρων αγγείων (μέχρι και 2mm) που εντοπίζονται στη βάση χρόνιων ελκών που φλεγμαίνουν, οι οποίες εκδηλώνονται με σημαντική αιμορραγία και αιματέμεση. Μικρή απώλεια από το κατώτερο πεπτικό ιδίως από το δεξιό κόλον μπορεί να εκδηλωθεί με μέλαινα κένωση.
- Αιματέμεση και μέλαινα κένωση (σε 30% των αιμορραγιών ανώτερου πεπτικού).
- Ερυθρομέλαινα κένωση.
- Αιματοχεσία: Αποβολή ζωηρώς ερυθρού αίματος και πηγμάτων δια του πρωκτού. Ερυθρομέλαινα κένωση ή αιματοχεσία υποδηλώνουν αιμορραγία από το κατώτερο πεπτικό. Μαζική αιμορραγία ανώτερου πεπτικού μπορεί να εκδηλωθεί με ερυθρομέλαινα ή αιματοχεσία λόγω της μαζικής ταχείας διόδου του αίματος από τον πεπτικό σωλήνα.
- Συμπτωματική (αδυναμία, καταβολή, λιποθυμικό επεισόδιο) ή ασυμπτωματική σιδηροπενική, μικροκυτταρική, υπόχρωμη αναιμία, λόγω μικρής, χρόνιας (λανθάνουσας) απώλειας αίματος, που δεν είναι ορατή και δεν γίνεται αντιληπτή, παρά μόνο με την εξέταση των κοπράνων για μικροσκοπική παρουσία αίματος. Οφείλεται συνηθέστερα σε νεοπλασίες του πεπτικού, με συχνότερη το αδενοκαρκίνωμα του δεξιού κόλου.
Αλλαγές συνηθειών εντερικής λειτουργίας
- Κάθε πρόσφατη αλλαγή στις συνήθειες του εντέρου (πρωτοεμφανιζόμενη δυσκοιλιότητα ή διάρροια), αλλαγή στο χρώμα, σύσταση ή σχήμα των κοπράνων λαμβάνεται σοβαρά υπ’ όψιν στη διερεύνηση του ασθενούς, κυρίως για τον αποκλεισμό παρουσίας κακοήθειας στο παχύ έντερο.
Κοιλιακό άλγος
- Ανώδυνη αιμορραγία είναι κοινή και μπορεί να σχετίζεται με την παρουσία κιρσών, αγγειοδυσπλασιών, εκκολπωμάτων ή νεοπλασμάτων.
- Επιγαστρικό άλγος σχετίζεται με γαστρο12δακτυλικό έλκος, γαστρίτιδα ή οισοφαγίτιδα.
- Εντοπισμένο ή διάχυτο κωλικοειδές άλγος μπορεί να οφείλεται σε φλεγμονώδη νόσο του εντέρου, αποφρακτικό ορθοκολικό καρκίνο ή λοιμώδεις εντεροκολίτιδες.
- Διάχυτο άλγος δυσανάλογο με τα ευρήματα από την αντικειμενική εξέταση της κοιλιάς (απουσία περιτοναϊσμού), όταν συνυπάρχει με αιμορραγία του πεπτικού υποδηλώνει εντερική ισχαιμία.
Παράγοντες κινδύνου και προδιαθεσικές καταστάσεις
- Παράγοντες που προδιαθέτουν σε έλκος: στεροειδή, μη στεροειδή αντιφλεγμονώδη, αλκοόλ, κάπνισμα.
- Σοβαρό stress: μείζον τραύμα, μαζικό έγκαυμα.
- Ιστορικό οισοφαγο-γαστροσκόπησης, κολονοσκόπησης, τοποθέτησης ρινογαστρικού σωλήνα.
- Πολλαπλοί έμετοι και αναγωγές: διάβρωση Mallory-Weiss στην οισοφαγογαστρική συμβολή.
- Ιστορικό αμβλέος ή διατιτραίνοντος τραύματος.
Συστηματικά συμπτώματα
- Πυρετός, ρίγη: φλεγμονώδης ή λοιμώδης αιτιολογία.
- Απώλεια βάρους, ανορεξία, καταβολή: κοινά συμπτώματα που σχετίζονται με ενδοκοιλιακές κακοήθειες.
- Ζάλη, ορθοστατική υπόταση: ενδεικτικά οξείας απώλειας αίματος ή σοβαρής αναιμίας από χρόνια λανθάνουσα απώλεια αίματος.
Ατομικό αναμνηστικό
- Προηγούμενα επεισόδια αιμορραγίας πεπτικού: αναζητούνται πληροφορίες που αφορούν στη σοβαρότητα τους (πόσες μονάδες αίματος μεταγγίστηκαν;), στη συχνότητά τους και στη διενέργεια διαγνωστικών και θεραπευτικών ενδοσκοπικών παρεμβάσεων.
Αντικειμενική εξέταση
Γενική εμφάνιση ασθενούς
- Ασθενής με μέτρια ή σοβαρή αιμορραγία έχει δυσφορία, είναι ωχρός, αγχώδης και, πιθανά συγχυτικός ή και με ελαττωμένο επίπεδο συνείδησης.
Ζωτικά σημεία
- Αρτηριακή πίεση: αναζητιέται υπόταση ή ορθοστατικές μεταβολές (πτώση αρτηριακής πίεσης στην όρθια θέση >20 mmHg).
- Σφύξεις: ταχυκαρδία ή ορθοστατικές μεταβολές (αύξηση των σφύξεων στην όρθια θέση >20/min).
- Θερμοκρασία: μπορεί να είναι αυξημένη σε λοιμώξεις, φλεγμονές.
- Ρυθμός αναπνοής: οι αναπνοές μπορεί να είναι ρηχές και γρήγορες σε σοβαρή αιμορραγία.
Δέρμα
- Ίκτερος, ερύθημα παλαμών, αραχνοειδείς τηλεαγγειεκτασ, γυναικομαστία, ατροφικοί όρχεις, αστηριξία σχετίζονται με κίρρωση ήπατος, πυλαία υπέρταση
- και αιμορραγούντες κισρούς οισοφάγου.
- Εκχυμώσεις και πετέχειες σχετίζονται με υποκείμενες πηκτικές διαταραχές ή
- θρομβοπενία.
Κεφαλή, τράχηλος
- Ωχρός, ξηρός βλεννογόνος στόματος, στίγματα αιμορραγίας στοματοφαρυγγικής αρχής.
Κοιλιά
- Επισκόπηση: διάταση, ίκτερος, «κεφαλή Μέδουσας».
- Ακρόαση: εντερικοί ήχοι συνήθως αυξημένοι σε αιμορραγία ανώτερου πεπτικού.
- Ψηλάφηση: εκτίμηση ευαισθησίας στην ψηλάφηση, αναζήτηση περιτοναϊκών σημείων (π.χ, ακούσια σύσπαση κοιλιακού τοιχώματος).
- Δακτυλική εξέταση πρωκτού- ορθού: εκτίμηση χρώματος κοπράνων (μέλαινα, αιματοχεσία, μικροσκοπική απώλεια αίματος), τυχόν παρουσίας πρωκτικών παθολογιών (π.χ. αιμορροΐδες, ραγάδα), παρουσίας νεοπλάσματος στο ορθό. Αιματοχεσία με ζωηρό κόκκινο αίμα και θρόμβους στο γάντι της δακτυλικής παραπέμπει σε αιμορραγία από το κατώτερο πεπτικό, εκτός από ποσοστό περίπου 10%, όπου τέτοια σοβαρή αιμορραγία από το ανώτερο πεπτικό, σε μία τέτοια περίπτωση, όμως, κατά κανόνα, υπάρχει και αιμοδυναμική αστάθεια.
Εργαστηριακά ευρήματα
- Κατά την αρχική λήψη αίματος για εργαστηριακό έλεγχο αποστέλλεται διασταύρωση για 4-6 μονάδες συμπυκνωμένων ερυθρών, οι οποίες πρέπει να είναι άμεσα διαθέσιμες κατά τη νοσηλεία του ασθενούς.
Αιμοσφαιρίνη/ αιματοκρίτης:
- Οι αρχικές τιμές δεν είναι αντιπροσωπευτικές, διότι η αιμοαραίωση που ακολουθεί τη μεταφορά ύδατος από το διάμεσο στον ενδαγγειακό χώρο για την αποκατάσταση της ενδαγγειακής πίεσης, απαιτεί χρόνο. Μόνο όταν αναπληρωθούν οι απώλειες των υγρών έχουμε αντιπροσωπευτική εικόνα του αιματοκρίτη.
- Υποχρωμία και μικροκυττάρωση είναι ενδεικτικές χρόνιας απώλειας αίματος.
- Μακροκυττάρωση μπορεί να συνυπάρχει με υποθρεψία συνεπεία της χρόνιας κατάχρησης αλκοόλ, που έχει οδηγήσει σε κίρρωση ήπατος.
Αιμοπετάλια:
- Θρομβοκυττοπενία οφείλεται σε διαταραχή πηκτικότητας του αίματος που σχετίζεται με μαζική απώλεια αίματος
- Θρομβοκυττοπενία μπορεί να συνυπάρχει σε κιρρωτικούς ασθενείς λόγω υπερσπληνισμού.
Έλεγχος πηκτικότητας του αίματος (PT/ APTT και INR), μέτρηση των επιπέδων ινωδογόνου και των προϊόντων ινικής (επηρεασμένα σε μαζικές αιμορραγίες).
Έλεγχος νεφρικής λειτουργίας, ηλεκτρολυτικών διαταραχών:
- Διαταραχές τους είναι συνήθως δευτερογενείς στην απώλεια όγκου ύδατος ή των εμέτων.
- Υψηλές τιμές ουρίας αίματος μπορεί να οφείλονται στην αυξημένη απορρόφηση πρωτεϊνών του αίματος στην αιμορραγία του ανώτερου πεπτικού, αλλά και λόγω της αφυδάτωσης.
Ηπατικά ένζυμα (επηρεασμένα όταν η υποκείμενη παθολογία που οδήγησε στην αιμορραγία οφείλεται σε ηπατική βλάβη, π.χ. κίρρωση και κιρσοί).
Αντιμετώπιση
Εκτίμηση της σοβαρότητας της αιμορραγίας
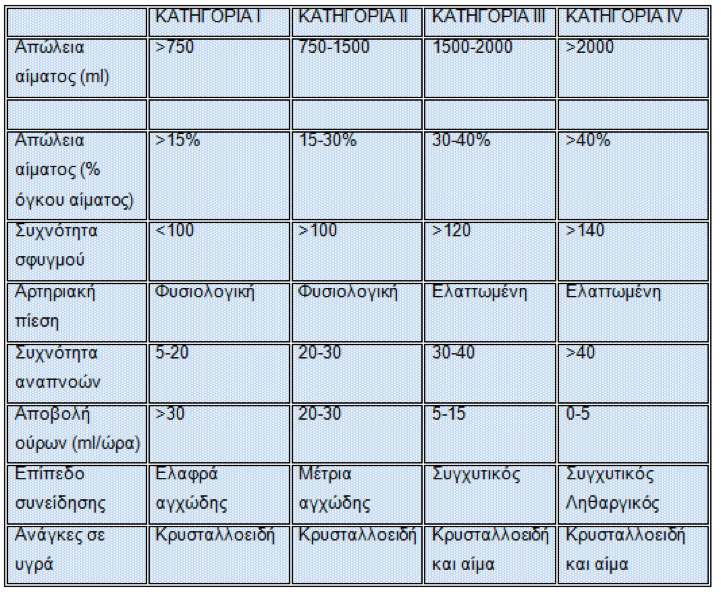
Η αρχική εκτίμηση της ποσότητας αίματος που έχει χαθεί είναι απαραίτητη προκειμένου να καθορισθεί η ανάγκη για επείγουσα αναζωογόνηση του ασθενούς (Πίνακας 3).
Για την αντιμετώπιση του ασθενούς με αιμορραγία πεπτικού η συνεργασία του χειρουργού, του γαστρεντερολόγου, του επεμβατικού ακτινολόγου (εφόσον είναι διαθέσιμος) και, ενδεχομένως, του εντατικολόγου είναι απαραίτητη.
Πίνακας 3.
Εκτίμηση σοβαρότητας του ασθενούς με αιμορραγία πεπτικού
Αιμοδυναμική σταθεροποίηση- Αρχικές ενέργειες
Σε ασθενείς με μεγάλη απώλεια αίματος (μαζική αιματέμεση ή αιματοχεσία) ή σε ασθενείς με σημεία καταπληξίας (ταχυκαρδία, υπόταση, ορθοστατική υπόταση) εφαρμόζονται οι βασικές αρχές αναζωογόνησης, ανάλογα με αυτές που εφαρμόζονται στον πολυτραυματία, γνωστές ως ABC (Αirway, Breathing, Circulation), πριν από κάθε προσπάθεια διάγνωσης του αιτίου που προκάλεσε την αιμορραγία.
Χορηγείται οξυγόνο με ρινικές κάνουλες ή εάν απαιτηθεί (σε ληθαργικό ασθενή με μαζική αιμορραγία) ενδοτραχειακή διασωλήνωση και μηχανικός αερισμός.
Τοποθετούνται δύο ευρείς περιφερικοί φλεβοκαθετήρες (16-18 G), από τους οποίους, αφού ληφθεί αίμα για το βασικό εργαστηριακό έλεγχο και τη διασταύρωση αίματος, χορηγούνται κρυσταλλοειδή διαλύματα (Normal Saline ή Lactated Ringer's).
Τοποθετείται ουροκαθετήρας Foley για τη μέτρηση αποβολής ούρων, ως δείκτη επαρκούς ανάνηψης με υγρά.
Εάν ο ασθενής δεν σταθεροποιείται μετά την ταχεία χορήγηση 2 lit κρυσταλλοειδών, μεταγγίζεται με διασταυρωμένο αίμα (συμπυκνωμένα ερυθρά). Στόχος είναι να διατηρηθεί η αιμοσφαιρίνη ≥9 mg/dl στους ασθενείς με στεφανιαία νόσο, ενώ σε νεώτερους ασθενείς χωρίς συνοδά νοσήματα και σε ασθενείς με κίρρωση και πυλαία υπέρταση επίπεδα αιμοσφαιρίνης >7-8mg/dl είναι συνήθως επαρκή.
Σε ασθενείς με αιμορραγία λόγω λήψης αντιπηκτικών φαρμάκων (συνήθως δικουμαρινικά αντιπηκτικά) χρειάζεται να αποκατασταθεί η διαταραχή χορηγώντας πλάσμα (Fresh Frozen Plasma, FFP) και σπανιότερα βιταμίνη Κ.
- Εφόσον δεν υπάρχουν διαταραχές της πηκτικότητας του αίματος ή των αιμοπεταλίων ο ασθενής μεταγγίζεται με πλάσματα αφού πρώτα λάβει 6 περίπου μονάδες αίματος ή το INR του είναι ≥1.5.
- Μετάγγιση με αιμοπετάλια λαμβάνει χώρα όταν ο ασθενής μεταγγισθεί με περισσότερες από 10 μονάδες αίματος ή εφόσον ο αριθμός των αιμοπεταλίων είναι μικρότερος από 50.000.
- Η χορήγηση ασβεστίου (με ρυθμό έγχυσης > 50ml/min), βιταμίνης Κ και κρυοϊζήματος (για τη διόρθωση του χαμηλού ινωδογόνου) μπορεί, επίσης, να συμβάλλουν σημαντικά στον έλεγχο της αιμορραγίας.
Τοποθετείται ρινογαστρικός σωλήνας Levin.
- H αναρρόφηση αίματος από το Levin αποδεικνύει ότι η αιμορραγία προέρχεται από το ανώτερο πεπτικό.
- Η αναρρόφηση χολής παραπέμπει σε αιμορραγία από το κατώτερο πεπτικό.
- Η αναρρόφηση καθαρού γαστρικού περιεχομένου είναι μη διαγνωστική.
Φάρμακα στην αιμορραγία ανώτερου πεπτικού:
- Αναστολείς αντλίας πρωτονίων (Proton Pump Inhibitors, PPIs): Συστήνεται η εμπειρική έναρξη ενδοφλέβιας χορήγησης ομεπραζόλης (40 mg X 2) με την εμφάνιση του ασθενούς με αιμορραγία ανώτερου πεπτικού έως, τουλάχιστον, την επίσχεσή της, αφού, έχει αποδειχθεί ότι, αντίθετα με τα άλλα κοινώς χρησιμοποιούμενα αντιεκκριτικά, τους ανταγωνιστές Η2 (π.χ. ρανιτιδίνη), συντελούν στην ελάττωση της υποτροπής της αιμορραγίας.
- Σωματοστατίνη και το ανάλογο της, οκτρεοτίδη: χρησιμοποιούνται στην αιμορραγία από κιρσούς οισιφάγου, αλλά μπορεί να ελαττώσει και την πιθανότητα αιμορραγίας από άλλα αίτια (ενδοφλέβια χορήγηση bolus 25-50 mcg, ακολουθούμενη από συνεχή έγχυση 25-50 mcg/ώρα).
- Τρανεξαμικό οξύ: αντιινωδολυτικός παράγοντας που ελαττώνει τη θνητότητα από τις αιμορραγίες του ανώτερου πεπτικού
Ειδικά μέτρα.
- Σε κιρσορραγία, ο επιπωματισμός με μπαλόνι (καθετήρας Seagstaken-Blackmore), με αποτελεσματικότητα του στην επίσχεση της αιμορραγίας που κυμαίνεται από 50 έως 80%, ενώ απαιτείται συχνή επανεκτίμηση και έλεγχος του καθετήρα για αποφυγή πιθανής νέκρωσης λόγω ισχαιμίας.
Παρακολούθηση συνέχισης αιμορραγίας.
- Απαιτείται η συνεχής παρακολούθηση των ζωτικών σημείων, μέτρηση της ωριαίας αποβολής ούρων, συχνή μέτρηση του αιματοκρίτη, της πηκτικότητας αίματος και των αερίων αίματος.
- Παρακολούθηση ειδικών αιμοδυναμικών παραμέτρων σε ασθενείς που χρειάζονται νοσηλεία σε Μονάδα Εντατικής Θεραπείας.
Διαγνωστικές μέθοδοι
Ενδοσκόπηση ανώτερου πεπτικού (Οισοφαγο-γαστροσκόπηση)
- Διαγνωστική μέθοδος εκλογής για την οξεία αιμορραγία ανώτερου πεπτικού.
- Έχει υψηλή ευαισθησία, ειδικότητα και διαγνωστική ακρίβεια (95%) για τον εντοπισμό της αιτίας της αιμορραγίας.
- Συστήνεται να διενεργείται μέσα στο πρώτο 24ωρο από την προσέλευση του ασθενούς.
- Βοηθά στην ανάδειξη του αιτίου και στην εκτίμηση της κλινικής έκβασης καθώς τα στίγματα αιμορραγίας που παρατηρούνται σχετίζονται με την πιθανότητα υποτροπής της αιμορραγίας.
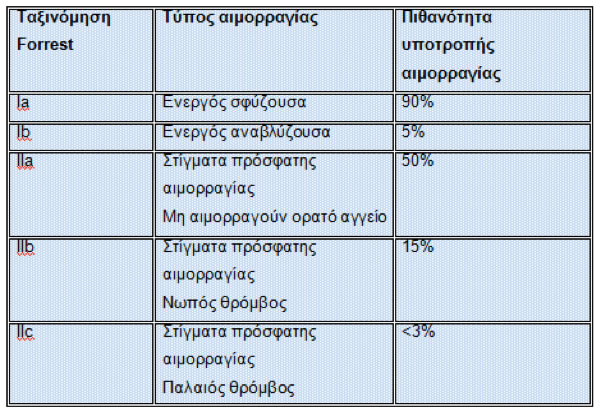
- Τα ενδοσκοπικά ευρήματα σε ασθενείς με πεπτικό έλκος περιγράφονται σύμφωνα με την ταξινόμηση Forrest και καθορίζουν ποιες βλάβες απαιτούν ενδοσκοπική επεμβατική θεραπεία και σε ποιο ποσοστό θα υποτροπιάσει η αιμορραγία (Πίνακας 4).
Πίνακας 4.
Ταξινόμηση Forrest
- Ενδοσκοπική αιμόσταση επιτυγχάνεται με ενδοσκοπική ένεση διαλύματος αδρεναλίνης που προκαλεί οίδημα και αγγειόσπασμο ή με θερμικές (ηλεκτροθερμοπηξία) ή με μηχανικές μεθόδους (μηχανικά clips).
- Μετά την επίσχεση της αιμορραγίας με την επεμβατική γαστροσκόπηση, ο ασθενής πρέπει να παρακολουθείται αιμοδυναμικά τις πρώτες ημέρες και επί υποτροπής της αιμορραγίας η ενδοσκοπική αιμόσταση μπορεί να επαναληφθεί.
- Σε συνεχιζόμενη ή υποτροπιάζουσα αιμορραγία γίνεται χειρουργική επέμβαση και απολίνωση του αιμορραγούντος αγγείου.
Ενδοσκόπηση κατώτερου πεπτικού (ορθοσκόπηση, κολονοσκόπηση)
- Απλή άκαμπτη ορθοσκόπηση μπορεί να αποκλείσει αιμορραγία κατώτερου πεπτικού (συνήθως ήπιας βαρύτητας) που οφείλεται σε παθολογίες του πρωκτού (π.χ. αιμορροϊδοπάθεια).
- Η πλήρης κολονοσκόπηση προσφέρει τη δυνατότητα εντοπισμού της αιμορραγούσας βλάβης και της υλοποίησης ενδοσκοπικής θεραπείας.
- Αν και το αίμα μέσα στον αυλό του παχέος εντέρου παίζει ρόλο καθαρτικού, υπάρχει η ανάγκη για προετοιμασία του εντέρου με καθαρισμό με διαλύματα πολυαιθυλενογλυκόλης, διότι η ανεπαρκής προετοιμασία περιορίζει το οπτικό πεδίο περιορίζει και την διαγνωστική αξία της εξέτασης.
- Συστήνεται η πρώϊμη κολονοσκόπηση (εντός 12- 24 ωρών) σε ασθενή που έχει σταθεροποιηθεί αιμοδυναμικά.
Αγγειογραφία
- Εξέταση εκλογής για ασθενείς με σοβαρή αιμορραγία, αιμοδυναμικά ασταθείς που δεν μπορούν να ενδοσκοπηθούν ή για ασθενείς που συνεχίζουν να αιμορραγούν μετά την κολονοσκόπηση.
- Απαιτείται αιμορραγία με ταχύτητα ροής 0.5-1.0 ml/min για να καταστεί ορατό το αιμορραγούν αγγείο.
- Παρέχει δυνατότητα εντοπισμού ακριβής θέσης εστίας αιμορραγίας καθώς και δυνατότητα επέμβασης (εμβολισμός αιμορραγούντος αγγείου), με δυνατότητα αιμόστασης έως 96% περιπτώσεων, αλλά με ποσοστά υποτροπής αιμορραγίας (20%) και σοβαρών επιπλοκών (17%), όπως ισχαιμίας εντέρου, οξείας νεφρικής ανεπάρκειας, κλπ.
Αξονική αγγειογραφία
- Άμεσα διαθέσιμη, γρήγορη, μη επεμβατική.
- Απαιτείται ρυθμός αιμορραγίας 0.3-0.5 ml/min για να καταστεί ορατή η αιμορραγία.
- Δίνει όμως γενικές πληροφορίες ως προς την ανατομική θέση της εστίας της αιμορραγίας, εκθέτει τον ασθενή, σε ακτινοβολία και η χρήση σκιαγραφικού μπορεί να επιδεινώσει μια ήδη επιβαρυμένη νεφρική λειτουργία.
Σπινθηρογράφημα με 99mTc Sulfur colloid ή με 99mTc σημασμένα αυτόλογα ερυθρά.
- Ανιχνεύουν εστίες αιμορραγίας με ελάχιστη απώλεια (0,1-0,5ml/min).
- Αν και πιο ευαίσθητο από την αγγειογραφία, δίνει γενικές πληροφορίες αναφορικά στην εστία αιμορραγίας και έχει μικρή εντοπιστική αξία.
- Το φάρμακο παραμένει στον οργανισμό για 24 περίπου ώρες με αποτέλεσμα η εξέταση να μπορεί να επαναληφθεί αυτό το χρονικό διάστημα.
- Εφόσον είναι άμεσα διαθέσιμο και υπάρχει το εξειδικευμένο προσωπικό και ο ειδικός εξοπλισμός, μπορεί να χρησιμοποιηθεί για να επιλεγούν οι ασθενείς που αιμορραγούν επαρκώς προκειμένου να υποβληθούν ακολούθως σε αγγειογραφία, η οποία και έχει εντοπιστική ικανότητα.
- Χρησιμοποιείται (μαζί με άλλες εξετάσεις ελέγχου του λεπτού εντέρου, όπως η εντεροσκόπηση και η ενδοσκοπική κάψουλα) κυρίως σε χρόνιες, διαλείπουσες αιμορραγίες μη καθορισμένης αρχής και όταν ο ενδοσκοπικός και απεικονιστικός έλεγχος δεν έχει καταστεί δυνατόν να αναδείξει την πηγή της αιμορραγίας.
Στις Εικόνες 1 και 2 συνοψίζονται οι αλγόριθμοι προσέγγισης και αντιμετώπισης της αιμορραγίας του ανώτερου και του κατώτερου πεπτικού.
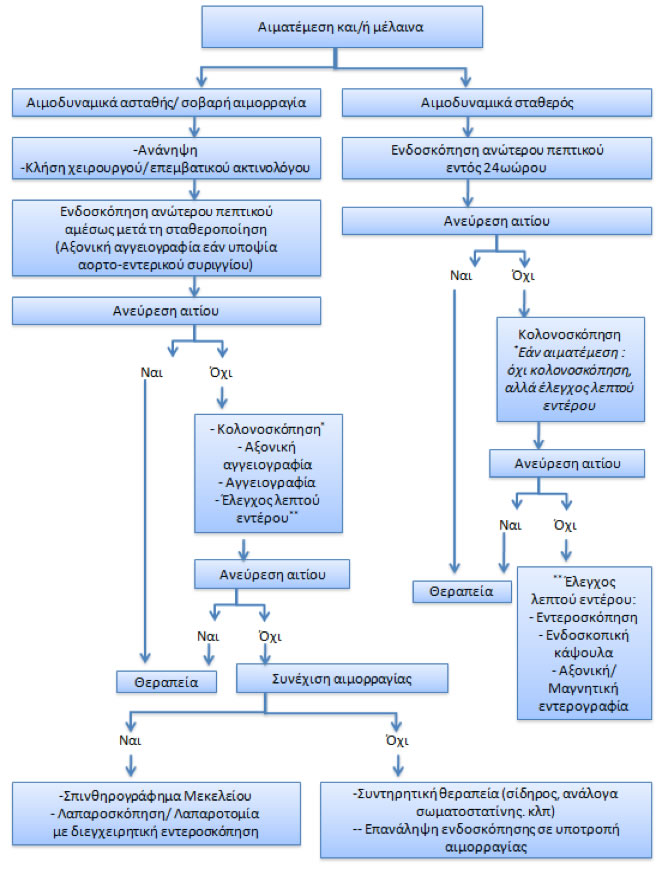
Εικόνα 1
Αλγόριθμος αντιμετώπισης αιμορραγίας ανώτερου πεπτικού
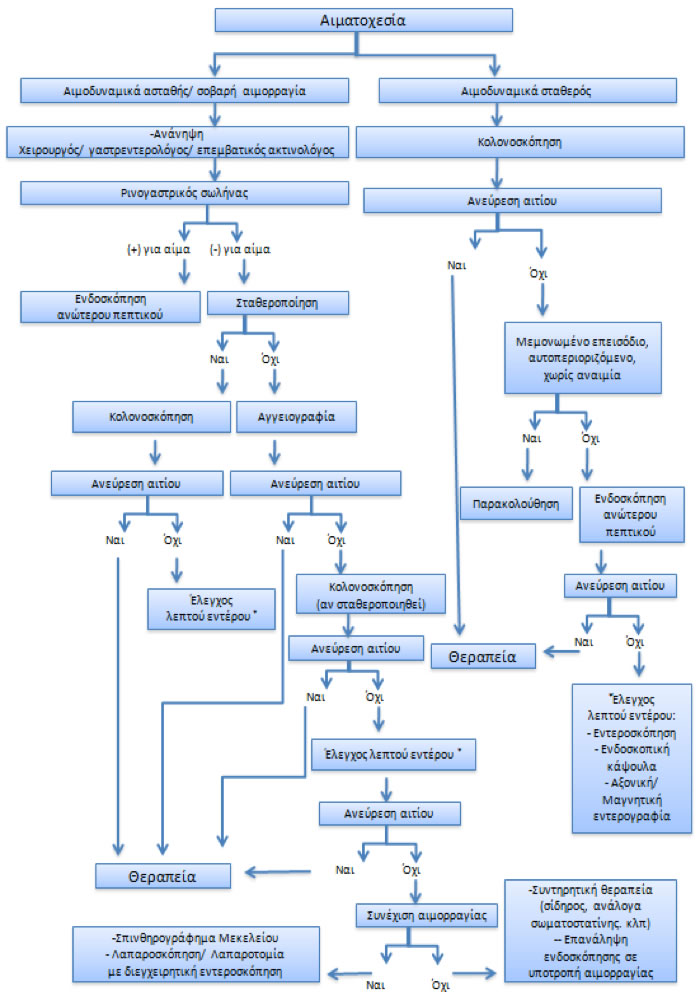
Εικόνα 2
Αλγόριθμος αντιμετώπισης αιμορραγίας κατώτερου πεπτικού
Χειρουργική θεραπεία
Οι ενδείξεις χειρουργικής θεραπείας εξαρτώνται από την αιμοδυναμική κατάσταση ασθενούς, τον αριθμό μεταγγίσεων και από το ρυθμό/υποτροπή της αιμορραγίας.
Ο ασθενής οδηγείται στο χειρουργείο όταν:
- απαιτούνται >6 μονάδες συμπυκνωμένων ερυθρών/ημέρα για την διατήρηση αιμοδυναμικής σταθερότητας.
- η αιμορραγία διαρκεί >72 ώρες.
- η αιμορραγία υποτροπιάζει ενώ ο ασθενής έχει λάβει το μέγιστο της συστηνόμενης συντηρητικής/υποστηρικτικής αγωγής και ενδοσκοπικής επεμβατικής θεραπείας.
- όταν άλλες προσπάθειες αιμόστασης (αγγειογραφικός εμβολισμός/ ενδοσκοπική θεραπεία) αποτυγχάνουν.
Η επιλογή της χειρουργικής επέμβασης στην αιμορραγία του ανώτερου πεπτικού καθορίζεται από την υποκείμενη νόσο που προκάλεσε την αιμορραγία. Οι επιλογές της χειρουργικής επέμβασης στην αιμορραγία του κατώτερου πεπτικού είναι:
- Τμηματική (σιγμοειδεκτομή ή αριστερή ή δεξιά) κολεκτομή, εάν το αίτιο έχει ενδοσκοπικά ή αγγειογραφικά εντοπιστεί προεγχειρητικά
- Υφολική κολεκτομή εάν το αίτιο της αιμορραγίας δεν είναι γνωστό. Η αφαίρεση του δεξιού και του αριστερού κόλου με την επέμβαση της υφολικής κολεκτομής γίνεται σε επείγουσα βάση για την αντιμετώπιση ταυτόχρονα των δύο πιο συχνών αιτιών που προκαλούν μαζική αιμορραγία από το κατώτερο πεπτικό, δηλαδή των αγγειοδυσπλασιών, των οποίων η συχνότερη εντόπιση είναι το δεξιό κόλον και των εκκολπωμάτων, που συνήθως ανευρίσκονται στο σιγμοειδές. Το ορθό διατηρείται κατά την επείγουσα αυτή κολεκτομή, διότι το ορθό, ιδιαίτερα σπάνια, αιμορραγεί μαζικά.
Α. Πρωκτικού αυλού
Επιδερμοειδές
1-2% όλων των νεοπλασμάτων του παχέος εντέρου
Κύριοι ιστολογικοί τύποι: ακανθοκυτταρικό, μεταβατικού επιθηλίου (κλοακογενές)
Κλινική εικόνα: Αιμορραγία, πόνος, παρουσία μάζας, κνησμός, εκροή υγρού (30% διαγιγνώσκονται λανθασμένα ως καλοήθειες)
40-50% έχουν λεμφαδενικές μεταστάσεις τη στιγμή της διάγνωσης
Μέση 5ετής επιβίωση: 50%
Θεραπεία εκλογής: χημειοθεραπεία με μιτομυκίνη-C και 5-FU σε συνδυασμό με ακτινοθεραπεία (πρωτόκολλο Nigro). Σε υποτροπή της νόσου η σε παρουσία υπολειπόμενης νόσου: κοιλιοπερινεϊκή εκτομή.
Μελάνωμα
Ο πρωκτικός αυλός είναι η τρίτη θέση μετά από το δέρμα και τον οφθαλμό.
Ιδαίτερα επιθετικό νεόπλασμα, αντιμετωπίζεται με κοιλιοπερινεϊκή εκτομή σε επιλεγμένους ασθενείς.
Μέση 5ετής επιβίωση: <15%.
Β. Πρωκτικού ορίου
Εμφανίζονται στο όριο πρωκτού-περιπρωκτικού δέρματος και προσομοιάζουν τους κοινούς τύπους του καρκίνου του δέρματος αλλού.
Ιστολογικοί τύποι: ακανθοκυτταρικά, βασικοκυτταρικά, νόσος Paget, νόσος Bowen.
Κύριος τρόπος αντιμετώπισης: Ευρεία χειρουργική εκτομή
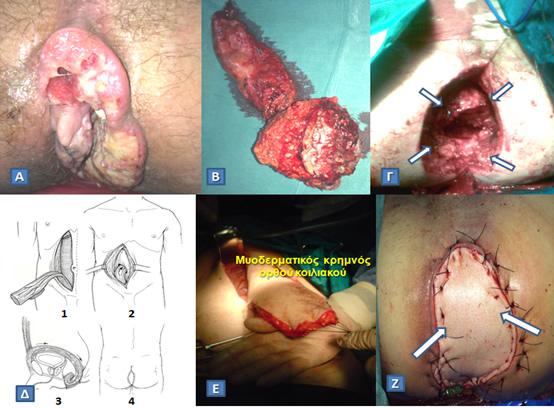
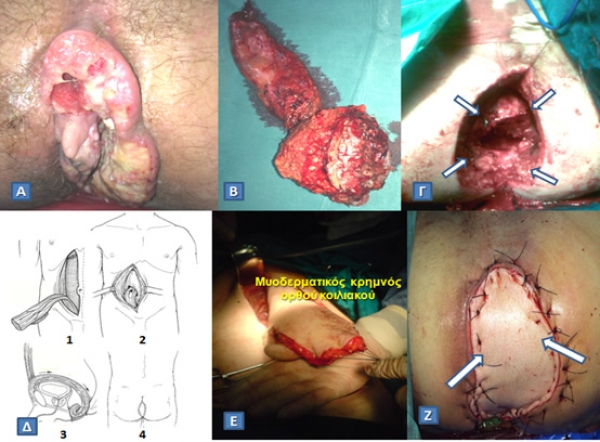
Α. Ακανθοκυτταρικό καρκίνωμα πρωκτού που δεν ανταποκρίθηκε στην ακτινοβολία.
Β. Παρασκεύασμα μετά από ευρεία εξωανελκτηριακή κοιλιοπερινεϊκή εκτομή.
Γ. Περινεϊκό έλλειμμα που απέμεινε (βέλη), το οποίο δεν μπορεί να συγκλειστεί κατά πρώτο σκοπό.
Δ. Δημιουργία κάθετου μυοδερματικού κρημνού ορθού κοιλιακού (Vertical Rectum Abdominis Muscle, VRAM flap) για την κάλυψη του περινεϊκού ελλείμματος (1. Αποκόλληση του μυοδερματικού κρημνού του ορθού κοιλιακού από την οπίσθια περιτονία. 2. Διεκβολή του κρημνού διά της οπίσθιας θήκης και του περιτοναίου εντός της πυέλου. 3. Καθήλωση του μυοδερματικού κρημνού στο περίνεο. 4. Τελικό αποτέλεσμα).
Ε. Διεγχειρητική άποψη κινητοποιημένου μυοδερματικού κρημνού ορθού κοιλιακού.
Ζ. Πλήρωση και κάλυψη του περινεϊκού ελλείμματος με τον κρημνό (βέλη).
(Από το προσωπικό αρχείο του Γ. Θεοδωρόπουλου)
Ως ακράτεια περιγράφεται η διαταραχή ελέγχου της κένωσης στερεών ή υγρών κοπράνων ή αερίων.
Εμφανίζεται κυρίως σε ηλικιωμένες γυναίκες και το κύριο αίτιο της είναι προηγηθείσες μαιευτικές κακώσεις των σφιγκτήρων του πρωκτού.
Αιτιολογία της ακράτειας
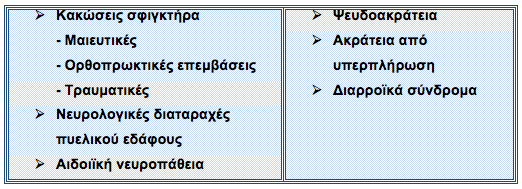
Αιτιοπαθογένεια της ακράτειας

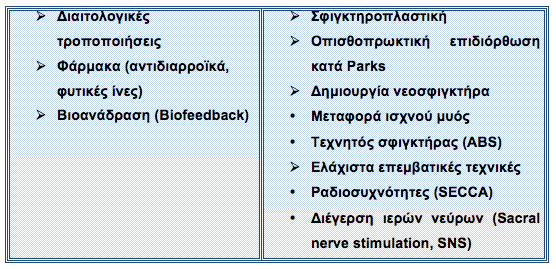
Θεραπεία της ακράτειας
Οξεία ή χρόνια φλεγμονή αποκρινών ιδρωτοποιών αδένων, που εμφανίζεται με αποστήματα ή συριγγώδεις πόρους σε διάφορες ανατομικές περιοχές (μασχάλη, υπομαστικές πτυχές, βουβώνες, γεννητικά όργανα, περιπρωκτική περιοχή, τριχωτό κεφαλής, περιομφαλική περιοχή).
Σοβαρή περινεϊκή προσβολή από πυώδη ιδραδενίδα
Παράγοντες κινδύνου: Παχυσαρκία, αυξημένη εφίδρωση, μαύρη φυλή, μηχανικός ερεθισμός, τοπικό τραύμα.
Θεραπεία: Υγιεινή, αντιβιοτικά, παροχέτευση αποστημάτων, ευρεία εκτομή, διάνοιξη συριγγωδών πόρων.
Ο κνησμός στην περιοχή του πρωκτού μπορεί να είναι ένα δύσκολο πρόβλημα, που σχετίζεται με την παρουσία αυξημένης υγρασίας στην περιοχή και, σε >50% των περιπτώσεων δεν ανευρίσκεται συγκεκριμένη αιτιολογία (ιδιοπαθής).
Αιτιολογία και προδιαθεσικοί παράγοντες κνησμού του πρωκτού

Θεραπευτική αντιμετώπιση του κνησμού του πρωκτού

Σεξουαλικά μεταδιδόμενα που οφείλονται στον ιό των ανθρώπινων θηλωμάτων (Human papilloma virus, HPV) (66 τύποι, οι τύποι 16 & 18 σχετίζονται με ανάπτυξη κακοήθειας στον πρωκτό και στον τράχηλο της μήτρας).
Ιός των ανθρώπινων θηλωμάτων
Παράγοντες κινδύνου: Ομοφυλόφιλοι άνδρες, πρωκτική σεξουαλική επαφή, ανοσοκαταστολή, HIV.
Κλινική εικόνα: ορατές/ ψηλαφητές βλάβες, κνησμός, διαβροχή, αιμορραγία, αίσθημα συνεχούς ύγρανσης.
Θεραπεία: Καυστικοί παράγοντες (ποδοφυλίνη, τριχλωροοξεικό οξύ), χειρουργική (εκτομή, καυτηριασμός, laser, κρυοθεραπεία), ανοσοθεραπεία (αυτόλογα εμβόλια, ιντερφερόνη, Aldara).
Οξέα ή χρόνια υποτροπιάζοντα αποστήματα ή φλεγμονώδεις συριγγώδεις πόροι στην ιεροκοκυγική- περιπρωκτική περιοχή.
Κύστη κόκκυγος
Προκαλείται από έλξη και εγκλωβισμό τριχών εντός της μεσογλουτιαίας σχισμής.
Συχνότερη σε άνδρες ηλικίας 16-20 ετών, δασύτριχους, παχύσαρκους ασθενείς.
Κλινική εικόνα: πόνος, κλυδάζουσα μάζα, ευαισθησία, πυώδης εκροή, πολλαπλά εντυπώματα ή αποστήματα κατά ή παρά τη μεσογλουτιαία γραμμή.
Θεραπεία: Εκτομή πόρων συριγγίων, κυστοτομή, ευρεία εκτομή με ή χωρίς σύγκλειση ή με μερική σύγκλειση (μαρσιποποίηση), δημιουργία κρημνών, τεχνικές κατάργησης μεσογλουτιαίας σχισμής (πλάγια σύγκλειση/ τεχνικές Karydakis, Bascom).
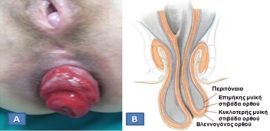
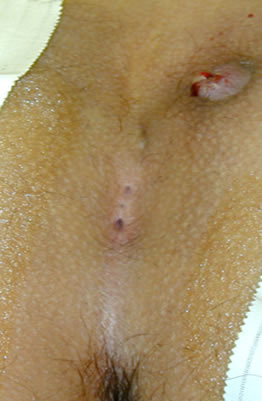
Είναι η κυκλοτερής ολικού πάχους προβολή του τοιχώματος του ορθού διά του πρωκτικού αυλού.
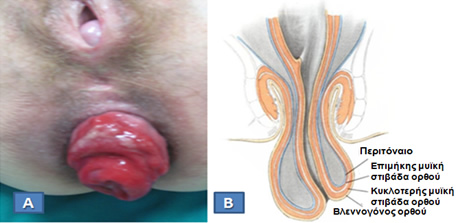
Α. Πρόπτωση ορθού σε ηλικιωμένη ασθενή (Από το προσωπικό αρχείο του Γ. Θεοδωρόπουλου).
Β. Διαγραμματική απεικόνιση των χιτώνων του ορθού σε ολικού πάχους πρόπτωση
Παρατηρείται οίδημα, εξέλκωση ή, σε παραμελημένες περιπτώσεις, νέκρωση λόγω του στραγγαλισμού του προπίπτοντος τμήματος.
Τα αίτια δεν είναι σαφή.
- Επικρατούσα είναι η θεωρία του εσωτερικού εγκολεασμού επί δυσχερούς κένωσης του ορθού.
- Ανατομικές αμωμαλίες που αποτελούν προδιαθεσικούς παράγοντες είναι: (1) η διάσταση του ανελτήρα μυός, (2) το πλεονάζον, μεγάλου μήκους, σιγμοειδές, (3) ο χαλαρός πρωκτικός σφιγκτήρας, (4) ο βαθύς Δουγλάσσειος χώρος (πρόσθια περιτοναϊκή ανάκαμψη), (5) η χαλαρή πρόσφυση του ορθού στην πύελο.
Η νόσος εμφανίζεται συχνά σε άτομα με δυσκοιλιότητα, γυναίκες άτοκες, γυναίκες που έχουν υποβληθεί σε υστερεκτομή, ιδρυματοποιημένους ασθενείς.
Η νόσος δεν έχει σχέση με την πρωκτική σεξουαλική επαφή.
Κλινική εικόνα
Εκροή βλέννης από το προπίπτον ορθό, δυσκοιλιότητα ή ακράτεια κοπράνων, τεινεσμός, αιμορραγία, έλκος ορθού.
Χειρουργικές τεχνικές
Διακοιλιακές επεμβάσεις:
Συχνά εκτελούνται λαπαροσκοπικά, ορθοπηξία (με ράμματα ή με πλέγμα) με ή χωρίς εκτομή του πλεονάζοντος σιγμοειδούς.
Περινεϊκές επεμβάσεις:
(α) Περνεϊκή ορθοσιγμοειδεκτομή (Τεχνική Αltmeier), (β) Βλεννογονική εκτομή και πτύχωση του μυϊκού χιτώνα του ορθού (Τεχνική Delorme).
Το περιπρωκτικό απόστημα είναι αποτέλεσμα της απόφραξης του εκφορητικού πόρου των πρωκτικών αδένων (κρυπτοαδενίτιδα) από την ενσφήνωση κοπρανώδους υλικού ή λόγω οιδήματος του στομίου των πόρων από τραυματισμούς.
Ανάλογα με την εντόπισή τους ταξινομούνται σε:
- Περιπρωκτικά υποδόρια ή υποβλεννογόνια (20%).
- Ενδοσφιγκτηριακά (18%), ανάμεσα στον έσω και στον έξω σφιγκτήρα.
- Ισχιοορθικά (ευθυϊσχικά) (60%), μέσα στον ισχιοορθικό λίπος έξω από τον έξω σφιγκτήρα και κάτω από το δέρμα των γλουτών.
- Πεταλοειδή αποστήματα καταλαμβάνουν και τους δύο ισχιοορθικούς χώρους, οι οποίοι επικοινωνούν μεταξύ τους μέσω του εν τω βάθει οπισθοπρωκτικού χώρου.
- Υπερσφιγκτηριακά (2%), πάνω από τον ανελκτήρα μυ, εντός της μικρής πυέλου.
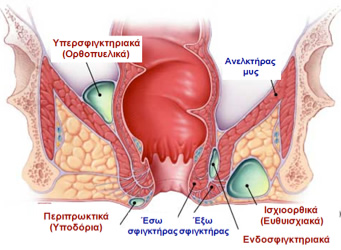
Ταξινόμηση περιπρωκτικών αποστημάτων
Κλινική εικόνα
- Έντονος πρωκτικός και περιπρωκτικός πόνος, συνήθως συνεχής και παλμικός, που επιδεινώνεται κατά την αφόδευση και τις κινήσεις του ασθενούς.
- Πυρετός.
- Επίσχεση ούρων.
- Στην περιπρωκτική χώρα ή και κατά την (επώδυνη) δακτυλική εξέταση, ψηλαφητή ευαίσθητη μάζα.
Εργαστηρικά ευρήματα
- Λευκοκυττάρωση
Θεραπεία
Χειρουργική παροχέτευση του αποστήματος:
- Τα περιπρωκτικά και τα ισχιορθικά αποστήματα παροχετεύονται από το δέρμα της περιπρωκτικής περιοχής.
- Τα ενδοσφιγκτηριακά αντιμετωπίζονται με σφιγκτηροτομή του έσω σφιγκτήρα στην 6η ώρα για την είσοδο στο χώρο ανάμεσα στον έσω και τον έξω σφιγκτήρα και την παροχέτευσή του.
- Τα υπερσφιγκτηριακά αποστήματα διαπρωκτικά, με την είσοδο στο χώρο ύπερθεν του ανελκτήρα δια διατομής του τοιχώματος του ορθού.
Αντιβιοτικά ενδείκνυνται σε: συστηματική σηπτική εικόνα, σοβαρή κυτταρίτιδα του δέρματος, ανοσοκατασταλμένους ασθενείς, σακχαρώδη διαβήτη και παρουσία προσθετικών υλικών (βαλβίδες καρδιάς, αγγειακές προθέσεις, κλπ).
Η παροχέτευση οδηγεί σε ίαση στο 50% των περιπτώσεων. Στις υπόλοιπες περιπτώσεις το απόστημα μεταπίπτει στη χρόνια φάση του, καταλείποντας περιεδρικό συρίγγιο.
Το περιεδρικό συρίγγιο αποτελεί ένα χρόνιο φλεγμονώδη πόρο με το έσω στόμιό του στην οδοντωτή γραμμή, αντίστοιχα στη θέση του φλεγμαίνοντος πρωκτικού αδένα και το έξω στόμιό του στο περιπρωκτικό δέρμα. Ανάλογα με τους χώρους από τους οποίους διέρχονται τα συρίγγια ταξινομούνται ως ακολούθως:
Ενδοσφιγκτηριακά (70%)
Διασφιγκτηριακά (23%)
Υπερσφιγκτηριακά (5%)
Eξωσφιγκτηριακά (2%)
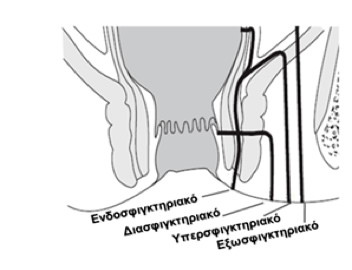
Ταξινόμηση περιπρωκτικών συριγγίων
Κλινική εικόνα
- Από το ιστορικό επεισόδια αποστημάτων που παροχετεύθηκαν αυτόματα ή χειρουργικά.
- Βλεννοπυώδεις ή και κοπρανώδεις εκκρίσεις από το έξω στόμιο.
- Συριγγώδης πόρος συχνά ψηλαφητός ως διακριτή σκληρία.
- Κνησμός και δερματίτιδα από τις εκκρίσεις.
- Σύμφωνα με τον κανόνα των Salmon-Goodsall, συρίγγια με το έξω στόμιό τους πίσω από μία νοητή εγκαρσία γραμμή που διασχίζει τον πρωκτό, ή το έξω στόμιό τους 3 εκ μακριά από το πρωκτικό άνοιγμα, θα έχουν το έσω στόμιό τους στην οπισθία μέση γραμμή στην οδοντωτή γραμμή και ο πόρος τους είναι μακρύς, με καμπύλη πορεία. Συρίγγια με το έξω στόμιό τους μπροστά από τη νοητή αυτή γραμμή θα έχουν το έσω στόμιό τους οπουδήποτε προσθίως στην οδοντωτή γραμμή, αλλά η πορεία του πόρου τους θα είναι βραχεία και ευθεία.
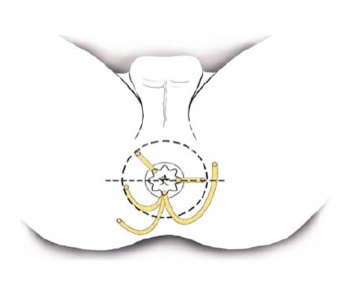
Κανόνας των Salmon-Goodsall
Διαφορική διάγνωση περιπρωκτικών αποστημάτων και συριγγίων:
Νόσος Crohn (10% ασθενών, μπορεί να αποτελούν τις πρώτες εκδηλώσεις της νόσου), κύστη κόκκυγος, πυώδης ιδραδενίτιδα, ακτινομυκητίαση, φυματίωση, τραύμα, ραγάδα, καρκίνος πρωκτού, νόσος Nicholas- Favre (χλαμυδιακή λοίμωξη), εκκολπωματίτιδα και οπισθορθικοί-προϊεροί κυστικοί όγκοι (δημιουργία υπερσφιγκτηριακών αποστημάτων).
Θεραπεία περιπρωκτικών συριγγίων
Χειρουργική:
- Για χαμηλά συρίγγια: συριγγοτομή με διάνοιξη του πόρου κατά μήκος και σύγκλειση κατά 2ο σκοπό.
- Για υψηλά συρίγγια, οι παρακάτω επιλογές:
(1) συριγγεκτομή με αφαίρεση του έξω στομίου, μεγαλύτερου δυνατού μήκους του πόρου και σύγλειση του έσω στομίου με κάλυψη του με προώθηση βλεννογονικού κρημνού από τον ορθικό βλεννογόνο ή με προώθηση δερματικού κρημνού από το πριπρωκτικό δέρμα..
(2) Απολίνωση της μεσοσφιγκτηριακής μοίρας του συριγγώδους πόρου, που περιλαμβάνει την είσοδο στο χώρο ανάμεσα στον έσω και έξω σφιγκτήρα (όπου βρίσκονται και οι πρωκτικοί αδένες, η μόλυνση των οποίων δίνει γένεση στα αποστήματα και στα συρίγγια), αναγνώριση του συριγγώδους πόρου και απολίνωση και συρραφή του πόρου προς το έσω και προς το έξω στόμιο και διατομή του.
(3) Περιβρογχισμός του συριγγώδους πόρου με ελαστικό ράμμα ή σχετικό υλικό (ράμμα seton), το οποίο σφίγγεται προοδευτικά με αποτέλεσμα να καταλείπεται ίνωση για την προοδευτική επούλωση του συριγγίου και να αποφεύγεται η χειρουργική διατομή του σφιγκτήρα που περιλαμβάνεται από το συρίγγιο και να αποφεύγεται, σε σημαντικό βαθμό, η ακράτεια από την απώλεια σφιγκτηριακής μάζας. Λόγω των συχνών φαινομένων ήπιας ακράτειας για αέρια και υγρά κόπρανα που παρατηρείται με τη μέθοδο του «κόπτοντος» seton, η τοποθέτηση seton, σήμερα, τείνει να περιοριστεί για την παροχέτευση συνοδών με τα συρίγγια αποστημάτων και την υποβοήθηση της επούλωσης των πρωκτικών συριγγίων στη νόσο Crohn («παροχετευτικό» seton).
(4) Tοποθέτησης κόλλας ινικής (fibrin glue) ή βιοπολυμερών εντός του συριγγώδους πόρου, που προάγουν την επούλωση.
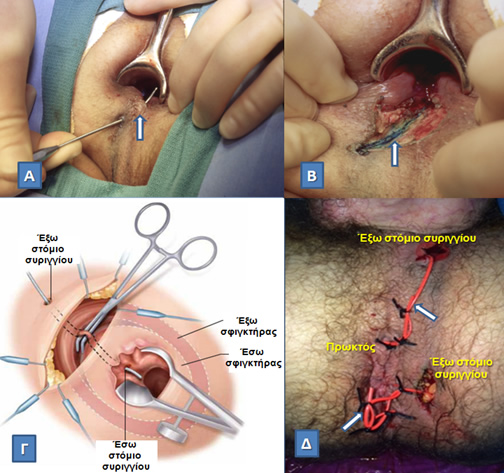
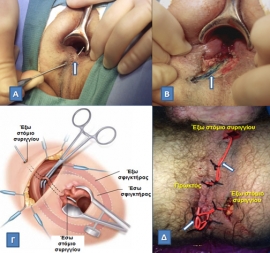
Α. Διεκβολή μύλης (βέλος) για τον καθορισμό της πορείας ενός περπρωκτικού συριγγίου.
Β. Συριγγοτομή με διάνοιξη του πόρου κατά μήκος (βέλος) για την αντιμετώπιση ενός χαμηλού διασφιγκτηριακού συριγγίου (το μπλε χρώμα οφείλεται στην προηγούμενη έγχυση χρωστικής μπλε του μεθυλενίου για τη δαγραφή της πορείας του συριγγώδους πόρου).
Γ. Απολίνωση της μέσο-σφιγκτηριακής μοίρας του συριγγώδους πόρου.
Δ. Τοποθέτηση «παροχετευτικών» seton σε ασθενή με νόσο Crohn και πολλαπλά περιπρωκτικά συρίγγια.
(Από το προσωπικό αρχείο του Γ. Θεοδωρόπουλου)
Είναι μία γραμμοειδής λύση της συνέχειας του πρωκτοδέρματος, άπω της οδοντωτής γραμμής, που εμφανίζεται ως εξέλκωση, το έδαφος της οποίας είναι ο έσω σφιγκτήρας, απογυμνωμένος από το πρωκτόδερμα που τον επικαλύπτει φυσιολογικά.
Εμφανίζεται πιο συχνά σε άνδρες (99% στην οπίσθια μέση γραμμή- 6η ώρα με τον ασθενή σε γυναικολογική θέση) από ότι στις γυναίκες (90% στην οπίσθια μέση γραμμή).
Παραμονή της ραγάδας πέραν του 1 μήνα συνιστά τη χρόνια ραγάδα, η οποία έχει συνήθως σαν χαρακτηριστικά της μία υπερτροφική θηλή εγγύς, προς τον ορθικό βλεννογόνο, και ένα συνοδό δερματικό ράκος άπω, προς το περιπρωκτικό δέρμα, τα οποία είναι αποτέλεσμα της προσπάθειας επούλωσης από το βλεννογόνο και το δέρμα, αντίστοιχα, μιας διάσχισης σε δέρμα, που, λόγω του κυκλικού σχήματος του πρωκτού και του τόνου του σφιγκτήρα, δυσχεραίνεται η επούλωσή της.
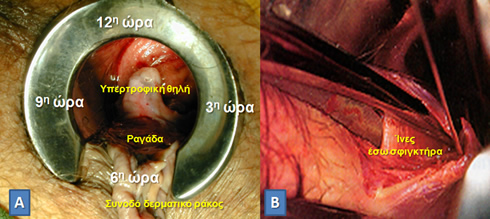
Α. Χρόνια ραγάδα πρωκτού. Β. Πλαγία έσω σφιγκτηροτομή.
Αιτιοπαθογένεια
Βίαια διάταση του πρωκτικού αυλό και τραύμα από ογκώδη, σκληρά κόπρανα ή και διάρροιες, σε έδαφος ενός υπερτονικού σφιγκτήρα, οδηγεί σε σπασμό και αύξηση του τόνου του έσω σφιγκτήρα.
Ο προκαλούμενος πόνος, λόγω της επαφής των κοπράνων με τον αποκαλυπτόμενο, πια, έσω σφιγκτήρα, επιτείνει περαιτέρω το σπασμό και, συνακόλουθα, τη δυσκοιλιότητα («φαύλος κύκλος» της ραγάδας).
Κλινική εικόνα
- Έντονο, διαξιφιστικό πρωκτικό άλγος κατά την αφόδευση, που, συνήθως, διαρκεί και αρκετά λεπτά μετά το τέλος της αφόδευσης.
- Αίμα που επαλείφει το χαρτί της τουαλέτας ή τα κόπρανα.
- Η δακτυλική είναι δυσχερής ή και αδύνατη λόγω του πόνου και του εύκολα αντιληπτού σπασμού του σφιγκτήρα.
Διαφορική διάγνωση
Πολλαπλές ή υποτροπιάζουσες ή ραγάδες σε άτυπες θέσεις (πρόσθια ή πλάγια) πρέπει να εγείρουν την υποψία των παρακάτω νόσων: νόσος Crohn, καρκίνος πρωκτού, φυματίωση, λευχαιμία, σύφιλη, έλκος από κυτταρομεγαλοϊό, έλκος από HIV, έλκος από ερπητική λοίμωξη, τραύμα (από είσοδο αντικειμένων για ηδονιστικούς λόγους ή ομοφυλοφιλική επαφή).
Θεραπεία
Στην οξεία ραγάδα, συντηρητικά μέσα: καταπολέμηση της δυσκοιλιότητας με υπακτικά και μαλακτικά κοπράνων, εδρόλουτρα με χλιαρό νερό (για ανακούφιση του σπασμού του σφιγκτήρα), τοπικές αλοιφές με ξυλοκαϊνη ή νιτρογλυκερίνη 0,2%.
Στη χρόνια ραγάδα:
Πλαγία έσω σφιγκτηροτομή (επιμήκης διατομή του έσω σφιγκτήρα κατά την 3η ώρα για τη λύση του σπασμού του και τη διευκόλυνση της επούλωσης της ραγάδας).
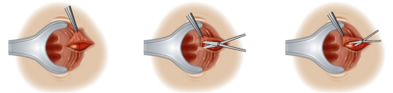
Πλαγία έσω σφιγκτηροτομή
Πρωκτοπλαστική με προώθηση δερματικού κρημνού για την κάλυψη της ραγάδας μετά από νεαροποίηση των χειλέων της ραγάδας και απόξεση του ιστού του εδάφους της.
Διήθηση με τοξίνη αλλαντίασης (botulinum toxin, botox), που προκαλεί χημικού τύπου σφιγκτηροτομή.
Οι πρωκτικές διαστολές αναφέρονται μόνο για ιστορικούς λόγους και πρέπει να αποφεύγονται λόγω του ότι προκαλούν μη ελεγχόμενη σφιγκτηροτομή και ενέχουν τον υψηλό κίνδυνο ακράτειας.
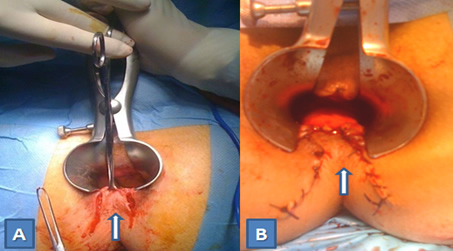
Α. Υπέγερση δερματικού κρημνού από το περιπρωκτικό δέρμα.
Β. Προώθηση και καθήλωση του δερματικού κρημνού για την κάλυψη και επούλωση ραγάδας στην 6η ώρα.
(Από το προσωπικό αρχείο του Γ. Θεοδωρόπουλου)
Περισσότερα...
Οι αιμορροΐδες είναι αγγειακά «μαξιλάρια», αποτελούμενα από αρτηριοφλεβώδεις επικοινωνίες, συνδετικό ιστό και λείες μυϊκές ίνες, που προστατεύουν τον πρωκτικό σωλήνα κατά την αφόδευση και έχουν κάποιο ρόλο στην εγκράτεια των κοπράνων.
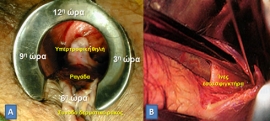
Βρίσκονται σε σταθερή θέση, η οποία, συγκεκριμένα, είναι: η αριστερή πλαγία, η δεξιά οπισθία και η δεξιά προσθία (3η, 7η και 11η ώρα του πρωκτού, όταν ο ασθενής βρίσκεται σε γυναικολογική θέση).
Διακρίνονται σε:
- Εσωτερικές: Εγγύς της οδοντωτής γραμμής, κάλυψη από κυλινδρικό επιθήλιο, απουσία νευρικών απολήξεων, συμπτωματικές όταν, λόγω μεγέθυνσής τους, προβάλουν εντός του πρωκτικού σωλήνα.
- Εξωτερικές: Άπω της οδοντωτής γραμμής, πλακώδες επιθήλιο (δέρμα), παρουσία νευρικών απολήξεων, συμπτωματικές όταν θρομβωθούν.
Οι εσωτερικές αιμορροΐδες ταξινομούνται σε:
- 1ου βαθμού: δεν προπίπτουν, εμφανείς στην πρωκτοσκόπηση
- 2ου βαθμού: αυτόματη ανάταξη μετά την κένωση
- 3ου βαθμού: ανάταξη με χειρισμούς από τον ασθενή
- 4ου βαθμού: μόνιμα σε πρόπτωση
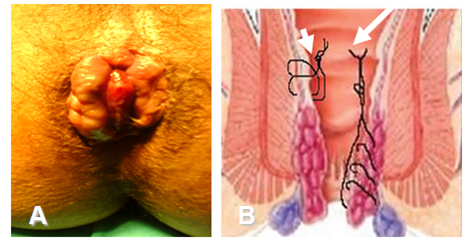
Α. Αιμορροϊδες 4ου βαθμού
(Από το προσωπικό αρχείο του Γ. Θεοδωρόπουλου)
Β. Διαγραμματική απεικόνιση της απολίνωσης των αιμορροϊδικών αγγείων (μικρό βέλος) και της αιμορροϊδοπηξίας (μεγάλο βέλος)
Αιτιοπαθογένεια
Η δυσκοιλιότητα, οι καταστάσεις αυξημένης ενδοκοιλιακής πίεσης, η εγκυμοσύνη, η επαναλαμβανόμενη άρση βάρους και η χρόνια προσπάθεια κατά την κένωση και παραμονή στην τουαλέτα για μεγάλο διάστημα είναι μερικές από τις καταστάσεις που οδηγούν στη διολίσθηση των αιμορροϊδικών «μαξιλαριών» και τη χαλάρωση των στηρικτικών ιστών τους
Οι στηρικτικοί ιστοί των αιμορροϊδων είναι ο υποβλεννογόνιος συνδετικός ιστός και ο μυς Teitz, o oποίος αποτελείται από ίνες του επιμήκη μυός του πρωκτού, που διαδράμει μεταξύ του έσω και του έξω σφιγκτήρα.
Τα αγγεία των αιμορροϊδων είναι αυτά είναι οι τελικοί κλάδοι της άνω αιμορροϊδικής αρτηρίας, οι οποίοι υποβλεννογονίως τροφοδοτούν τις αιμορροΐδες.
Το αίμα των αιμορραγουσών αιμορροΐδων είναι αρτηριακής προέλευσης.
Κλινική εικόνα
Εσωτερικές αιμορροΐδες
- Πρόπτωση βλεννογόνου ανατασσόμενη ή μη.
- Αιμορραγία από το ορθό (απώλεια μη αναμεμειγμένου με τα κόπρανα ζωηρού αίματος, συνήθως στο τέλος της κένωσης).
- Δυσάρεστο αίσθημα πληρότητας στην περιοχή του πρωκτού.
- Βλεννώδης εκροή.
- Δυσκολία στην τοπική υγιεινή, «λέρωμα».
- Κνησμός.
- Πρωκταλγία (σε μόνιμη πρόπτωση των αιμορροΐδων που μπορεί να οδηγήσει σε στραγγαλισμό, ισχαιμία και νέκρωσή τους- αιμορροϊδική κρίση).
Εξωτερικές αιμορροϊδες:
- Αιφνίδιος, σοβαρός περιπρωκτικός πόνος και παρουσία ευαίσθητης, μαλακής υοποδόριας μάζας μελανού-μωβ χρώματος σε θρομβωμένη εξωτερική αιμορροΐδα.
- Σε ασθενείς με αναιμία ή ορατή απώλεια αίματος από το ορθό, λοιπά αίτια θα πρέπει να αποκλειστούν (όπως με κολονσκόπηση για τον αποκλεισμό ύπαρξης κακοήθειας στο παχύ έντερο) πριν αυτά αποδοθούν στις αιμορροΐδες.
Θεραπεία
Για τις αιμορροΐδες 1ου και τις περισσότερες 2ου βαθμού: αρχική συντηρητική θεραπεία με τροποποίηση διατροφικών συνηθειών, προσθήκη παραγόντων που αυξάνουν τον όγκο των κοπράνων, υπακτικά, διαιτολογικός εμπλουτισμός με φυτικές ίνες και αυξημένη πρόσληψη υγρών και εδρόλουτρα με χλιαρό νερό (για ελάττωση της υπερτονίας του σφιγκτήρα).
Ενδείξεις επεμβατικής- χειρουργικής θεραπείας:
- Αποτυχία συντηρητικών μέσων
- Συμπτωματικές 3ου βαθμού αιμορροΐδες
- 4ου βαθμού αιμορροΐδες
Είδη τεχνικών:
- Περίδεση με ελαστικούς δακτύλιους (Rubber band ligation): Η περίδεση της βάσης των αιμορροΐδων οδηγεί στην απόπτωσή τους με δημιουργία ουλής.
- Υπέρυθρη φωτοπηξία.
- Υπερηχογραφικά καθοδηγούμενη απολίνωση αιμορροϊδικών αγγείων (Doppler-guided hemorrhoidal artery ligation, DG-HAL): Με τη βοήθεια ειδικού πρωκτοσκοπίου που, στο άκρο του, φέρει Doppler ανίχνευσης αρτηριακών σφύξεων, γίνεται απολίνωση των τελικών κλάδων της άνω αιμορροϊδικής αρτηρίας, με αποτέλεσμα τη συρρίκνωση των αιμορροϊδικών όζων, τον έλεγχο της αιμορραγίας και τη δημιουργία ινώδους ιστού που βοηθά στην καθήλωση και την υποστήριξη του αιμορροϊδικού ιστού. Η τεχνική συνδυάζεται με αιμορροϊδοπηξία, δηλαδή συνεχή ραφή επί του προπίπτοντα βλεννογόνου για την επαναφορά των αιμορροΐδων στη φυσιολογική θέση τους.
- Αιμορροϊδεκτομή : Εκτελείται εκτομή του αιμορροϊδικού ιστού και απολίνωση του αγγειακού μίσχου και στη συνέχεια σύγκλειση του ελλείμματος στο πρωκτόδερμα (τεχνική Ferguson ή «κλειστή» αιμορροϊδεκτομή) ή το έλλειμμα παραμένει ανοικτό για σύγκλειση κατά 2ο σκοπό (τεχνική Milligan- Morgan ή «ανοικτή» αιμορροϊδεκτομή).
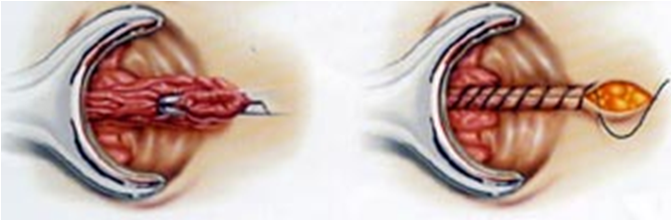
Αιμορροϊδεκτομή
- Αιμορροϊδοπηξία με κυκλικό αναστομωτήρα (Stapled hemorrhoidopexy, Procedure for Prolapsed Hemorrhoids, PPH, Τεχνική Longo): Με τη βοήθεια ενός κυκλικού αναστομωτήρα που εισάγεται διά του πρωκτού, 4 εκ άνωθεν της οδοντωτής γραμμής, επιτυγχάνεται περιμετρική βλεννογονική εκτομή και επανασυρραφή, προκειμένου την ανάρτηση του αιμορροϊδικού ιστού και την αποκατάσταση του χαλαρού, εκφυλισμένου συνδέσμου Parks.
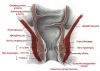
Ανατομικά ο πρωκτός είναι το τμήμα του πεπτικού σωλήνα, μήκους 2 εκ, από την οδοντωτή (κτενιαία) γραμμή έως το πρωκτικό άνοιγμα, δηλαδή το σημείο μετάπτωσης του στιλπνού, άτριχου πρωκτοδέρματος στο περιπρωκτικό δέρμα.
Από χειρουργική άποψη, ο πρωκτικός αυλός ορίζεται όλο το τμήμα του πεπτικού σωλήνα περιφερικά της προσφύσεως του ανελκτήρα μυός.
Ο ανελκτήρας μυς δημιουργεί μια οξεία γωνία μεταξύ του κατώτερου ορθού και του πρωκτικού σωλήνα, που ονομάζεται ορθοπρωκτικός δακτύλιος.
Ο χειρουργικός πρωκτός ή πρωκτικός αυλός (συνολικό μήκος 4 εκ) περιλαμβάνει:
- Την υπερ-οδοντωτή περιοχή από τον ορθοπρωκτικό δακτύλιο έως την οδοντωτή γραμμή (ιστολογικά, μεταβατική ζώνη κυλινδρικού στο πλακώδες επιθήλιο), μήκους 2 εκ.
- Την οδοντωτή γραμμή
- Την υπο-οδοντωτή περιοχή, που αποτελεί τον ανατομικό πρωκτό, που καλύπτεται από πλακώδες επιθήλιο (πρωκτόδερμα) μήκους 2 εκ από την οδοντωτή γραμμή ως το πρωκτικό άνοιγμα
Ολόκληρος ο πρωκτικός αυλός περιβρογχίζεται από το σφιγκτηριακό σύμπλεγμα που περιλαμβάνει:
- Τον έσω σφιγκτήρα (λείος μυς, με ακούσια σύσπαση)
- Τον έξω σφιγκτήρα (γραμμωτός μυς), με 3 μοίρες: την υποδόρια, την επιπολής και την εν τω βάθει
- Τον ανελτήρα μυ (γραμμωτός μυς), που αποτελείται από το λαγονοκοκκυγικό, τον ηβοκοκκυγικό και τον ηβοορθικό μυ και αποτελεί το μεγαλύτερο μέρος του εδάφους της πυέλου, δηλαδή του πυελικού διαφράγματος
- Μεταξύ του έσω και του έξω σφιγκτήρα πορεύεται ο κοινός επιμήκης μυς (conjoined longitudinal muscle), που σχηματίζεται από την επιμήκη μυΪκή στιβάδα του ορθού και ίνες από τον ανελκτήρα, και καταφύεται στο περπρωκτικό δέρμα, ως δερματικός καταφυτικός μς του πρωκτού (corrugators cutis ani muscle).
Το επιθήλιο ύπερθεν της οδοντωτής γραμμής προσφύεται χαλαρά στην υποκείμενη μυϊκή στιβάδα σχηματίζοντας τις στήλες του Morgagni.
Στις ημισεληνοειδείς πτυχώσεις που σχηματίζονται στο κατώτερο τμήμα των στηλών εντοπίζονται οι πρωκτικές κρύπτες και εκβάλλουν οι πρωκτικοί αδένες.
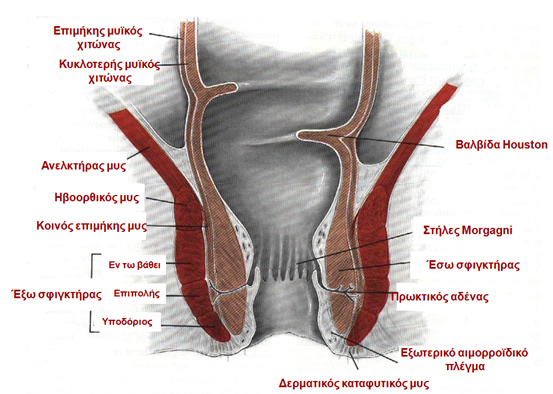
Ανατομία πρωκτού
(Τροποποιημένο από: P. H. Gordon, S. Nivatvongs “Principles and Practice of Surgery for the Colon, Rectum, and Anus”)
Lorem ipsum dolor sit amet, consectetur adipiscing elit, sed do eiusmod tempor incididunt ut labore et dolore magna aliqua. Ut enim ad minim veniam, quis nostrud exercitation ullamco laboris nisi ut aliquip ex ea commodo consequat. Duis aute irure dolor in reprehenderit in voluptate velit esse cillum dolore eu fugiat nulla pariatur. Excepteur sint occaecat cupidatat non proident, sunt in culpa qui officia deserunt mollit anim id est laborum.
Lorem ipsum dolor sit amet, consectetur adipiscing elit, sed do eiusmod tempor incididunt ut labore et dolore magna aliqua. Ut enim ad minim veniam, quis nostrud exercitation ullamco laboris nisi ut aliquip ex ea commodo consequat. Duis aute irure dolor in reprehenderit in voluptate velit esse cillum dolore eu fugiat nulla pariatur. Excepteur sint occaecat cupidatat non proident, sunt in culpa qui officia deserunt mollit anim id est laborum.
Lorem ipsum dolor sit amet, consectetur adipiscing elit, sed do eiusmod tempor incididunt ut labore et dolore magna aliqua. Ut enim ad minim veniam, quis nostrud exercitation ullamco laboris nisi ut aliquip ex ea commodo consequat. Duis aute irure dolor in reprehenderit in voluptate velit esse cillum dolore eu fugiat nulla pariatur. Excepteur sint occaecat cupidatat non proident, sunt in culpa qui officia deserunt mollit anim id est laborum.
Lorem ipsum dolor sit amet, consectetur adipiscing elit, sed do eiusmod tempor incididunt ut labore et dolore magna aliqua. Ut enim ad minim veniam, quis nostrud exercitation ullamco laboris nisi ut aliquip ex ea commodo consequat. Duis aute irure dolor in reprehenderit in voluptate velit esse cillum dolore eu fugiat nulla pariatur. Excepteur sint occaecat cupidatat non proident, sunt in culpa qui officia deserunt mollit anim id est laborum.
Lorem ipsum dolor sit amet, consectetur adipiscing elit, sed do eiusmod tempor incididunt ut labore et dolore magna aliqua. Ut enim ad minim veniam, quis nostrud exercitation ullamco laboris nisi ut aliquip ex ea commodo consequat. Duis aute irure dolor in reprehenderit in voluptate velit esse cillum dolore eu fugiat nulla pariatur. Excepteur sint occaecat cupidatat non proident, sunt in culpa qui officia deserunt mollit anim id est laborum.
Lorem ipsum dolor sit amet, consectetur adipiscing elit, sed do eiusmod tempor incididunt ut labore et dolore magna aliqua. Ut enim ad minim veniam, quis nostrud exercitation ullamco laboris nisi ut aliquip ex ea commodo consequat. Duis aute irure dolor in reprehenderit in voluptate velit esse cillum dolore eu fugiat nulla pariatur. Excepteur sint occaecat cupidatat non proident, sunt in culpa qui officia deserunt mollit anim id est laborum.